Гастрит е заболяване, което се характеризира с периоди на обостряне и ремисия. Особено често обострянето на хроничните гастритни пациенти се оказват през пролетните или летните месеци и това се дължи на факта, че през този период те започват да "забравят" за препоръките на лекаря и да изядат голямо количество фибри, съдържащи се в пресни плодове и зеленчуци.
Причината за обострянето на хроничния гастрит могат да бъдат други фактори:
- небалансирани диети за отслабване,
- хранителни разстройства,
- пушене и пиене,
- стрес и хронична умора,
- автоимунни механизми
- съпътстващи заболявания
- Инфекция с Helicobacter pylori
- отравяне с лошо качество на продуктите и инфекции с чревни инфекции,
- преяждане и др.
Симптоми по време на обостряне на хроничен гастрит могат да напомнят за себе си рязко или интензивността им нараства постепенно, влошава качеството на живот на пациента и ви принуждава да мислите, че е време да посетите гастроентеролог. Какви са първите признаци и симптоми на обостряне на това заболяване?
Симптоми на обостряне
Пациент, страдащ от гастрит, трябва незабавно да потърси медицинска помощ при установяване на следните симптоми:
- дискомфорт, превръщайки се в болка в епигастралната област (ляво хипохондрия),
- главоболие, слабост, сърцебиене, треска - признаци на интоксикация, съпътстваща възпалителния процес на лигавицата на стомаха,
- загуба на тегло
- смущения в апетита
- гадене или повръщане
- сухота в устата след повръщане,
- повишено слюноотделяне,
- лош вкус в устата
- киселини в стомаха
- диария или запек
- кръв в изпражненията (с ерозивен гастрит),
- метеоризъм,
- оригване и т.н.
Тежестта на тези симптоми е индивидуална за всеки пациент. Болката, в периода на обостряне на хроничния гастрит, може да наруши пациента постоянно или да се появява периодично. При някои пациенти той се появява само на празен стомах или преди хранене, а за някои се появява известно време след хранене.

Характеристиката на болезнените усещания зависи от степента на възпаление на стомашната лигавица и продължителността на заболяването. Ето защо индивидуалният подход към изготвянето на режим на лечение в такива ситуации ви позволява да предпишете адекватна терапия и да избегнете сериозни усложнения. Като правило, болка по време на обостряне на хроничен гастрит при липса на навременно лечение усилва, може да стане пароксизмален и доста интензивен.
Тежестта на симптомите като гадене и повръщане по време на обостряне на хроничен гастрит зависи от вида на възпалението на лигавицата и подобно на болков синдром зависи до голяма степен от индивидуалните характеристики на пациента и нивото на киселинност на стомашния сок.
Тези симптоми могат да означават пренебрегване на възпалителния процес, а наличието на тъмни съсиреци или ивици от кръвта в повръщане може да означава развитие на ерозивно увреждане на стомашната лигавица и стомашно кървене. С появата на такъв симптом или с появата на катранен стол, пациентът трябва незабавно да се консултира с лекар, за да предостави спешна помощ за спиране на кървенето.
Нарушения в чревната функция са чести признаци на влошаващ се гастрит от всякакъв тип и могат да бъдат изразени в систематичен или повтарящ се запек или диария, тътен в червата, подуване, газове, болки със спастичен характер в долната част на корема и др.
диагностика
При обостряне на хроничен гастрит е необходимо да се проведе цялостна диагноза на пациента. Лекарят може да Ви предпише:
- общи изследвания на кръв и урина
- биохимичен кръвен тест,
- анализ на изпражненията (окултна кръв, скатологични изследвания, изследвания за откриване на инфекциозни агенти или паразити и др.),
- фиброгастродуоденоскопия (FGDS),
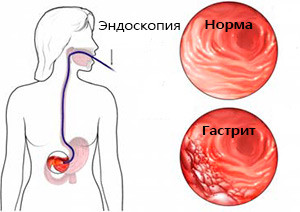
- дуоденално звучене,
- Тестове за откриване на Helicobacter pylori
- хистологично изследване на тъканите на стомашната лигавица.
През последните години рядко се използват стомашна рентгенография и ацидо-тестове с таблетки, тъй като тези методи са неинформативни за правилна диагноза и е трудно да се предпише адекватно лечение за обостряне на хроничен гастрит.
Спазване на необходимата диета

Гастритните диети варират в зависимост от киселинността на стомашния сок.
Препоръчва се храната да се приема често и частично (5-6 пъти на ден) на малки порции. В случай, че пациентът има повишена киселинност, от диетата трябва да се изключи:
- продукти, които провокират повишаване на киселинността (рибни, месни или гъбни бульони, кафе, грозде, алкохол, колбаси, зеле и др.), t
- продукти, които дразнят стомашната лигавица (пушено месо, кисели, пържени и консервирани храни, газирани напитки, някои зеленчуци и плодове с много киселини, гъби, пълнозърнест хляб, подправки, студени или топли ястия).
В дневното меню може да има:
- млечни и млечни продукти,
- бикарбонатни минерални води,
- плодови сокове, желета, не-кисели плодови компоти,
- зърнени храни,
- тестени изделия,
- постни ястия с месо, задушени.
При обостряне на гастрит с ниска или нулева киселинност се препоръчва да се изключи от диетата:
- пикантни, пикантни ястия,
- пушени меса
- маринати,
- мазни меса,
- газирани напитки
- продукти и ястия, които се усвояват дълго време (палачинки, палачинки, кифли, ориз, ръжен хляб).
В диетата може да има:
- млечни и млечни продукти,
- зърнени храни,
- риба, месен бульон от нискомаслени сортове месо,
- тестени изделия,
- пшеница от хляб и бисквити от нея,
- плодови и зеленчукови сокове.
Симптомите на обостряне на гастрит от всякакъв вид показват, че е необходимо напълно да се откажете от алкохолните напитки и пушенето, редовно да приемате храна (за предпочитане по същото време). След диагностичния преглед лекарят може да направи корекции в диетата.
на наркотици

За лекарствена терапия на хроничен гастрит в острата фаза могат да се прилагат различни схеми, изборът на които зависи от индивидуалните данни на пациента.
- Ако се открият патогени и Helicobacter pylori, се предписва антибиотична терапия. Дозировката на антибактериалните лекарства и продължителността на употребата им могат да се определят само от лекар.
- С повишена киселинност се използват антиацидни лекарства, които предпазват лигавицата от дразнене и премахват симптоми като киселини и оригване. Антиацидите допринасят за по-голяма ефективност на други лекарства, ускоряват процеса на регенерация на стомашната лигавица и ви позволяват да елиминирате болковия синдром. Най-популярните средства от тази група са следните: Маалок, Алмагел, Гастал. За лечение на гастрит в острия стадий могат да се използват бисмутни (De-nol) препарати, които създават защитен филм, предпазват клетките на стомаха от увреждане и помагат за отстраняване на някои от симптомите на възпаление на лигавицата.
- При обостряне на хроничен гастрит с ниска или без киселинност, препаратите могат да се използват за стимулиране производството на солна киселина, средства за подобряване на чревната подвижност и ензимни препарати.
- За по-бързото възстановяване на тъканите на възпалената лигавица, комплексното лечение може да включва лекарства, които имат за цел бързото възстановяване и заздравяване на раната или възпалителната повърхност на стомаха.
- При автоимунни причини за обостряне на гастрита могат да се използват хормонални лекарства, които са насочени към потискане на имунната система.
Лечението на острия гастрит при бременни и кърмещи пациенти се извършва с особено внимание. В такива случаи, когато се предписват лекарства, лекарят отчита всички възможни усложнения за плода, детето или бременността.
Какво е влошаване на гастрит
Сред заболяванията на стомаха е по-често хронично възпаление на лигавицата. Патологиите от този тип са в състояние на спокойствие, но в определени периоди хроничен гастрит се влошава. Има разлика между внезапното възпаление и влошаването на съществуващо заболяване поради специфични провокиращи фактори.
С развитието на гастрит, появата на ерозии по стените на стомаха, които причиняват появата на неприятни усещания. За няколко часа се развива обостряне, тялото започва да секретира компоненти, които привличат защитни клетки към засегнатата област. Те трябва да отстраняват патогените от стомаха, които предизвикват възпалителен процес. Обостряне на гастрит е не само увреждане на лигавицата на органа, но и реакцията на организма с опити за възстановяване на целостта на стомаха.
Среща се при хора, като правило, пролетното или есенното влошаване на гастрита. Някои обстоятелства го провокират, често причинени от болезнен синдром на употребата на алкохол (например през летния период). Следните фактори допринасят за влошаването на състоянието:
- хранително отравяне
- хранителни грешки,
- алкохолизъм,
- излагане на токсични вещества
- тютюнопушене,
- стрес,
- вредни условия на труд
- развитие на панкреатит, холецистит,
- приемане на нестероидни противовъзпалителни средства, други гастротоксични лекарства,
- неспазване на медицинските предписания,
- намален имунитет
- остри инфекциозни заболявания,
- хранителни алергии
- отказ на функцията на сфинктера Oddi.

Когато преди това се открива хронична форма на патология, се появяват симптоми на фона на недохранването. Основната роля през пролетните или есенните обостряния играе неправилна диета. Закуски, дълги интервали между хранене, хранене в бързаме, прекалено топли или студени ястия, недостатъчно дъвчене, преяждане или неправилно хранене. Всички тези фактори могат да провокират болка, киселини, дискомфорт и други симптоми на хроничен гастрит.
Пролетното влошаване често се диагностицира при хора, подложени на редовен стрес. Сред честите причини за развитието на обостряне през пролетта ще се подчертаят такива ситуации:
- изпити
- нервна работа
- смърт на близки
- семейни проблеми.
Обострянето може да предизвика цитостатици, антибиотици или НСПВС, тъй като тези лекарства оказват дразнещо действие върху стомашната лигавица. Алкохолът и тютюнопушенето причиняват същата реакция от лигавицата на органа. В цигарения дим има компонент, който блокира производството на защитни вещества на стомаха, алкохолът увеличава секрецията на солна киселина.
Инфекцията с Helicobacter pylori може да бъде провокиращ фактор. Това са микроби, които не умират под действието на стомашния сок и причиняват възпаление. Налице е дисбаланс между защитните фактори на лигавицата и агресивната среда. Понякога съдържанието на дванадесетопръстника може да се освободи в стомаха заедно с жлъчката. Това се нарича дуоденален рефлукс, развива се със сфинктерна недостатъчност.
Клиничните прояви определят нивото и причината за стомашната киселинност. Като правило се появяват следните симптоми на обостряне на гастрита:
- гадене,
- болка в епигастриума (парене),
- чувство за пълнота след ядене,
- чувство на тежест в горната част на корема.
Ако влошаването е причинено от повишена киселинност, тогава са налице следните прояви:
- подуване на корема,
- кисело оригване
- редуване на запек и диария,
- болката
- киселини в стомаха
- лош вкус в устата
- метеоризъм, дължащ се на засилено производство на солна киселина.
В същото време човек поддържа апетит. Във фазата на обостряне на хроничното възпаление е съпроводено с оригване на въздуха, бучене в корема, гадене сутрин и намаляване на апетита. Това предполага развитието на хипоациден гастрит. Всички форми на обостряне са придружени от болезнен синдром, който има следните симптоми:
- след прием на антиациди, блокери на протонната помпа, t
- има дискомфорт след 2 часа след хранене или на празен стомах,
- се появява в епигастралната област,
- интензивността е различна.
Ако болката е локализирана вдясно, това означава, че е налице лезия на пилорния орган. Ако заболяването е придружено от появата на ерозии, тогава е характерно появата на кървене. Пациентите имат черни, разхлабени изпражнения (мелена), повръщайки като утайка от кафе. При тежко обостряне се развива хеморагичен шок. Характерна особеност е появата на анемичен синдром. Той се проявява със следните симптоми:
- бледа кожа
- обща слабост
- апатия
- чупливи нокти, коса,
- болка в сърцето,
- задух
- хипотония,
- намаляване на работоспособността.
усложнения
Отрицателните последствия се развиват при липса на терапия по време на обостряне на гастрит, неправилно самолечение и неспазване на препоръките на гастроентеролога. Malignization е най-опасното усложнение - появата на атипични клетки, състоянието изисква хирургическа намеса. При чести рецидиви на патологията, лицето трябва да бъде под наблюдението на лекар, без да се налага навременна помощ, могат да се развият следните последствия:
- Акхил,
- образуване на язва
- витамин недостатъци,
- алиментарна дистрофия,
- В12-желязодефицитна анемия,
- развитие на гастродуоденит,
- деформация на стомаха,
- запушване на стомаха,
- рак,
- стеноза на пилора,
- хеморагичен шок,
- кървене.
Първа помощ за обостряне на гастрит
Хроничният процес се влошава внезапно, така че първите стъпки са насочени към премахване на болката. Подходящ за таблетки за облекчаване на болката, предписани от лекар. Ако внезапно започне атака на влошаване, можете да лежите на лявата си страна, дръпнете колене до гърдите си, опитайте се да се отпуснете. Препоръчва се да лежите в това положение най-малко 30 минути. Можете да ускорите процеса, като приложите студ в стомаха.
Обострянето на хроничния гастрит е свързано с нервната система. След като сте успели да спрете болката, трябва да пиете малко тинктура от дъщерна или валериана. Това ще помогне на човек да се отпусне, да се успокои, след което да помислите и да разберете какво е причинило влошаването на здравето. Провокиращият фактор трябва да бъде премахнат, за да се избегне повторение на ситуацията.
Лечение на хроничен гастрит в острата фаза
Важен етап от терапията в случай на влошаване е диетата. Пациентите могат да използват специфичен списък от продукти, например медицинска храна № 2 може да се използва за хипокиселинен гастрит, но ако киселинността е висока, таблица № 1. За да изключите от менюто, пациентът се нуждае от следното:
- гъби,
- кафе,
- пресни зеленчуци, плодове,
- газирани, алкохолни напитки,
- колбаси,
- пушени меса
- гъби,
- подправка
- осоляване,
- консервирани храни
- мазни, пикантни ястия,
- пикантно сирене
- пресни сладкиши,
- горчица,
- горещи сосове, кетчупи.
Храната трябва да бъде на всеки 3-3.5 часа, трябва да бъде 5-6 пъти на ден. Вие не можете да пропуснете, пийте течност не трябва да се яде суха.Пресни зеленчуци не могат да бъдат изядени, но можете да ги варите, банани са позволени от плодове. При обостряне на патологичното състояние, трябва да се придържате към диетата за един месец. Менюто е проектирано така, че човешкото тяло получава всички необходими хранителни вещества, но е било нежно към стомашната лигавица.
Забранено е да се ядат прекалено студени или топли ястия, напитки. По време на острата фаза на гастрит е необходимо да се ядат полутечни или пюрирани храни. След подобряване на състоянието болката в менюто добавя постно риба, месо, мляко, суха извара, зеленчуково пюре, сурови супи, зърнени храни. При лечението на обостряне на атрофичен гастрит, трябва да запомните, че задачата е да се увеличи секрецията на солна киселина.
За да се постигне това, менюто трябва да има сладки и кисели плодове, богати бульони, сокове, плодове. Такава диета помага за засилване на производството на стомашен сок. Важно е готвените ястия да миришат благоуханно, да предизвикат апетит у пациента. Препоръчително е да използвате разреден лимонов сок. След рецесията на стадия на обостряне, пациентът се подлага на физиотерапия:
Лекарствата за обостряне на гастрита трябва да се избират индивидуално от лекуващия лекар. Фазата на влошаване може да продължи дълго време, причинявайки неудобство на човек. Списъкът на лекарствата ще зависи от формата на патологията, например, с хипергалин гастрит, те могат да предпишат:
- gastroprotectives,
- соматостатинови аналози,
- антиациди,
- спазмолитици,
- аналгетици,
- блокери на протонната помпа,
- аналгетици,
- блокери на хистаминовите рецептори,
- антибиотици.
Ако се развие В12-желязодефицитна анемия, се използват хормонални лекарства (кортикостероиди). При обостряне на патологията е важно да се облекчат спазми, болка, за това можете да вземете Drotaverinum, Papaverine, No-spa. Необходимо е да се откажат да се вземат лекарства от групата на НСПВС, тъй като те дразнят стомашната лигавица. Важна част от лечението е използването на блокери на протонната помпа:
Лекарствата помагат да се справят с болката по време на обостряне на хронично заболяване. За симптоматично лечение се предписват антиациди, лекарства от тази група бързо неутрализират солната киселина в стомаха. Обикновено се използват следните лекарства:
Заедно с тези лекарства, ще трябва да приемате гастропротекторите, например Venter, De-nol. Тяхното действие се основава на образуването на защитен филм за стомашната лигавица. Ако в анализа се открие патогенът на Helivobacter, тогава ще са необходими антибиотици от групата на цефалоспорини, макролиди, защитени пеницилини и 5-ниромидазолови производни.
Ако след хранене на пациента се появи повръщане и гадене, прокинетиката трябва да се добави към курса на лечение. Лекарствата в тази група подобряват двигателната функция на червата, стомаха. По правило се предписват Reglan, Motilium. При хипокиселинна форма на гастрит е необходима пълната липса на солна киселина, ациден-пепсин. При обостряне на атрофичния тип на заболяването през пролетта, естественият стомашен сок се добавя към режима на лечение.
Когато се развива на фона на ерозията на лигавичната анемия, лекарят предписва препарати от желязо. За нормализиране на храносмилането се използват ензими. Противопоказанието за приемане става остра фаза. Лекарства от този вид трябва да се пият след отстраняването на болката. Техните ензими, както се увеличават, се предписват:
Традиционна медицина
В острата фаза на хроничната патология може да се постигне положителен ефект чрез свързване на билковата медицина. Ако да се използва всеки ден, тогава забележимо подобрение идва след 2 седмици. Можете да приложите следните рецепти у дома:
- Многокомпонентните заряди са подходящи за висока киселинност. Средствата от 4-5 компонента се състоят например от горчив пелин, иван-чай, лайка, мента.От тази колекция се подготвя отвара, която трябва да се пие всеки ден в продължение на 4-5 седмици. Можете да го пиете за профилактика 4 пъти в годината.
- Облекчението от оман е показано при ниско ниво на киселинност. Пригответе лечебно средство от трева и приемайте преди хранене 3 пъти на ден в продължение на един месец.
- С обострянето на болестта градина ада ще стане добър помощник. Компонентът се натърква добре и се добавя мед на вкус. Вземете лекарството трябва да бъде 15 грама преди хранене. Лекарството ще помогне за увеличаване на производството на стомашен сок. Препоръчително е да се пие сок от хрян (разреден с вода или чист).

предотвратяване
За да се избегне влошаване на гастрит може, ако следвате препоръките на лекаря и да се предприемат превантивни мерки. Обостряне причинява, като правило, нарушение на диетата, стрес и нервни сътресения. Намаляването на вероятността от влошаване може да бъде предмет на следните правила:
- спрете да пушите
- не пийте газирана вода
- лечение на своевременни инфекциозни заболявания, t
- премахване на контакт с химикали
- ядат 5-6 пъти на ден
- изключват от диетата забранени храни
- напълно отказвам да пия алкохол,
- избягвайте пренапрежение, стресови ситуации,
- Яжте само топли ястия
- дъвчете добре храната
- всеки ден ям супи, каши,
- Откажете се от лека закуска.
Причини за възникване на
Какво е това? Сред основните причини за развитието на хроничен гастрит, експертите определят следните фактори:
- Хранене с груба храна, кисели краставички, пушена храна, подправки и горещи подправки. Всичко това има вредно въздействие върху стомашната лигавица и усилва секрецията на солна киселина.
- Честото използване на прегряване на храни и топли напитки (кафе, чай). Всичко това води до термично дразнене на стомаха.
- Дългосрочна неконтролирана употреба на лекарства, които дразнят стомашната лигавица (става дума за салицилати, някои антибиотици, сулфонамиди и др.).
- Нередовен прием на храна, прекомерно бързо дъвчене, навик за сушене.
- Алкохолна зависимост. Алкохолните напитки са изключително вредни за работата на стомашната дисперсия, влошават регенерацията на епителните клетки на лигавицата и причиняват проблеми с кръвообращението. Едновременният прием на значително количество алкохол може да предизвика ерозивен гастрит.
Понякога хроничен гастрит не е нищо друго, освен резултат от развитието на остър гастрит, но най-често се появява и се развива под влияние на различни фактори.
Антрален гастрит
Антрален хроничен гастрит се причинява от наличието на бактерия Helicobacter pylori в човешкото тяло. Той влияе отрицателно на жлезите в стомаха и уврежда мукозната мембрана. В някои случаи такива процеси са придружени от нарушения на автоимунната природа.
Една от въпросните форми на гастрит има деноративно-дистрофичен характер. Това причинява възпалителния процес в лигавицата и неговите белези. Това от своя страна води до запушване на храната от стомаха в дванадесетопръстника. Antihelicobacter антибиотици, антиациди, регенериращи и обезболяващи средства са задължително включени в лечението.
Атрофичен гастрит
Атрофичният хроничен гастрит - тип А, в който намалява броят на стомашните жлези, намалява киселинно-образуващата функция. Атрофичният гастрит е предраково състояние.
Проявява се с тежест и тъпа болка в стомаха, гадене, киселини, диспептични симптоми, анемия. Тъй като 90% от стомашните атрофии са свързани с Helicobacter pylori, специфичното лечение обикновено включва ликвидиране на инфекцията. Предлагат се и заместителна и симптоматична терапия, санаторно лечение и физиотерапия.

Симптоми на хроничен гастрит
В случай на хроничен гастрит, симптомите при възрастни могат да се различават в зависимост от това дали заболяването води до увеличаване или намаляване на киселинността на стомашния сок.
- Пациентите с хроничен гастрит с висока киселинност имат такива симптоми - коремна болка, оригване, киселини, киселини, чувство на тежест в стомаха след хранене, запек.
- Хроничният гастрит с ниска киселинност се характеризира с пареща болка след хранене, гадене, повръщане, диария, оригване на въздух, газове и бучене в корема.
Сред общите симптоми, открити при пациенти с хроничен гастрит, са най-често раздразнителност, слабост и умора. Понякога има сърдечен ритъм, болка в областта на сърцето, кръвното налягане намалява.
Дългият курс на гастрит може да доведе до постепенна загуба на тегло, честа поява на чревни нарушения, диария и запек. Обширното увреждане на стомашната лигавица води до това, че тялото престава да абсорбира напълно хранителните вещества, получени от храната. В резултат на това, човек развива анемия или анемия, свързани с липсата на витамин В12 в организма.
На фона на заболяването може да се наблюдава: понижение на кръвното налягане, главоболие, бледност на кожата, изтръпване на крайниците, нарушена сърдечна функция, замайване и дори припадък. В зависимост от формата на заболяването ще зависи пряко от това как да се лекува хроничен гастрит и каква диета трябва да се следва.
Медикаментозно лечение
 В случай на гастрит, причинен от микроби Helicobacter pylori, се използва антимикробна терапия. Съществуват няколко стандартни схеми на лечение за възрастни пациенти, включително:
В случай на гастрит, причинен от микроби Helicobacter pylori, се използва антимикробна терапия. Съществуват няколко стандартни схеми на лечение за възрастни пациенти, включително:
- антибиотици
- IPP (омез, нолпаз, париет, еман - вещества, използвани при лечението на стомашно-чревни заболявания, свързани с освобождаването на солна киселина),
- Бисмутни препарати (де-нол, вентризол).
При отсъствие на helicobacter pylori и повишена секреторна функция на стомаха:
- Киселизиращи лекарства за стомашен сок (алмагел, фосфалугел, гелусил лак, маалокс и др.)
- Лекарства, които предпазват (обгръщат) лигавицата: сукралфат, бисмут дицитрат (също има антимикробно действие срещу Helicobacter pylori).
В случай на диагностициране на рефлуксен гастрит, прокинетиката е включена в списъка на лекарствата. Тяхната задача е да нормализират мотилитета на стомашно-чревния тракт. Такива лекарства могат също да бъдат включени в програмата за лечение на хроничен гастрит от автоимунен тип.
С тази диагноза пациентът е длъжен да не намалява киселинността на стомаха, а по-скоро да стимулира секрецията на стомашните секрети, при които се помагат специални лекарства. Подобряването на храносмилането ще помогне на ензимните препарати.
Диета за хроничен гастрит
Един от основните елементи на лечението на заболяването е диета. В периода на обостряне на хроничния гастрит е невъзможно да се направи без щадяща диета. По това време недохранването причинява болка, влошава диспептичните нарушения, характерни за това заболяване. Необходимо е да се намали вероятността от дразнене на възпалените стени на стомаха.
В зависимост от характера на секреторната функция на стомаха, един възрастен трябва да следва една от двете диети.
- В случай на гастрит с нормална или повишена секреция на стомашен сок се предписва диета № 1а (до 7 дни), след това диета № 16 (до 14 дни) и диета № 1 се разтяга за 3 месеца. Ако тези диети се наблюдават, на пациента се дава храна в течна или изтъркана форма, добавят се и витамини (аскорбинова киселина, рибофлавин). Алкохол, сок, кафе, силен чай, пикантни мазни храни, консерви, фасул, грах са забранени.
- При хроничен гастрит с недостатъчна стомашна секреция е показано спазването на диета номер 2.Храненето в този случай е дробно, храната се приема в добре смачкана и сварена форма, а приемането на кафе, чай, сок, зеленчуци Навар, месни бульони, месо и риба от нискомаслени сортове стимулира секреторната функция на стомаха. Във връзка с недостатъчното производство на стомашен сок, храни, които са богати на растителни влакна, а именно грозде, репички, дати, както и пикантни, пушени и много солени храни, студени напитки и сладкиши, са изключени от диетата. Цели мляко, сметана, елда и перлени ечемичени зърнени храни, бобови растения, кисели зеленчуци, гъби, газирани напитки не се препоръчват.
Когато ремисия (значително отслабване или изчезване на признаци на заболяването), препоръките за хранене стават по-малко строги:
- Изключение прави пикантна, мазна, пържена, пушена храна, консерви, газирани напитки.
- Храната трябва да бъде настъргана, задушена на пара, варена или задушена. Изключва пресни плодове и зеленчуци. От плодове могат да се използват само банани.
- Храната трябва да бъде топла - 40-50 ° C. Изключена е студена и топла храна.
- Количеството течност, което пиете, трябва да бъде най-малко 1,5 литра на ден.
- Всички продукти трябва да се дъвчат добре.
- Не можете да позволите преяждане и бързане, лека закуска "в движение" и ядене на суха храна.
- Алкохолът и пушенето са изключени.
Санаторно-курортното лечение е показано при пациенти с хроничен гастрит извън острата фаза. Той се провежда в курортите Арзни, Боржоми, Йермук, Дорохово, Друскининкай, Есентуки, Железноводск, Крайна, Миргород, Пятигорск, Трускавец и др.
Какво е хроничен гастрит и неговите видове
Хроничният гастрит при деца и възрастни е бавно възпаление на лигавицата и субмукозния стомах с повтарящ се процес. В процеса на възпалението, слизестата мембрана атрофира, трансформира се в съединителна тъкан, а жлезите се развалят и могат да участват различни части на стомаха. Тежестта на симптомите зависи от причината на заболяването и размера на лезията. Признаци на обостряне на хроничен гастрит силно приличат на стомашна язва.
Има няколко вида хроничен гастрит. Те се определят чрез локализация, когато различни части на органа претърпяват възпаление:
- антрал (горен, повърхностен, дистален) - гастрит тип В, характеризиращ се с висока киселинност. ,
- основен (по-нисък),
- пангастрит (смесен тип), когато са засегнати антралните и фундаменталните области на стомаха. От своя страна този вид заболяване може да се раздели на фокусни и дифузни.
В допълнение, всички части на тялото могат да бъдат засегнати, тогава това е дифузен обструктивен гастрит.
По произход се различават:
- бактериална. Причината е бактерията Helicobacter pylori,
- лекарствен (реактивен), който възниква по време на приема на различни лекарства,
- автоимунно - се случва, когато стените на органа са повредени от различни вещества, произведени от самия организъм,
- ендогенни - проявяващи се в резултат на други заболявания,
- гастрит рефлукс - се случва, когато съдържанието на дванадесетопръстника се хвърлят в стомаха.

Според степента на киселинност:
- с висока киселинност
- с ниска киселинност
- с нормална киселинност (нормацидна).
По естеството на увреждане на тъканите на тялото:
- хиперпластична (стената на стомаха расте и става по-дебела).
- атрофичен - гастрит тип "А", при който стената на тялото се преражда в друга тъкан и се разрежда.
Според степента на възпаление:
Причини и рискови фактори за хроничен гастрит
Появата на хроничен тип заболяване може да бъде причинена от различни причини:
- Helicobacter pylori инфекция при хората е основната причина
- чести хранителни отравяния,
- преяждане
- твърде строга или небалансирана диета
- хипотермия (хипотермия),
- използване на продукти с ниско качество
- слаб имунитет
- чревни микроорганизми.

Обострянето на хроничния тип заболяване често се случва на фона на промените в диетата и консумацията на алкохол.
Също така фактори, които допринасят за началото на острата фаза на заболяването, включват:
- тютюнопушене,
- влиянието на токсични вещества
- нездравословна храна (ядене на прекалено топла или студена храна, злоупотреба с нездравословни храни - бързо хранене, мазни, пържени, пикантни, солени храни, дълги интервали между храненията),
- неспазване на предписанията на лекаря,
- образуването на холецистит или панкреатит,
- хранителни алергии
- стресови ситуации
- остри инфекциозни заболявания
- използването на токсични лекарства, антибиотици, цитостатици, които дразнят лигавицата.
Не забравяйте! Обострянията на хроничния гастрит се появяват по-често през пролетта и есента поради промени в диетата.
Симптомите на хроничния гастрит варират в зависимост от причините, които причиняват появата му, степента на мукозни лезии и други фактори.
Чести симптоми са:
- чувство на тежест и болка в корема (вляво в горната част),
- драстична загуба на тегло без видима причина
- болка в стомаха, която се появява след хранене,
- киселини, оригване, горчив вкус в устата,
- редуващи се запек и диария,
- присъствието на кръв в изпражненията
- гадене, понякога повръщане,
- раздразнителност, слабост, умора.

Също така понякога могат да се наблюдават болки в областта на сърцето, артериалното налягане може да намалее.
При хроничен гастрит с различни нива на киселинност, тези симптоми могат да присъстват:
Как е фазата на влошаване и какви са нейните симптоми
Обострянето на хроничния тип заболяване се характеризира с увеличаване на основните симптоми и болка със следните симптоми:
- на празен стомах или няколко часа след хранене,
- неговата интензивност намалява след употребата на антиациди, блокери на протонната помпа,
- случва се различна интензивност
- се усеща в епигастралната област.
Когато болката се усети отдясно, това показва лезия в пилорния регион. При обостряне на гастрит с ерозии може да се получи кървене, течни изпражнения с почти черен цвят и повръщане като кафе.
При тежки случаи може да се развие шок. За периода на обостряне е характерно развитието на анемичен синдром, проявяващ се с бледност на кожата, апатия, задух, болки в сърцето, суха и крехка коса и нокти, намалена производителност и артериална хипотония.
Ако заболяването често ескалира, то води до лошо храносмилане и хиповитаминоза. При автоимунна етиология на заболяването могат да се появят неврологични синдроми: затъмнение в очите, изтръпване на крайниците, шум в ушите, замаяност, променливо настроение. Когато се гледа в острия стадий често се наблюдава плака на езика.
Опасност от влошаване
Пациентите с чести обостряния (активна фаза) трябва да бъдат под наблюдението на гастроентеролог.
Най-Силно активен гастрит е опасен, тъй като без адекватно лечение могат да възникнат усложнения като:
- язва
- Акхил,
- витамин недостатъци,
- гастродуоденит,
- алиментарна дистрофия,
- кървене,
- В12-желязодефицитна анемия,
- рак,
- стеноза на пилора,
- хеморагичен шок,
- запушване или деформация на стомаха.

Първоначалният стадий на развитие на болестта, когато симптомите на гастрит са леки и неактивни, не винаги е ясно разпознат, но лечението на този етап е по-успешно, отколкото в напреднал стадий, в предраково състояние.
Не забравяйте! Най-опасното усложнение е злокачествено заболяване - състояние, при което възникват атипични клетки. Тази ситуация изисква операция.
Как за лечение на болестта в периода на обостряне
Медикаментозното лечение се състои в приемане на комплекс от лекарства, които се избират от Вашия лекар въз основа на формата на заболяването и киселинността. Когато се предписва хиперацидна форма:
- блокери на протонната помпа и хистаминовите рецептори,
- соматостатинови аналози,
- антиациди,
- спазмолитици и аналгетици,
- gastroprotectives,
- антибиотици.
Ако се появи B12-желязодефицитна анемия, може да Ви бъдат предписани хормони (кортикостероиди).
Първа помощ за обостряне на заболяването
За облекчаване на болката и спазми се използват лекарства в хапчета: "No-spa", "Papaverin", "Drotaverinum". От голямо значение при лечението на блокери на протонната помпа: "Санпраз", "Париет", "Омез", "Нолпаз" и др. Те спомагат за облекчаване на болката по време на обостряне. Използват се лекарства - антиациди, които бързо неутрализират солната киселина: Gaviscon, Almagel, Fosfalyugel, Maalox. Заедно с тях се предписват гастропротектори - “Де-Нол” и други, които създават защитен филм на лигавицата.
При наличие на бактерии Helicobacter pylori в организма се използват антибиотици от групата макролиди, цефалоспорини, защитени пеницилини.
За подобряване на двигателната функция на стомаха и червата е предписано Mokinium prokinetic.
При хипоациден гастрит и абсолютното отсъствие на солна киселина се използва "Ацидин-Пепсин".
Ако е налице влошаване на атрофичен гастрит, тогава в лечението се използва естествения стомашен сок.
Ако анемията настъпи на фона на ерозии на лигавицата, се предписват препарати от желязо. За стабилизиране на храносмилането се предписват ензими "Panzinorm", "Creon", "Festal", но те са противопоказани в острата фаза. Те трябва да се приемат след отстраняване на болката.

Диета по време на обостряне
С обострянето на болестта важен компонент на режима на лечение е диета, която може да се следва у дома. Пациентите се насърчават да изключат от диетата:
- алкохолни и газирани напитки,
- кафе,
- пикантни, мазни, пушени продукти,
- гъби,
- пресни плодове и зеленчуци
- консервирано осоляване
- пресни сладкиши,
- пикантен кетчуп, горчица, сосове, подправки.
Препоръчително е да се яде храна 5-6 пъти на ден на малки порции. Не се препоръчва да се ядат сухи дажби. Зеленчуците могат да се хранят сварени, банани се допускат от плодове. Цялата храна трябва да бъде на стайна температура, изтъркана или полутечна. Диетата трябва да се наблюдава в периода на обостряне на заболяването в рамките на един месец, след като обострянето спадне, можете да влезете в диетата нискомаслено месо, риба, мляко, извара.
При обостряне на атрофичен гастрит трябва да се обърне внимание на увеличаване на секрецията на солна киселина, за това трябва да влезете в диетата кисело-сладки плодове и плодове.

За различни видове заболявания, диетата е малко по-различна и трае по различно време:
- в случай на гастрит с нормална или повишена секреция на стомашен сок, се предписва диета № 1а (до една седмица), след диета # 16 (до 2 седмици) и диета # 1 за 3 месеца. С тези диети храната на пациента се дава в изтъркана или течна форма, вземат се витамини (аскорбинова киселина, рибофлавин). Алкохол, кафе, силен чай, пикантни и мазни храни, консервирани храни, бобови растения (боб, грах) са забранени.
- При недостатъчна стомашна секреция се предписва диета №2. Хранене - дробно, храна - добре нарязана и варена, а използването на зеленчукови и месни бульони, месо и риба с ниско съдържание на мазнини, сокове, кафе, чай стимулира секреторната функция при неговия провал. Храните, богати на фибри, са изключени от храната: тесто, грозде, репички, дати, пикантни, пушени, много солени храни, гъби, безалкохолни напитки, кисели зеленчуци, студени напитки. Не препоръчвайте пълномаслено мляко, сметана, елда и ечемик, бобови растения.
С ремисия диетата става по-малко строга. Физиотерапевтичните процедури също са в ремисия: фонофореза, балнеолечение, електрофореза. Препоръчва се санаторно лечение.
Отговорен въпрос
Лекарят диагностицира фоликуларен гастрит? Какво е това заболяване?
Фоликуларен гастрит е специална форма на хроничен гастрит, той е много по-рядко срещан от обикновения повърхностен гастрит. Когато това се случи, настъпва масивна инфилтрация на епителни клетки - фоликулите се припокриват с жлезите, които са предназначени да произвеждат вещества, разделящи храни.
Напоследък, след стресова ситуация, горната част на стомаха боли, в средата, където се намира стомаха. Мислех, че гастрит, но при прегледа лекарят не намери нищо, но в стресови ситуации всеки път го боли. Какво би могло да бъде?
Това е прегастрично състояние. Ако започнете тази ситуация, по-късно ще развиете гастрит. Кажете на Вашия лекар да препоръча обвиващ анестетик.
Патогенетични механизми на обостряне
Гастрит, причинен от някаква причина, е възпалителен процес, който засяга стомашната лигавица. Докато прогресира, патологичният процес се разпространява до дълбоките слоеве на стомашната стена.
Честа форма на заболяването се счита за хронична форма на гастрит с висока или ниска киселинност. Когато болестта е нарушена трофична тъкан, двигателна и секреторна активност на организма. Тези механизми водят до развитие на ярки характерни симптоми.
Механизми на развитие на хроничния патологичен процес:
- Тялото пропада имунната система, започват да се произвеждат автоантитела към собствените жлези на стомаха. Настъпва поражение на тилните клетки на стомаха, намалява производството на солна киселина. Абсорбцията на витамин В 12 в стомаха е нарушена, което води до развитие на мегалобластна анемия.
- Гастрит тип В се развива като резултат от патогенния ефект на бактериите Helicobacter pylori. В отговор на производството на токсини от бактерията, производството на солна киселина се повишава.
- Обратното инжектиране в стомашната кухина на жлъчката от дванадесетопръстника води до образуване на рефлуксен гастрит.
Прогресирането на патологичния процес протича дълго време. По време на хроничен гастрит има фази на обостряне и ремисия, които се редуват помежду си. В периода на ремисия болестта протича без клинични прояви. Екзогенни и ендогенни фактори могат да допринесат за обострянето на патологичния процес.
Екзогенните причини за обостряне на гастрита често се свеждат до неправилно и неправилно хранене. Често пациентът развива влошаване на фона на преяждане след дълъг пост. Изобилие от преяждане вечер преди лягане допринася за поражението на лигавицата на стомаха. Богата обилна вечеря, която води до повишена секреция, което води до рязко влошаване. Прекомерно горещи или студени храни и напитки оказват отрицателно въздействие върху стомашната лигавица и водят до обостряне на хроничния гастрит.
Нарушенията на диетата се свеждат до употребата на пикантни или солени храни, мазни и пържени храни. Вредните навици (алкохол и пушене) се считат за екзогенни провокиращи фактори. Списъкът от фактори, способни да провокират обостряне, включва неконтролираната продължителна употреба на отделни лекарствени средства - антибиотици, салицилати, стероидни хормони.
Ендогенните фактори, които могат да повлияят на състоянието на стомашната лигавица, са свързани с състоянието на нервната система и имунната защита на организма. Най-честите ендогенни предразполагащи фактори са инфекциозните заболявания, придружени от тежък интоксикационен синдром. Стомашната тъкан понякога е засегната от изгаряне, измръзване или лъчева болест. Ефектите върху стомаха предизвикват чернодробна или бъбречна недостатъчност.
Промени в хормоналните нива по време на бременност могат да причинят обостряне на хроничния гастрит при млади жени. Развитието на болестта се влияе и от месеците на годината.Често лекарите и пациентите отбелязват пролетното и есенното влошаване на гастрита.
Локални клинични прояви
Често срещано проявление на местната природа е болката и нарушенията на храносмилателните процеси.
- Болезнените усещания се появяват в епигастриума на празен стомах или веднага след хранене на пациента.
- При движение, физическа активност или в изправено положение болката може значително да се увеличи. Пациентът облекчава болката, като приема принудително положение.
- Характерът на усещането е разнообразен. Болката е тъпа или болка в природата, тя е остра и рязана.
Други клинични прояви на заболяването са храносмилателни нарушения. Основните прояви на диспептични нарушения са тежест в епигастриума и натиск или усещане за разпространение. Пациентът се оплаква от оригване с кисела миризма. При атрофичен гастрит оригването е горчиво или гнило. Често пациентът се притеснява за гадене и неприятен горчив или кисел вкус. Особено често симптомите безпокоят пациента сутрин.
След хранене в епигастриума има усещане за парене, киселини. Особено тежки симптоми възникват след нарушение на диетата или диетата. Пушени или осолени храни предизвикват повишени симптоми. Обективни симптоми са метеоризъм, тътен в коремната кухина, нарушаване на естеството на стола. С развитието на ерозивни процеси, кръвта се появява в изпражненията.
Чести клинични симптоми
Появата и засилването на общите клинични симптоми се обяснява с общата интоксикация на организма. Характерни са признаци на обостряне на хроничния гастрит, дължащ се на астено-невротичния синдром. Признаците му са обща слабост, умора, нервност и раздразнителност. Обективно, пациентът може да открие бланширане и влага на кожата, повишена сърдечна честота и понижаване на кръвното налягане.
Дъмпингов синдром
Дъмпингов синдром е клинична проява, която се проявява след хранене. Характеризира се с внезапна атака на обща слабост и сънливост, кожата става бледа и се появява бързо сърцебиене. Перисталтиката на червата е способна да се ускори значително, което води до необходимостта от спешно изпразване на червата.
Гастрит с висока киселинност
Усложненият гастрит може да бъде съпроводен с различни нарушения на жлезиста секреция, обострянето на заболяването възниква с увеличаване на производството на стомашен сок или с намаляване.
С увеличаване на секреторната активност, симптомите са както следва:
- Устойчиви или периодични болки в горната част на корема.
- В допълнение към болката има усещане за силно парещо усещане в епигастриума.
- Повдигането по време на обостряне придобива кисел вкус.
- Гадене и случайно повръщане, след което пациентът се чувства облекчен.
- В фекалните маси понякога се откриват примеси в кръвта. Наблюдава се латентна кръв при анализа на изпражненията в лабораторно изследване.
- Пациентният апетит е намален.
Гастрит с намаляване на киселинността
Клиничните симптоми на обостряне на хроничен гастрит, което е съпроводено с намаляване на киселинността на стомаха, имат различен характер. Ако атрофичните промени преобладават при гастрит, пациентът не изпитва болка. Болката се изтрива или отсъства.
Основните симптоми на влошаване на гастрита се свеждат до диспептични нарушения. Запекът се редува с диария, феномен, свързан с ниско производство на солна киселина и храносмилателни ензими. От устата на пациента се появява неприятна "стомашна" миризма. Свива се с неприятна миризма. В корема след хранене има усещане за тежест и раздразнение. Стомахът е подут, пациентът развива газове. Заболяването е придружено от тежка астения, слабост и умора.
Лечение на гастрит
Лечението на хроничен гастрит е изцяло зависимо от стадия на процеса, формата на заболяването и състоянието на секреторната и двигателната активност на стомаха. Ако заболяването стане много остро, на пациента се предлага хоспитализация и предписани медикаменти.
Първа помощ за обостряне на гастрит - пълноценна почивка, почивка на легло и щадяща диета. Лечението на обостряне на гастрита е насочено към възстановяване на състоянието на лигавиците.
Диетична терапия
Диетичното хранене при обостряне на гастрита се осигурява частично и нежно. Естеството на диетата при лечението на остър гастрит зависи от вида на промените в стомаха.
На първия ден от обострянето, най-полезно е пълното въздържание от хранене. На пациента се дава да пие вода без газ или да охлажда слаб чай. На следващия ден, влезе в диетата малко желе или каша на водата. Позволено е да се даде на болно яйце сварено меко сварено. В същото време се предписва консервативно лечение на гастрит.
Диета по време на периода на обостряне се основава на признаците: храната трябва да е дробна и честа. Обемът на порциите не надвишава 300 грама.
Ако пациентът има повишена киселинност на стомашния сок, ще трябва да се изключат продуктите от диетата: кисели краставички и кисели краставички, пушени ястия, продукти, съдържащи консерванти, пикантни и пикантни подправки, мазни и пържени ястия. Не приемайте продукти, съдържащи груби фибри - гъби, бобови растения, сурови зеленчуци, мазни меса. Силно противопоказан алкохол и сладки газирани напитки. Не яжте храни, които причиняват ферментация в стомаха и червата и гниещите процеси.
В диетата на пациента трябва да включва избърсани продукти - суфле, овесена каша, супа. Ястията трябва да се варят или варят на пара. Полезно е да влезете в диетата повече карфиол, картофено пюре, цвекло, моркови, тикви, тиквички. Всички зеленчуци трябва да се сервират във варени или задушени форми.
За гастрит с ниска киселинност, диетата е подобна на описаната по-горе. След хранене е необходимо да се вземат лекарства, които подобряват храносмилането - ензими, еубиотици. Храната е обогатена с витамини и микроелементи.
След приключване на заболяването в ремисия пациентът се нуждае от последващо лечение. За да направите това, ще трябва да дойдете на рецепцията няколко пъти в годината и да я подложите на изпит.
Гастрит в острата фаза
Често срещано е обостряне на гастрита. В този случай става дума за хронично възпаление на стомашната лигавица. Процесът включва различни органи. Известни са следните форми на хроничен гастрит:
- ерозивен,
- антралните,
- атрофичен.

Възпалението се причинява от инфекция с Helicobacter pylori. Само 10-15% от пациентите с хроничен гастрит отиват при лекар. Болни възрастни и деца. Тежестта на клиничната картина зависи от причината за гастрит и областта на лезията. Признаци на обостряне на заболяването са много подобни на стомашна язва. Диагнозата е възможна само въз основа на ендоскопско изследване.
Как е обостряне
Клиничните прояви до голяма степен се определят от причината и нивото на стомашна киселинност. Следните симптоми са характерни за острия гастрит:
- болка в епигастриума,
- чувство на тежест в горната част на корема,
- гадене,
- усещане за пълнота след хранене.
При повишена киселинност има признаци като кисело оригване, болка, киселини, редуващи се диария с запек, подуване и повръщане. Когато екзацербации често има неприятен вкус в устата. Увеличеното производство на солна киселина допринася за образуването на газове. Причината е образуването на голямо количество газове.

Апетитът може да продължи. Хроничното възпаление на стомаха в острата фаза може да се прояви чрез тътен в корема, въздушно раздуване, диария, гадене сутрин и загуба на апетит. Това показва хипокиселинен гастрит. Тези хора често имат хиперсаливация и загуба на тегло.Обострянето на хроничния гастрит винаги се проявява с болка.
Той има следните функции:
- на празен стомах или 1,5–2 часа след хранене,
- отслабва след прием на антиациди или блокери на протонната помпа,
- случва се различна интензивност,
- локализирани в епигастралната област.
Ако болката се усети отдясно, това показва лезия на пилорния стомах. За обостряне на гастрит с ерозия се характеризира с появата на кървене. При такива пациенти са възможни повръщане от вида на утайка от кафе и течни, черни изпражнения (мелена). При тежки случаи може да се развие шок. За обостряне на гастрит се характеризира с появата на анемичен синдром.
Тя се проявява със слабост, бледа кожа и видими лигавици, апатия, суха коса, чупливи нокти, задух, болки в сърцето, намалена производителност и артериална хипотония. Ако гастритът често се влошава, това води до нарушено храносмилане и хиповитаминоза. Когато автоимунната етиология на заболяването често се появяват неврологични симптоми под формата на почерняване на очите, шум в ушите, изтръпване на крайниците, замаяност и нестабилно настроение. При външен преглед на пациенти с гастрит в острата фаза често се открива плака на езика.
Кои са опасни влошавания
Хората с чести обостряния трябва да бъдат под наблюдението на лекар. Без лечение са възможни следните отрицателни ефекти:
- образуване на язва
- Акхил,
- алиментарна дистрофия,
- развитие на гастродуоденит,
- витамин недостатъци,
- В12-желязодефицитна анемия,
- кървене,
- рак,
- хеморагичен шок,
- стеноза на пилора,
- запушване на стомаха,
- деформация на стомаха.

Усложненията се развиват, ако човек с обостряне на гастрит не се консултира с лекар, не се лекува самостоятелно или не следва препоръките на гастроентеролог. Малибнизацията е най-опасна. Това е състояние, при което се появяват атипични клетки. В този случай се изисква операция.
План за изследване на пациента
С обостряне на гастрит лечението се извършва след изясняване на диагнозата. Тази патология може да бъде маскирана като хранителна токсикоинфекция, язва, панкреатит или ентерит. В случай на влошаване на гастрита през пролетта ще са необходими следните изследвания:
- Тест за бактерии Helicobacter,
- общи и биохимични кръвни тестове,
- ензимен имуноанализ,
- полимеразна верижна реакция,
- тест за фекална окултна кръв,
- биопсия,
- ендоскопско изследване
- ултразвук
- радиография с контраст.

Преди да предпише лекарства, лекарят трябва да събере анамнеза за заболяването и живота на пациента. Необходимо е да се определи дали епигастриална болка и други симптоми са възникнали преди това. Важно е да се определят рисковите фактори за хроничен гастрит. Необходимо е да се изясни колко дълго продължава обострянето и как се провокира. Необходимо е да се оцени естеството на храненето на пациента.
За да се изключат болестите, причинени от храни, се извършва бактериологичен анализ на повръщане и фекалии. Преди отстраняване на влошаването е необходимо да се оцени киселинността на стомаха. Това е важно за последващата терапия.
Лигавицата се изследва в процеса на ендоскопско изследване. Възможни са следните промени:
- кръвоизлив,
- подуване,
- хиперемия,
- ерозия,
- стесняване на пилорната зона,
- епителна дисплазия.
При атрофичен гастрит се открива изтъняване на лигавичния слой на органа. Освен това, тестовете за съдържанието на гастрин и пепсиноген.
Лечение по време на обостряне
Фазата на обостряне на заболяването може да продължи дълго време, причинявайки на човека много проблеми. Лекарствата се избират от лекуващия лекар, въз основа на формата на гастрит и нивото на киселинност. При хиперацидната форма на заболяването може да се предпише:
- антиациди,
- блокери на протонната помпа,
- соматостатинови аналози,
- gastroprotectives,
- аналгетици,
- спазмолитици,
- антибиотици,
- хистамин рецепторни блокери.
С развитието на В12-желязодефицитна анемия, употребата на хормонални лекарства (кортикостероиди). Когато гастрит облекчава болката и спазмите, такива лекарства като No-Spa, Papaverine и Drotaverinum. Необходимо е да се откаже от употребата на лекарства вътре в групата на НСПВС, тъй като те дразнят лигавицата.

Важно място в лечението е използването на блокери на протонната помпа. Те включват Санпраз, Омез, Париет, Рабиет, Нолпаза и Пептазол. Те спомагат за премахване на болката по време на обостряне на заболяването. Симптоматичните средства включват антиациди. Това са лекарства, които бързо неутрализират солната киселина в стомаха. Тази група включва Gaviscon, Almagel и Fosfalyugel.
Наред с тези лекарства се предписват и гастропротектори. Те включват De-Nol и Venter. Техният механизъм на действие се основава на създаването на защитен филм върху лигавицата на стомаха. В случай на положителни резултати от тестовете за бактерии Helicobacter, се предписват антибиотици от групата на макролиди, цефалоспорини, 5-нитроимидазолови производни или защитени пеницилини.
Ако болни хора се хранят и след това се появи гадене или повръщане, тогава прокинетиката е включена в схемата на лечение. Тези лекарства подобряват двигателната функция на стомаха и червата. Най-често се назначават Мотилиум и Зерукал. При хипокиселинен гастрит и пълното отсъствие на солна киселина се назначава ацидин-пепсин. Ако през пролетта се наблюдава влошаване на атрофичен гастрит, тогава естественият стомашен сок е включен в режима на лечение.
С развитието на анемия на фона на ерозии на стомашната лигавица, могат да се предписват препарати от желязо. За нормализиране на храносмилането се използват ензими. Те са противопоказани в острата фаза. Тези лекарства трябва да се приемат след елиминиране на болката. Ензимите включват Panzinorm, Creon и Festal.
Други аспекти на терапията
Диета по време на обостряне на гастрит е важен компонент на лечението. Какво може да се яде болен, всеки гастроентеролог знае. В случай на хипоациден гастрит се предписва медицинска храна № 2 и с повишена киселинност е показана таблица №1. Пациентите трябва да бъдат изключени от менюто:
- алкохолни и газирани напитки,
- пресни плодове и зеленчуци
- кафе,
- гъби,
- пушени меса
- колбаси,
- консервирани храни
- осоляване,
- подправка
- пикантни и мазни храни
- пресни сладкиши,
- пикантно сирене
- пикантни кетчуп и сосове,
- горчица.

Трябва да се яде 5-6 пъти на ден с интервал от 3-3,5 часа. Не можете да пропуснете хранене и да ядете суха риба. Зеленчуците се препоръчват да се ядат варени. От плодовете са полезни банани. Диета за гастрит в острата фаза се наблюдава за един месец. Храната трябва да бъде такава, че всички необходими вещества да бъдат погълнати, но в същото време трябва да бъде нежна към стомашната лигавица.
Не яжте топли или прекалено студени напитки и ястия. В острата фаза на гастрит се препоръчва да се ядат пюре или полутечна храна. След като болката спадне, можете да включите в храната постно месо, риба, постно извара, мляко, сурови супи, зеленчукови пюрета и зърнени храни. Премахване на обостряне на атрофичен гастрит, трябва да се помни, че е необходимо да се засили секрецията на солна киселина.
За да направите това, менюто включва екстракти, сладки и кисели плодове, плодове и сокове, както и богати бульони. Спазването на тази диета трябва да допринесе за развитието на стомашен сок. Много е важно храната да предизвика апетит и аромат на миризма. Препоръчително е да се пие разреден лимонов сок. Физиотерапевтичните процедури (електрофореза, балнеолечение и фонофореза) се провеждат извън острия стадий на гастрит.




