10% от бременностите и раждането са придружени от фетална хипоксия. Медицината е изследвала тази патология, е в състояние да идентифицира и елиминира хипоксия, но, за съжаление, броят на случаите на патология не намалява. Акушерството класифицира това патологично състояние като сериозна причина за заболеваемостта и смъртността на неродените бебета и новородените през първата седмица от живота.
Феталната хипоксия по време на бременност се развива бавно с липса на кислород в организма или бързо, ако плацентата е изчерпана. Патологията традиционно се разделя на два вида - остра и хронична хипоксия на плода.

Признаци и симптоми на фетална хипоксия
Ако патологията се развие на ранен етап, няма симптоми. По това време майката ще се чувства нормална. В края на бременността, обърнете внимание на подвижността на плода. Разпознаване на хипоксия може да бъде, определяне на честотата на движенията на детето. Около десет пъти на ден бебето започва да се движи в утробата в продължение на няколко минути и след това утихва за 1-2 часа. Намалената подвижност е симптом на слабо подаване на кислород към тялото. При обостряне на недостига на кислород бебето в утробата може да не се движи, тъй като клетките на тялото са изчерпани.
През втората половина на периода на бременност, детето има сърцебиене през коремната кухина, използвайки акушерски стетоскоп. Ако редовно се извършват рутинни прегледи, лекарят може да определи симптомите на феталната хипоксия на ранен етап и да предпише необходимото лечение. Признаците на началната фетална хипоксия включват:
- тахикардия (над 160 удара в минута) или брадикардия (под 120 удара в минута),
- намаляване на вариабилността на сърдечната честота,
- монотонността на ритъма
- отслабване на реакцията към функционални тестове,
- късно забавяне.
Друг непряк симптом на фетална хипоксия: ако бременната жена започне да ексфолира плацентата твърде рано. Преждевременното узряване също се отнася до такива симптоми.
Патологичните симптоми при жените се появяват на 35-36 седмица от бременността. Те включват:
- депресия
- честа безсъние,
- умора,
- умора,
- честото гадене.
След 36 седмици често се проявява нарушено налягане, както и проблеми с органите на слуха и зрението.
Ако хипоксията продължава след 35-36 седмици от бременността, патологията става хронична.
Остра и хронична хипоксия на плода
Ако постепенно се развие хипоксия, става дума за хроничен недостиг на кислород. Хроничната хипоксия на плода се появява само при пренасяне на дете.
Понякога липсата на кислород се появява внезапно. Това състояние е характерно за раждането и се нарича остра хипоксия на плода. Остра хипоксия възниква поради:
- продължителен труд,
- слаба трудова активност
- разкъсване на матката
- преждевременно разкъсване на плацентата,
- усукване на бебето с пъпна връв или заплитане на пъпната връв,
- неправилно представяне.
Патологични състояния, които не са свързани с бременност и раждане
- сърдечно-съдови заболявания:
- сърдечни дефекти,
- хипертония.
- респираторни заболявания:
- хроничен бронхит,
- емфизем,
- бронхиална астма.
- бъбречно заболяване:
- хронична бъбречна недостатъчност
- амилоидоза.
- метаболитни нарушения:
- диабет.
- заболявания, които възникват:
- загуба на кръв,
- тежка интоксикация
- шок.
Нарушен плацентен кръвен поток на плода
Тази група включва патологични състояния, пряко свързани с бременността, които в една или друга степен могат да причинят нарушен кръвен поток:
- ранна и късна гестоза,
- заплахата от преждевременно раждане,
- преждевременно отделяне на нормално разположена плацента,
- perenashivanie бременност
- анормално прикрепване на плацентата,
- многоплодна бременност.
Последици от феталната хипоксия
Прогнозата за усложненията се определя според оценката на Apgar за състоянието на новороденото дете. Ако веднага след раждането, състоянието на детето се оценява на 4-6 точки, а в 5-та минута - 8-10, то последствията са умерени. Ако оценките на Apgar са по-ниски, последствията са сериозни. Което означава:
- неврологични нарушения
- хиперактивност,
- умствено изоставане или физическо развитие,
- патология на психиката и речта.
В случай на диагноза на хипоксия при дете след раждането ще е необходима помощ на невропатолог, а в бъдеще - детски психолог и логопед.
Лечение на фетална хипоксия
Медикаментозно лечение на хипоксия включва назначаването на следните лекарства:
- лекарства, които намаляват контрактилитета на матката:
- No-Spa,
- brikanil,
- ginipral,
- свещи с папаверил.
- лекарства, които възстановяват кръвообращението:
- Courant
- аспирин.
- лекарства, които подобряват пропускливостта на клетките за кислород:
- липостабил,
- Есенциале форте.
- лекарства за намаляване на метаболизма:
- глюкоза,
- витамин Е,
- аскорбинова, глутаминова киселина.
Лечението, насочено към увеличаване на феталната оксигенация, подобряването на утероплацентарното кръвообращение и нормализирането на метаболитните процеси на плода, се извършва в болнична или амбулаторна обстановка.
Лечението на феталната хипоксия включва:
- UV облъчване
- индуктотермия или диатермия на парареналната област,
- интравенозни глюкозни инфузии с кокарбоксилаза и аскорбинова киселина,
- кислородна терапия,
- поглъщане (интравенозно в болницата) trental, b-адреномиметици.
В случай на признаци на остра хипоксия на плода е необходима спешна хоспитализация на бременната жена и спешно лечение на фетална хипоксия по време на транспортиране. При остра фетална хипоксия, вдишване в продължение на 20-30 минути на овлажнена 60% кислород-въздушна смес с едновременно интравенозно приложение на жена с 50 ml 40% разтвор на глюкоза с 300 mg аскорбинова киселина, както и 1 ml 10% разтвор на кордиамин. Cordiamin се инжектира подкожно или интрамускулно (2 ml).
При вдишване на кислород-въздушна смес се използва след предшестващо интравенозно приложение на жената с спазмолитици или b-адренергични миметици. В допълнение, интравенозно приложение на 2-4 ml 1% разтвор на сигетин и 20-40 ml 20% разтвор на глюкоза, кокарбоксилаза (100 mg интрамускулно или интравенозно) помага
При остра фетална хипоксия по време на раждане, причината за това патологично състояние се елиминира. В същото време се извършва гореспоменатото лечение, допълнително се инжектират интравенозно 100 ml 5% разтвор на натриев бикарбонат и след това 100 ml 10% разтвор на глюкоза в началото на раждането.
Какво е хипоксия и защо се появява?
Лекарите наричат термина хипоксия такова състояние на тялото на трохите, при което неговите тъкани и органи се снабдяват с кислород не е достатъчно. В същото време, обърнете внимание - това патологично състояние на бебето никога не е самостоятелно заболяване, а само съпътстващо от това - или друго патологично явление.
В същото време такива патологии могат да бъдат много различни - както от страна на бъдещата майка, така и от страна на бъдещото бебе. Въпреки че в повечето случаи причината за феталната хипоксия са специфично заболявания на майката. Има доста от тях, но лекарите все пак различават няколко основни групи:
Съществуват няколко вида анемия, сред които най-често се среща желязодефицитна анемия.В този случай, ако бъдещата майка страда от това заболяване, нормалната функция на червените кръвни клетки се нарушава и в резултат на това кислородът към различни тъкани и органи не изтича в правилното количество.
И тъй като майчиният организъм е напълно и напълно отговорен за осигуряването на тялото на бебето, клетките и трохите на бебето също не получават необходимия кислород за нормално развитие и функциониране. Излиза типична затворена верига - майката е болна и това означава, че бебето също е болно.
- Различни заболявания на сърдечно-съдовата система
В този случай, ако бъдещата майка страда от придобита или вродена сърдечна недостатъчност или от съдовата система, тогава е голяма вероятността поради завишена натовареност по време на бременността да се появи дефицит на кръвообращението. Какво се случва след това е лесно да се отгатне. Ако кръвообращението липсва, бебето получава най-малко количество кислород, отколкото е необходимо. И колкото по-силно се изразява този дефицит, толкова по-силна ще бъде трохичката от хипоксия.
В този случай, ако бременна жена страда от заболявания на сърдечно-съдовата система, като астма, придобит бронхит и други, бременността може да предизвика и тяхното обостряне. А влошаването, от своя страна, ще има много лош ефект върху хода на бременността.
В повечето подобни случаи бъдещата майка развива такъв гаден феномен като респираторния дефицит. И това състояние не само носи неудобство на дамата, но и има много лош ефект върху състоянието на трохите. Поради респираторния дефицит, т. Нар. Хипоксия на тъканите и органите се развива много бързо. Но помнете, ние вече казахме, че организмите на майката и бебето са пряко свързани помежду си? А това означава, че тялото на бебето страда от хипоксия толкова, колкото и майчината.
- Бъбречно заболяване и захарен диабет
Тези бъдещи майки, които страдат от сладък диабет и различни бъбречни заболявания, не са изложени на най-малък риск от развитие на хипоксия в трохите на хипоксия. В същото време е действително нереалистично да се предсказва предварително, затова гинеколозите правят това много внимателно, особено бременните жени.
Понякога причината за развитието на хипоксия в предстоящото бебе са различни нарушения на плацентарния кръвен поток. Обстоятелствата за развитие на такова нарушение също са много:
В този случай, ако бебето не се появи своевременно, плацентата престава да изпълнява функциите си напълно. Е, в допълнение, същото нещо се случва с ранното стареене на плацентата, която може да започне дълго време преди очакваната дата на появата на трохите в светлината.
Очевидно, хипоксията се развива далеч не във всички случаи на опасност бебето да бърза да види майка си. Но приблизително в половината от подобни случаи, хипоксията все още се усеща.
- Патология на пъпната връв и плацентата
Патологичното развитие и структура, както на плацентата, така и на пъпната връв, често водят до развитие на хипоксия. И колкото по-трудно и по-трудно са тези нарушения, толкова по-изразена е хипоксията на бебето. По правило такива нарушения се откриват по време на ултразвук.
- Останалите аномалии на бременността и раждането
Все още има някои патологии на курса, както бременност, така и раждане, които могат да доведат до развитие на хипоксия при бебето. Но всички от тях предсказват почти невъзможно дори и за най-опитен лекар - гинеколог.
И накрая, остава да разберем какви патологии от здравето на бъдещото дете могат да доведат до развитие на хипоксия. Подобни провокиращи фактори включват:
- Фетална хемолитична болест
По подобен начин лекарите обозначават състоянието, което се развива в плода, ако кръвната му група и кръвната група на майката не са съвместими.Хипоксията в подобни случаи се развива при приблизително 70%.
Вътрематочна инфекция, малформации на бебето.
Съществува неограничен брой най-разнообразни инфекции, които могат да заразят бебето, и след това служат като предпоставка за развитието на фетална хипоксия. В този случай, ако бебето има такива или други малформации, рискът от хипоксия на плода също се увеличава значително.
Какъв е рискът от фетална хипоксия?
Е, така че разбрахме какво може конкретно да предизвика развитието на хипоксия в трохите. Беше ред да се научи какво е хипоксия за бебето. Дали дяволът е толкова ужасен, както е нарисуван? Може би няма за какво да се тревожи, а не нещо, което да победи алармата?
Но колкото и досадно да звучи това, лекарите казват за обратното - липсата на кислород е много разрушителна за всеки жив организъм. И още повече, за най-новия изгряващ живот - за вашето бебе. Поради хипоксията всички основни системи на бебето, без изключение, страдат, метаболитните процеси са нарушени.
Степента и тежестта на тези нарушения пряко зависи от две причини: степента на хипоксия и продължителността на бременността. На различни етапи на бременността, телесните трохи реагират на хипоксия по различни начини. Ако хипоксията започне да се развива в ранните стадии на бременността, тя неизбежно ще доведе до аномалии в развитието на вътрешните органи и системи на плода, което ще доведе до забавяне на ембриона в развитието.
В по-късните етапи на бременността, хипоксията е изпълнена със значително забавяне на растежа на плода, както и значително увреждане на централната нервна система. Понякога ефектите от подобна хипоксия се усещат през целия живот на човека. Е, адаптивните способности на новородено бебе, което е страдало в утробата от липсата на кислород, също са много по-лоши. И като резултат, бебето, като дойде на света, се адаптира още по-ужасно към околната среда, която все още е нова за него.
Както бе споменато по-горе, почти всичко зависи от самата степен на хипоксия. В този случай, ако не е много, организмът на децата може да се справи с него без никакви специални последици. Но в случай, че хипоксията е силна, перспективите, за съжаление, не са толкова смешни.
Бебето много бързо изпитва исхемия - участъци от тъкан, които изпитват тежка липса на кръвен поток. Ако хипоксията на този етап не се елиминира, най-реалната некроза ще се разпадне - тъканна смърт. Вие знаете, че без никакви следи от такива нарушения не може да мине. Всичко зависи от специфичните органи и системи, в които се развиват подобни области на некроза. Патологиите могат да бъдат много различни - от малките мултифункционални нарушения, които могат лесно да се разрешат до тежки психологически разстройства.
Диагностика на фетална хипоксия
Ако бъдещата майка се отнася към собственото си състояние, тя може да види първите тревожни симптоми. Много е лесно да гледате как бебето ви се движи. Обикновено, в самото начало на развитието на хипоксия, бебето се държи много неспокойно - движенията му се засилват и увеличават.
Ако майката не вкара алармата, хипоксията ще продължи да се развива и движенията на трохите ще станат значително по-бавни и редки. Много бъдещи майки се страхуват да отидат при лекаря, смятайки, че напразно само той ще бъде обезпокоен или, в ужас, ще бъде подиграван. Но не се страхувайте от това - всъщност, във всички случаи, лекарят ще ви похвали само за такава бдителност и ще проведе всички необходими изследвания. Е, в най-лошия? По-добре е да преминете за прекалено впечатляващата "бременна жена", отколкото да пропуснете сериозната опасност, която заплашва здравето, а понякога и живота на трохите ви. В крайна сметка, хипоксията на плода има много неясни симптоми.
Първото нещо, което вашият гинеколог трябва да направи, е да назначи допплерометрия и кардиотокография.Cardiotocography (CTG) на този ден е най-добрият начин за оценка на състоянието на плода по време на бременност. Специално устройство оценява честотата и силата на сърцето на бебето, както и физическата му активност. Подобно проучване обикновено се назначава в гестационна възраст от 28 седмици. А при раждането е и един от най-ефективните методи за наблюдение на състоянието и благосъстоянието на бебето.
Друг по-обичан лекар, е, много ефективен начин за изследване е допплерометрията. По време на това проучване лекарите имат възможност да оценят коректността и скоростта на кръвния поток в съдовете на плацентата и пъпната връв. Този метод ви позволява да изключите вероятната патология на структурата на тези съдове, като причина за хипоксия.
Как е вътрематочната хипоксия
Ако кислородният глад на плода току-що е започнал, то бъдещата мумия може да забележи неспокойното поведение и повишената двигателна активност на плода. Нещо повече, тези прояви ще бъдат интензивни, но няма да има никаква връзка между физическото натоварване и активните фетални движения.
За съжаление много бъдещи майки рядко търсят квалифицирана медицинска помощ, ако плодът е твърде активен, но кислородното гладуване продължава да напредва - започва втората фаза. Тя ще се характеризира с намаляване на двигателната активност на плода, намаляване на честотата и силата на шоковете. Ако една жена отбележи, че движението на плода е намаляло до 3 пъти на час, то това вече е причина да отидете на лекар.
При изследване на бременна жена със съмнение за вътрематочна фетална хипоксия, лекарят ще забележи увеличаване на сърдечния ритъм на последните до 160 удара в минута, заглушаване на сърдечните звуци и намаляване на сърдечната честота до 100-120 удара в минута.
Класификация на феталната хипоксия
Разглежданото състояние може да се прояви в три различни форми, чиято диференциация зависи от степента на прогресиране на патологичния процес:
- мълния
- остър - обикновено се развива по време на раждане и има продължителност от няколко минути или часове,
- субакутно - се развива малко преди раждането (1-2 дни),
- хронична - характеристика на токсикоза, инфекция на плода, продължителна бременност, несъвместимост на кръвта на майката и на плода.
Причини за вътрематочна хипоксия
По принцип всички патологични процеси, протичащи не само в тялото на нероденото дете, но и при една жена, могат да доведат до разглежданото състояние. Лекарите определят само няколко причини, които най-често се идентифицират по време на прегледа на бременна жена.:
- Плацентарна недостатъчност. Недостатъчното снабдяване на плода с кислород и хранителни вещества се дължи на нарушения на кръвообращението в системата на майката / плацентата / плода.
- Разкъсване на матката.
- Анемия, диабет, сърдечно-съдови заболявания на майката.
- Преждевременно отделяне на нормално разположена плацента.
- Тежка късна токсикоза (гестоза).
- Слабост на труда или неговата дискоординация (аномалии на труда).
- Заплитането на пъпната връв.
- Вътрематозна инфекция на плода.
- Дълго притискане на главата по време на раждането.
- Вродени малформации на плода.
- Частично или пълно припокриване на плацентата на гърлото на матката - плацента.
- Интоксикация на тялото на майката.
- Склонната бременност
кардиотокография
Той дава възможност да се регистрират намаления в сърцето на бъдещото бебе, освен това специалистът ще оцени активността на феталното движение. Следните белези на сърцето ще бъдат характерни за здрав плод:
- сърдечната честота варира от 120-160 удара в минута,
- честотата на контракциите се увеличава, като отговор на движението на плода или рязка промяна в положението на тялото на бременна жена,
- пълна липса на забавяне на пулса.
Когато кислородното гладуване на плода специалистът ще се идентифицира:
- значително нарушение на ритъма на сърдечния ритъм - ще бъде или увеличено, или бавно,
- пълната липса на увеличаване на сърдечната честота в отговор на движение или свиване е монотонен ритъм,
- ритъм съкращения, които ще бъдат чести и дълбоки.
Доплеров ултразвук
 С ултразвук лекарят може да определи състоянието на кръвообращението в майката / плацентата / плода за период над 20-та седмица от бременността. Ако се извършат проучвания на маточните артерии, тогава ще бъде възможно да се открият нарушения на маточно-плацентарния кръвен поток в най-ранния стадий на развитие, което ще предотврати развитието на тежка фетална хипоксия.
С ултразвук лекарят може да определи състоянието на кръвообращението в майката / плацентата / плода за период над 20-та седмица от бременността. Ако се извършат проучвания на маточните артерии, тогава ще бъде възможно да се открият нарушения на маточно-плацентарния кръвен поток в най-ранния стадий на развитие, което ще предотврати развитието на тежка фетална хипоксия.
Като допълнителни резултати лекарите определят структурата на плацентата и нивото на амниотични води.
Преброяване на движенията на плода
Веднага си заслужава да се отбележи, че този конкретен диагностичен метод е неточен, поради което се използва само за бременни жени с нисък риск, т.е. бременната жена няма хронични заболявания или няма дефекти в развитието на нероденото дете. Такова изследване разкрива хипоксия в ранните стадии на прогресия, която се определя от промяна в двигателната активност на плода.
 Можете да проведете подобен тест, без да посетите лекар. Жената трябва да лежи на една страна в удобно положение и да се концентрира върху движенията на детето. Ако за 60 минути бъдещата майка изпитва по-малко от 10 движения, тогава е необходимо да се потърси квалифицирана медицинска помощ.
Можете да проведете подобен тест, без да посетите лекар. Жената трябва да лежи на една страна в удобно положение и да се концентрира върху движенията на детето. Ако за 60 минути бъдещата майка изпитва по-малко от 10 движения, тогава е необходимо да се потърси квалифицирана медицинска помощ.
Важно е:Този тест може да се извърши след 25 седмична бременност.
Алтернатива е тест Д. Пиърсън "Брой до десет", Прилага се от 28-та седмица на бременността. Броят на разбъркването е от 9 до 21 часа. Трябва да се запише времето на 10-ото разбъркване. Ако има малко движение, трябва да уведомите Вашия лекар.
Възможни ефекти на феталната хипоксия
Защо лекарите настояват, че жена, дори и със съмнителни предположения за нарушения на хода на бременността, да потърси медицинска помощ? Факт е, че дори леката вътрематочна хипоксия на плода може да доведе до появата на много неприятни последствия.
Ако се диагностицира остра фетална хипоксия, последствието от това състояние може да бъде:
- некроза на червата,
- висок риск от внезапна смърт,
- вдишване на меконий и пневмония,
- преждевременно раждане,
- риск от развитие на церебрална парализа при дете,
- висок риск от смърт на плода,
- поражение на нервната система на плода, до кома.
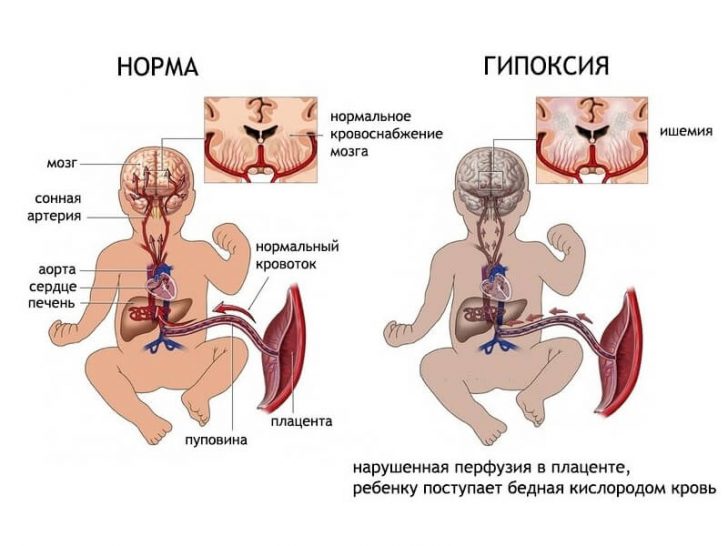
При наличие на хронична фетална хипоксия, последствията могат да бъдат както следва:
- При раждането бебето ще има малка височина и критично ниско тегло,
- анемия на новороденото,
- висока чувствителност към инфекциозни болести,
- хиперактивност с дефицит на вниманието при по-големи деца,
- недостатъчно регулиране на температурата на тялото при новороденото.
Повечето от последствията са свързани с хипоксия на мозъка и преждевременно раждане, защото за да спасят живота на бебето, лекарите извършват спешна доставка много по-рано.
Моля, обърнете внимание:Според статистиката, ако дете с диагноза вътрематочна хипоксия успешно преживее първия месец след раждането, тогава въпросното патологично състояние няма последствия.
Лечение на фетална хипоксия
Изборът на тактика на лечение за разглежданото патологично състояние зависи от здравословното състояние на майката, продължителността на бременността, наличието на съпътстващи заболявания при бъдещата майка. Тъй като причините за вътрематочна хипоксия са разнообразни, няма единен принцип за неговото лечение - всичко се извършва по строго индивидуален начин. Ако здравословното състояние на жената и на плода позволява, тогава лекарят може да приложи консервативни методи за лечение на вътрематочна хипоксия на плода:
 Подобряване на здравето на бъдещата майка - например, лечение на хронични заболявания, елиминиране на анемия, стабилизиране на кръвното налягане. Освен това е възможно да се подобри здравето на майката, като се избере индивидуална диета и живот, премахване на лошите навици и въвеждане на лека физическа активност.
Подобряване на здравето на бъдещата майка - например, лечение на хронични заболявания, елиминиране на анемия, стабилизиране на кръвното налягане. Освен това е възможно да се подобри здравето на майката, като се избере индивидуална диета и живот, премахване на лошите навици и въвеждане на лека физическа активност.- Предназначение на антикоагулантите, Тези лекарства допринасят за нормализирането на вискозитета на кръвта. Прилагайте това лечение само ако една жена има срутена система.
- Amnioinfusion, Този метод се използва изключително рядко, това е оправдано, например, с тежко забавяне на растежа на плода и диагностицирани ниски нива на вода. Чрез амниоинфузия те предполагат въвеждане на специален препарат в амниотичната течност, който позволява на белите дробове на нероденото дете да се развиват, намалява нивото на кислородно гладуване, предотвратява навлизането на мекония в тялото на бебето.
- Магнезиева инфузия, Този метод се използва само в случай на диагностицирана хипертония при бременна жена. Такива интравенозни инжекции предотвратяват развитието на еклампсия и значително намаляват риска от кислородно гладуване.
- Предназначение на противовъзпалителни и антимикробни средства, Препоръчително е такова лечение да се извършва само ако са диагностицирани инфекциозни процеси.
Моля, обърнете внимание:в медицината няма нито едно лекарство, което да може да лекува плацентарната недостатъчност. Всички гореспоменати методи допринасят за отстраняване на фактори, провокиращи вътрематочна хипоксия. Ако се диагностицира нарушение на плацентарния кръвен поток, тогава лекарите наблюдават само нероденото дете, за да могат да извършат спешна доставка навреме. Колкото повече плодът изостава от нормата в развитието, толкова по-рано е необходимо да се извърши спешна доставка.
Феталната хипоксия е патологично състояние, което може да доведе до сериозни последствия. Почти невъзможно е да се правят прогнози за вероятността от разглежданата държава, така че жените, които са на етап планиране на бременността, трябва не само да прегледат напълно специализираните специалисти, но и да се откажат от лошите навици.
Циганкова Яна Александровна, медицински коментатор, терапевт от най-високата квалификационна категория
8,610 Общо мнения, 2 днес
Защо се появява хипоксия?
Да бъдеш в утробата, детето не може да диша сам. Органите и системите на бебето се развиват, функциите им се утвърждават. Леките трохи са незрели и дихателните пътища са пълни с течност. Плодът получава необходимия кислород през плацентата. Именно това тяло осигурява снабдяването с благородни газове в тялото на трохите. Ако кислородът не получи достатъчно, те говорят за хипоксия.
Вътрематочната хипоксия на плода не се отделя за отделна болест, а показва състоянието на недостиг на кислород в бебето. Този проблем може да бъде причинен от промени в плацентата, тялото на майката или бебето, които имат неблагоприятни последици.
Причини за вътрематочна хипоксия:
- Заболявания на майката. В някои ситуации тялото на жената не позволява на бебето да даде необходимия кислород. При анемия, заболявания на сърцето и кръвоносните съдове, патологията на бъбреците и дихателната система увеличава риска от развитие на кислородно гладуване на ембриона. Неблагоприятно се отразява на здравето на трохите токсичност при бременни жени, диабет, лоши навици на майката.
- Нарушения в системата на плацентата-плод. Патологията на плацентата и пъпната връв, нарушеното кръвообращение в случай на застрашен аборт или презасаждане, аномалии на раждането, неизбежно ще повлияят на здравето на детето.
- Причини, свързани с плода. Когато бебето е инфектирано вътрешно, рискът от развитие на хипоксични състояния се увеличава. Неблагоприятните фактори включват също вродени аномалии, хемолитично заболяване на плода, множествено, плътно заплитане на пъпната връв на врата на детето, многоплодна бременност. Също така често водят до кислородно гладуване на плодните усложнения, възникващи при раждане.
Проявите и тежестта на симптомите на хипоксия до голяма степен зависят от хода и времето на възникване на патологичното състояние. Затова клиницистите споделят 2 форми на хипоксия:
- Остра фетална хипоксия. Това нарушение се развива бързо, обикновено по време на раждането, по време на преминаването на бебето през родовия канал. Например, в случай на бърз или продължителен труд, ако цилиндрите от пъпната връв изскочат или главата се задържа в родовия канал на жената, настъпва остро нарушение на кръвния поток през пъпната артерия. Детето не получава газ и преживява тежък кислороден глад. По време на бременността, острата хипоксия често се появява на фона на плацентарния разрив и може да доведе до преждевременно раждане или да наложи спешна операция - цезарово сечение.
- Хронична фетална хипоксия. Кислородният глад може да се развива постепенно, бебето дълго време губи необходимия газ. Причината за хронична вътрематочна хипоксия е най-често патология на бременността, липса на подходящо лечение и хронично заболяване на майката. Често това състояние се развива при жени, които пренебрегват посещението на женски консултации.
По време на ултразвуково изследване на бременна жена, лекарят може да забележи, че плодът изостава от „връстниците си” във физическите параметри, изглежда по-млад от гестационната възраст. Ако хипоксията се разви във втората половина на бременността, тогава масата на тези момчета не съответства на височината, настъпва хипотрофия. Новородените са по-склонни към развитие на заболявания, автономни разстройства.
Симптоми на фетална хипоксия
Първият признак на хипоксия е промяна в двигателната активност на плода. Бебето получава малко кислород, в отговор на ниска концентрация на газ, моторните центрове се вълнуват в мозъка, детето се движи активно.
Жената трябва да бъде предупредена от повишеното движение на бебето, което не преминава дори в покой, при липса на стрес. По време на прегледа лекарят установява увеличение на сърдечната честота в плода с повече от 160 удара в минута.
Ако заболяването не е открито в ранните стадии, състоянието на детето се влошава. Налице е сериозна липса на кислород, което води до намаляване на активността на бебето. Силите на трохите се изчерпват и движенията се намаляват. По време на прегледа лекарят забелязва намаляване на сърдечната честота на плода.
Диагноза за хипоксия
Оценката на плода трябва да бъде изчерпателна, да включва няколко метода, които се допълват взаимно:
Проучването се извършва при всяко посещение на жена в родилна клиника, от 18 до 20 седмици от бременността, когато е възможно да се изсуши сърцето на плода. За да направите това, акушер-гинеколог използва стетоскоп - устройство, което представлява тръба с удължения във формата на фуния в двата края. Лекарят прилага широка част от устройството към корема на майката в областта на най-доброто слухово сърце на плода.
С помощта на акушерския стетоскоп можете да оцените сърдечния ритъм, ритъма и звучността на тоновете. Манипулациите се използват и по време на раждането, за да се оцени отговорът на плода към контракцията на матката.
Поради своята простота и ниска цена методът е широко използван и няма противопоказания, но точността на изследванията е по-ниска от инструменталната. В допълнение, сърцето на бебето не може да бъде чуто по време на битката, а грешката в изчисляването на контракциите на сърцето достига 10 до 15 удара.
Методът се е доказал при диагностицирането на фетални хипоксични състояния. Същността на изследването е да се регистрира електронната активност на сърцето на бъдещото дете. За целта на голия корем на бременна жена е монтиран специален сензор, който записва сърдечния ритъм на плода и контракциите на матката. Данните, получени по време на изследването, се записват на лист хартия под формата на криви.
Тогава опитен специалист интерпретира резултатите от кардиотокографията. Съвременните устройства имат функцията на автоматично декодиране, което помага на лекаря да направи точна диагноза.
Оценките подлежат на следните параметри:
- базален ритъм - средният сърдечен ритъм, компонентът обикновено е 110 - 160 удара в минута,
- амплитуда - нарушение на редовността на свиването на сърдечните мускули, вариращо нормално от 5 до 30 удара / мин,
- забавяне - периоди на намаляване на сърдечните удари на плода, чиито повтарящи се епизоди могат да показват сериозно кислородно гладуване на детето,
- ускорение - епизоди на повишен сърдечен ритъм, които се появяват при маточни контракции или повишено движение на плода и не надвишават 3 за четвърт час.
- Ултразвуково изследване.
Методът е абсолютно безопасен и информативен, така че трябва да се извърши като скринингов преглед за всички жени. Обикновено ултразвукът се извършва три пъти: на 11–13 седмици, 20–21 и 30–34 седмици.
В допълнение, лекарят може да предпише непланирано проучване, ако има доказателства. Същността на метода се състои в отражение на ултразвуковите вълни, изпратени от сензора от тестовия орган. Тези сигнали се записват и възпроизвеждат на монитора на устройството.
С помощта на ултразвук лекарят определя здравословното състояние на бебето, правилното развитие на органите, физическата активност на бебето. От голямо значение е оценката на състоянието на плацентата, нейната големина, местоположение, дебелина и степен на узряване.
За да се определи феталната хипоксия, ултразвукът се допълва от допплерометрия, която се използва за регистриране на движението на кръвта в съдовете. Съвременните ултразвукови машини са оборудвани с доплер функция.
- Биофилм на плода.
Оценката на биофизичния профил на плода позволява да се оцени цялостно здравето на трохите и да се идентифицира хипоксията. Това се прави с помощта на ултразвукови данни и резултатите от тест за CTG без стрес, оценки на честотата на ускорението.
По време на проучването са определени 6 параметъра:
- фетални дихателни движения,
- физическа активност на бебето,
- броя на ускоренията
- обем на околоплодната течност
- мускулен тонус на плода,
- зрялост на плацентата.
Всеки показател се оценява от 0 до 2 точки, които след това се сумират. Резултат от повече от 8 точки се счита за нормален и по-малко от 4 показва тежка хипоксия.
Последици от феталната хипоксия
Начинът, по който липсата на кислород влияе върху здравето и извънматочния живот на бебето, зависи от тежестта на хипоксията и продължителността на бременността. Кислородното гладуване през първата трета от бременността води до аномалии в развитието. Възможно забавяне на растежа и физическо развитие, увреждане на нервната система и намалена способност за адаптиране на трохите след раждането.
Под влияние на липсата на кислород, метаболитните процеси в ембриона се променят. Кръвообръщението в мозъка се засилва чрез намаляване на притока на кръв в белите дробове, червата и бъбреците. Получената чревна хипоксия води до релаксация на сфинктера и проникване на оригинални изпражнения в околоплодната течност. Мръсна, мекониева вода може да навлезе в дихателните пътища на детето, което води до дихателна недостатъчност, пневмония.
Незначителната хипоксия не предизвиква негативни последствия за по-нататъшното развитие на детето. Докато тежкият недостиг на кислород е по-опасен, той води до дълбоки увреждания на органи с развитието на некроза в тях.Ето защо ефектите от хипоксията варират от малки функционални нарушения до дълбоки соматични нарушения.
Възможни последици от остра фетална хипоксия:
- преждевременно раждане
- увреждане на нервната система на детето, церебрална парализа,
- смърт на плода,
- асфиксия, респираторен дистрес синдром, пневмония,
- некроза на червата.
Последици от хронична вътрематочна хипоксия:
- забавяне на развитието, ниско тегло и височина при раждане,
- новородено
- висока чувствителност към инфекции
- неспособността на трохите да поддържат нормална температура
- неврологични нарушения.
Профилактика на фетална хипоксия
Не е възможно напълно да се елиминира рискът от хипоксия, но бъдещата майка трябва да знае кои мерки най-вероятно ще помогнат за запазване на здравето на детето:
- Планиране на бременност. Семейството трябва да вземе решение да получи отговорно дете. Родителите трябва да се подложат на прегравидна подготовка, да бъдат внимателно изследвани, да се лекуват хронични заболявания и инфекции. Това ще спаси бебето от вътрематочна инфекция и ще запази карапуза здрав.
- Отхвърляне на лошите навици. Доказано е, че децата от майки, страдащи от различни видове зависимост, са склонни към хронична хипоксия по време на бременността. Малките деца попадат в рисковата група за развитието на заболявания при новородените, които имат изоставане в развитието. Дори пасивното вдишване на тютюневия дим води до спазъм на кръвоносните съдове на плацентата и развитието на хипоксия в плода.
- Ежедневни разходки. При нормална бременност жената трябва да упражнява умерени физически натоварвания всеки ден. Благоприятни разходки, които са по-добре да се вземат в парка или в провинцията, имат благоприятен ефект върху здравето на майката и детето.
- Правилното хранене. Бременната жена трябва да обърне внимание на ежедневната си диета. Именно през този период е много важно да се яде здравословна храна, богата на всички основни хранителни вещества.
- Медицинска помощ. От жената се изисква да бъде регистрирана за бременност и да се подложи на преглед навреме. Съвременните методи за диагностика са абсолютно безвредни за детето и помагат за идентифициране на болестта в ранните етапи. Навременното и адекватно лечение на заболявания на бременна жена ще помогне да се избегне развитието на хипоксия. При първите признаци на промяна в състоянието на плода жената трябва да потърси помощ от специалист.
заключение
Бременността е красив и щастлив период в живота на бъдещата майка. По това време жената трябва да обръща повече внимание на своето благополучие и да се грижи за здравето на бебето.
Всяка година диагнозата на вътрематочна хипоксия на плода се чува все повече и повече от жените, тъй като причините за патологичното състояние са разнообразни и включват както здравето на бременната жена, така и условията на околната среда.
Бъдещата майка трябва да е наясно с пълната степен на отговорност за здравето на бебето. Жената трябва да преосмисли начина си на живот, да си почине повече и да потърси специализирана помощ навреме. Правилното управление на бременността и раждането, адекватното лечение на соматичните заболявания значително увеличават шансовете за избягване на феталната хипоксия и последствията от нея.
Причини за хипоксия на плода
Може да се каже, че всяка бременна жена има потенциална заплаха от фетална хипоксия. Въпреки това, той не винаги се развива дори за тези, които имат висок риск от неговото възникване. Прогнозирането на поведението на тялото на бременната през дълги месеци е много трудно, така че специалистът първо изчислява всички рискове от усложнения и се опитва да ги предотврати. Заключения като „застрашена фетална хипоксия”, „заплаха от фетална хипоксия”, които често се появяват при междинни диагнози, не трябва да плашат бременна жена, тъй като те само означават, че лекарят е идентифицирал провокиращ фактор и ще се опита да компенсира това.
Трябва да се отбележи, че е невъзможно да се изброят всички възможни причини за фетална хипоксия. Това състояние има не само много причини, а може да се появи и на фона на привидно успешна бременност. Обикновено всички фактори, провокиращи хипоксия, могат да бъдат класифицирани в тези, които тялото на бременната жена притежава, които се реализират от кръвоносната система „плод-плацента“, както и от патологията на самия плод.
Предпоставки за нарушаване на оксигенацията на феталните тъкани се създават дори при нормална бременност:
- Бременността включва повишено натоварване на сърдечно-съдовата система на майката. Обемът на циркулиращата кръв се увеличава с 30%, тъй като трябва да е “достатъчно” за плода, а за да го “изпомпва”, сърцето увеличава броя на контракциите, т.е. започва да работи на границата.
- За да се предотврати преждевременното прекратяване на бременността, яйчниците (corpus luteum) и плацентата синтезират хормона прогестерон. Под неговото влияние венозните стени стават по-малко еластични.
- Растящата матка повдига диафрагмата, като по този начин променя интраабдоминалното налягане, което влияе на притока на кръв.
- Когато матката се увеличава, тя смазва и деформира вените на таза, което затруднява преминаването на кръвта през тях. В случай на многоплодна бременност, този фактор предизвиква по-често хипоксия на фетусите в сравнение с други.
Тези промени увеличават натоварването на сърцето и кръвоносните съдове на бременната, но са физиологично приемливи и не водят до усложнения. Въпреки това, ако една бременна жена има хронични сърдечно-съдови заболявания (разширени вени, миокардит, съдови и сърдечни дефекти), такъв товар може да предизвика провал на адаптацията.
Сред патологичните състояния хипоксията често провокира недостиг на желязо (анемия). Желязото участва в транспортирането на кислород до тъканите, ако стане ниско - кръвта се насища с кислород не е достатъчно.
Заплахата от хипоксия на плода се увеличава, ако бременната жена има ендокринни патологии (диабет, тироидна дисфункция) или заболявания на дихателната система (бронхиална астма).
Невъзможно е да се надценява въздействието на стресови ситуации и трудна психо-емоционална ситуация върху хода на бременността. Силните емоции провокират освобождаването на “хормона на стреса” - кортизола, спазми стените на всички кръвоносни съдове, включително плацентарните. В допълнение към хипоксията, стресът провокира анормални контракции на матката, което е изпълнено с преждевременно прекратяване на бременността.
Друг отрицателен фактор, влияещ върху състоянието на съдовете в системата "плод - майка", е пушенето. С участието на никотин се образуват микротромби в плацентарните съдове, а кръвообращението променя параметрите си до патологични.
Най-честата причина за нарушен приток на кръв в плацентата е инфекцията. В основата на инфекциозното възпаление могат да бъдат вируси, гъбички, кокова флора. Под въздействието на инфекция се развива оток в тъканите на плацентата, увреждат се стените на кръвоносните съдове и се променя вискозитета на кръвта.
Инфекцията може да бъде локализирана не само в областта на плацентата. Понякога е в състояние да преодолее защитната "бариера" на плацентата и да проникне в плода. Инфекция на плода, привикнала към стерилно местообитание, предизвиква сериозни последствия до вътрематочна смърт.
Понякога вътрематочната хипоксия провокира необичайно местоположение на плацентата, когато е прикрепена към стената на матката в зоната, която по-малко осигурява кръвта. По-често това се случва при наличие на аномалии в развитието на матката.
По този начин вътрематочната хипоксия може да съпътства много патологични състояния.
Симптоми и признаци на хипоксия
В различно време на бременност, хипоксията засяга развиващия се плод по различни начини. Ако се появи в ранните стадии, то може да забави образуването на ембриона, а в последния триместър влиянието му е насочено към нервната система на плода, неговите механизми за развитие и адаптация.
Симптомите на феталната хипоксия зависят от степента на нарушение на кръвоснабдяването на плацентата и съответно на плода. За характеризиране на степента на фетална хипоксия се използват два важни клинични критерия - интензивността на феталното движение и честотата на сърдечните му контракции.
• 1 степен на хипоксия се характеризира като компенсирана, т.е. елиминирана от усилията на майчиния организъм, когато движението на плода и пулсирането стават чести само от време на време, не водят до усложнения.
• Клас 2 вече е субкомпенсиран, когато се увеличи рискът от нарушаване на механизмите за адаптация.
• Вътрематочната хипоксия степен 3 се нарича декомпенсирана, което означава, че плодът не може да съществува нормално в условия на тежък кислороден дефицит.
За да се определи степента на ефекта на хипоксия върху плода, се изследва притока на кръв в плацентата и се измерва сърдечната честота на плода.
Понякога експертите класифицират феталната хипоксия не според продължителността на излагане на патологичен фактор, а според тежестта на клиничните прояви. След това се използват термините "заплашителна хипоксия" или "започнала хипоксия".
Опасността от хипоксия е показана, ако няма явни признаци на недостиг на кислород, но има предпоставки за появата му. Тази ситуация е предизвикана от патологии на майката или промени в плацентата. Заплашващата хипоксия може да отиде в началото и дори хронична, но често с добре развити механизми за адаптация остава само на етапа на вероятността.
Ако на фона на благосъстоянието плодът започне да регистрира първите признаци на недостиг на кислород, се счита, че хипоксията е започнала.
Как да се определи феталната хипоксия? Често загрижени за прочетената информация и истории на приятели бременни задават този въпрос на специалисти. Понякога, ако рискът от развитие на патологична хипоксия е нисък, бременната жена се учи как да определя хипоксията на плода по броя на движенията му. Техниката не е много точна, тъй като се основава на субективни усещания. Бременните жени се насърчават да заемат удобна позиция (за предпочитане на страната) и да слушат поведението на бебето, като преброяват броя на движенията му. Като правило, по време на часа на смущения, те се усещат поне 10 пъти, а ако има по-малко от тях, си струва да се направи допълнителен преглед.
Остра фетална хипоксия
По-често острата фетална хипоксия се диагностицира при раждане, по-рядко се установява по време на бременност. Най-неблагоприятна е ситуацията, когато се комбинират и двете форми на хипоксия - остра и хронична.
Острата хипоксия се появява внезапно, развива се бързо и може бързо да унищожи плода. Това състояние е по-често при раждане, но може да възникне преди да започнат.
Причините за остра хипоксия често са погрешно местоположение на пъпната връв, когато тя е плътно обвита около детето много пъти. Това може да се случи при раждане и когато бременността е само подхранвана. Съдовете на плода са притиснати и кислородът спира да тече към плода. Дългосрочното отнемане на кислорода води до смърт на мозъчните клетки на плода, така че ситуацията изисква спешно решение.
Също така се диагностицира остра фетална хипоксия при наличие на възли по пъпната връв, разкъсване на плацентата, руптура на матката и други сериозни патологии.
Усложненият труд може да предизвика остра хипоксия. При раждане често се нарича задушаване (задушаване). Показва се на заден план:
- Случаи на пъпна връв и / или притискане, когато кръвта през пъпните съдове внезапно спира да храни детето.
- Поставяне на плацентата, когато тя е необичайно ниска и частично предотвратява раждането на плода.
- Ненормална трудова дейност, особено когато главата на бебето е „стояща“ дълго време в родовия канал поради слаби опити.
Диагностика на хипоксия в острата форма на плода не е трудна.
Клинични признаци на остра хипоксия:
- Бързо сърцебиене на детето, редувайки се с неговото забавяне до пълен сърдечен арест.
- Ненормална двигателна активност (смущение) на плода: първоначално тя започва да се движи твърде интензивно, след което броят на смущенията става минимален.
Хронична фетална хипоксия
Хроничната форма на хипоксия, разбира се, е сериозно състояние, но за разлика от острата, най-благоприятната, тъй като се развива постепенно, може да се открие рано, а при своевременно подходящо лечение се контролира добре. Тежките форми на хронична хипоксия се срещат рядко.
Проявите на вътрематочна хипоксия до голяма степен зависят от процесите, протичащи в плацентата, а именно в кръвообращението му. Ако плацентарната циркулация е нарушена поради заболявания на майката или плода, т.е. има вторичен характер, ще се появят първи признаци на тези заболявания (бъбречна недостатъчност, тежка анемия и др.).
Ако вътрематочна хипоксия предизвика нарушение на плацентарния кръвен поток от първично естество, бременната жена за дълго време може да не почувства промени в състоянието на плода и нейната собствена, съответно.
Клиничната ситуация при хронична хипоксия, за разлика от острото кислородно гладуване, се характеризира с постепенно, продължително увеличаване на признаците на липса на кислород в развиващия се плод.
Първите симптоми са промени в обичайния режим на двигателната активност на плода и увеличаване на биенето на сърцето.
Като правило, повечето бременни жени са чувствително хванали първите признаци на проблеми в поведението на плода. На първо място - когато физическата му активност стане необичайна. Независимо, движението на жените на плода се чувства след 5-тия месец (при повторно раждане - малко по-рано) бременност. Броят на движенията на плода и тяхната интензивност на ден са неравномерно разпределени, следователно, само едно повишаване на двигателната активност за диагностициране е от малко значение. Диагностиката е важна не за броя на възприеманите движения на плода в една „сесия”, а за редуването на епизоди с определянето на пропастта между тях.
Обикновено плодовете се движат по-интензивно вечер, както и през нощта, продължават да се движат не повече от две минути (в един епизод) на интервал от един или два часа. Обикновено едно или две смущения в рамките на един час се приемат като норма. Самодиагностиката в този случай може да доведе до неправилни заключения, така че трябва да получите препоръки за правилното изчисление от специалист.
Също толкова важен признак на хипоксия е честотата на контракциите на сърцето на плода. Измерва се по време на всяко планирано посещение при бременна жена.
Така че, ако една бременна жена има промяна в обичайната двигателна активност на плода и лекарят открие промяна в броя на сърдечните му удари, е необходима по-подробна диагностика на феталната хипоксия.
Профилактика на фетална хипоксия
По време на бременността и риска от възникване на неговите усложнения, включително, здравето на самата майка значително се отразява. Идеалната ситуация се разглежда, когато жена, която планира да забременее, се обръща към специалист, за да прецени състоянието й и да предскаже хода на потенциална бременност. Това, за съжаление, рядко се случва. И въпреки че жените се обръщат към лекар за такава цел, която вече е бременна, специалистът има време да прегледа организма на майката, ако избирателната активност е ранна.
За всички бременни жени, които се регистрират, се правят индивидуални планове, където са посочени потенциални рискове. Именно през този период може да се стигне до заключение за възможността за развитие на хипоксия.
Лечението на патологии на бременни жени трябва винаги да се извършва, независимо от състоянието на плода. Лечение на инфекциозни и възпалителни процеси в сексуалната сфера, анемия. В случай на генитална патология (захарен диабет, патология на щитовидната жлеза, сърдечно-съдови заболявания и др.) В лечението се включват съседни специалисти.
Най-ефективната превенция на феталната хипоксия е редовното посещение на специалист и добросъвестното прилагане на дадените от него препоръки.
Трябва да се разбере, че хипоксията може да бъде предотвратена чрез следните прости правила:
- да посетят специалист най-рано (до 12 седмици) и да преминат през всички етапи на изпита,
- да спазват препоръчителния график за посещения на лекар, обикновено - веднъж месечно в началото и два пъти - в последните два тримесечия,
- да се придържат към препоръчаната диета и много почивка,
- избягвайте стреса и инфекциите,
- приемат всички препоръчани лекарства, включително витамини,
- да следите съществуващите хронични заболявания заедно с терапевта.
Фетална хипоксия

Фетална хипоксия регистрирани в 10,5% от общия брой бременности и раждане. Феталната хипоксия може да се развие в различни периоди на вътрематочно развитие, характеризиращи се с различна степен на недостиг на кислород и последствия за тялото на детето. Хипоксията на плода, която се развива в ранните стадии на бременността, причинява малформации и забавяне на развитието на ембриона. В края на бременността, хипоксията е придружена от забавяне на растежа на плода, увреждане на централната нервна система и намаляване на адаптивния капацитет на новороденото.
Класификация на феталната хипоксия
Остра и хронично развиваща се фетална хипоксия се различава според времето на протичане и скоростта на началото.
Появата на остра хипоксия на плода обикновено се свързва с аномалии и усложнения на акта на раждане - бърз или продължителен труд, компресия или загуба на пъпната връв, продължителна компресия на главата в родовия канал. Понякога може да се развие остра хипоксия на плода по време на бременност: например, в случай на разкъсване на матката или преждевременно отделяне на плацентата. При остра хипоксия, дисфункциите на жизнените органи на плода нарастват бързо. Острата хипоксия се характеризира с увеличаване на сърдечната честота на плода (повече от 160 удара в минута) или от неговото намаление (по-малко от 120 удара в минута), аритмия, глухота на тонове, повишена или отслабена двигателна активност и др. плода.
Хроничната хипоксия води до удължен умерен кислороден дефицит, при който плодът се развива. В случай на хроничен недостиг на кислород се появява вътрематочна хипотрофия, в случай на изчерпване на компенсаторните способности на плода, същите заболявания се развиват както при острия вариант на курса. По време на бременност или раждане може да се развие фетална хипоксия, хипоксия, която се появява при дете след раждането поради хиалин мембранна болест, вътрематочна пневмония и др.
Като се вземат предвид компенсаторно-адаптивните способности на плода, хипоксията може да придобие компенсирани, субкомпенсирани и декомпенсирани форми. Тъй като при неблагоприятни условия плодът преживява не само хипоксия, но и цял комплекс от сложни метаболитни нарушения, в световната практика това състояние се определя като „синдром на дистрес”, който се разделя на пренатални, развивани по време на раждане и дихателни пътища.
Прояви на фетална хипоксия
Тежестта на промените, които се развиват в плода под влиянието на хипоксия, се определя от интензивността и продължителността на тествания недостиг на кислород. Първоначалните прояви на хипоксия водят до увеличаване на сърдечния ритъм в плода, след това забавянето му и приглушените сърдечни звуци. Меконий може да се появи в околоплодната течност. Когато хипоксия леко повишава моторната активност на плода, с тежка - движението се намалява и забавя.
При тежка хипоксия в плода се развиват нарушения в кръвообращението: отбелязват се краткосрочна тахикардия и повишаване на кръвното налягане, редуващи се с брадикардия и понижаване на кръвното налягане. Реологичните нарушения се проявяват чрез удебеляване на кръвта и освобождаване на плазма от съдовото легло, което е съпроводено с вътреклетъчен и тъканен оток. В резултат на повишената чупливост и пропускливост на съдовите стени се появяват кръвоизливи. Намаляването на съдовия тонус и забавянето на кръвообращението води до органна исхемия.По време на хипоксия в организма на плода се развива ацидоза, се променя електролитен баланс, нарушава се тъканното дишане. Промените в жизнените органи на плода могат да причинят неговата вътрематочна смърт, асфиксия, интракраниални ракови увреждания.
Усложнения на феталната хипоксия
Тежка хипоксия на плода е придружена от тежка полиорганна дисфункция при новороденото. При хипоксични лезии на централната нервна система, перинатална енцефалопатия, мозъчен оток, арефлексия могат да се развият припадъци. От страна на дихателната система, постхипоксичната пневмопатия, белодробната хипертония, сърдечносъдовите заболявания включват сърдечни и съдови дефекти, исхемична некроза на ендокарда и др.
Ефектът на феталната хипоксия върху бъбреците може да се прояви чрез бъбречна недостатъчност, олигурия и стомашно-чревния тракт чрез регургитация, повръщане и ентероколит. Често, поради тежка перинатална хипоксия, при новороденото се развиват DIC синдром и вторичен имунодефицит. Асфиксията при новородени в 75-80% от случаите се развива на фона на предходната фетална хипоксия.
""

 Подобряване на здравето на бъдещата майка - например, лечение на хронични заболявания, елиминиране на анемия, стабилизиране на кръвното налягане. Освен това е възможно да се подобри здравето на майката, като се избере индивидуална диета и живот, премахване на лошите навици и въвеждане на лека физическа активност.
Подобряване на здравето на бъдещата майка - например, лечение на хронични заболявания, елиминиране на анемия, стабилизиране на кръвното налягане. Освен това е възможно да се подобри здравето на майката, като се избере индивидуална диета и живот, премахване на лошите навици и въвеждане на лека физическа активност.