Ureaplasma (Латинска Ureaplasma) - род на бактериите на семейството Mycoplasmataceae ред на микоплазми, които причиняват възпаление на лигавиците на гениталните органи и пикочните пътища (уреаплазмоза).
Ureaplasma Шепърд et al. 1974
бактерия Ureaplasma urealyticum е изолиран през 1954 г. от M. Shepard (M. Shepard) от уретрата на пациент с негонококов уретрит.
По своите свойства уреаплазма е междинна между вируси и едноклетъчни микроорганизми, тя е мембранен паразит. Те имат трислойна цитоплазмена мембрана и сходство на микрокапсулите, но нямат клетъчна стена. Има прокариотен нуклеоид и негови собствени рибозоми.
Те принадлежат към преходната микрофлора на лигавиците на гениталните и пикочните пътища на човека. Тропични към епителни клетки на пикочните пътища. В момента съществуват предположения за ролята на уреаплазма при спонтанен аборт и преждевременно раждане. източник не е посочен 1311 дни ] .
Не считайте наличието на уреаплазма в организма като причина за безплодие. Възможността да забременеете не се влияе от самото присъствие на патогена, а от наличието на възпалителен процес. Ако има такава, тогава е необходимо незабавно да се извърши лечението и непременно заедно с нейния постоянен сексуален партньор, защото уреаплазмозата нарушава репродуктивната функция на мъжете.
Уреаплазма, използвайки ензима уреаза, синтезирана в цитоплазмата, разгражда уреята до амоняк. Протеазната активност на бактериите е насочена към човешки имуноглобулин А (IgA), който е разделен на фрагменти с молекулно тегло 110 и 50 KD под действието на ензима.
Към май 2015 г. родът включва 7 вида:
Клинично важни са два типа, за които се извършват лабораторни тестове:
- Ureaplasma parvum (според старата класификация - Ureaplasma urealyticumПАРОВО биовар) (серотипове 1, 3, 6 и 14)
- Ureaplasma urealyticum (според старата класификация - Ureaplasma urealyticum, биовар Т-960) (серотипове 2, 4, 5, 7, 8, 9, 10, 11, 12, 13)
Има 14 серотипа, които се различават по състава на мембранните протеини.
Как е уреаплазмоза
Не трябва да забравяме, че това е генитална инфекция. Очевидно, чрез проникване Ureaplasma в урогениталната система и матката е възходящ. При незащитен сношение микробите навлизат в уретера и от там могат да проникнат през бъбреците. Възможно е предаване на кръв от майка на плода.
Научните изследвания показват, че уреаплазма е в състояние да проникне през порите в презерватив, ако техният размер е повече от 0,2 микрона. За да се предотврати уреаплазмоза, имате нужда от надежден партньор, а в случай на случайна комуникация, трябва да вземете мерки за предотвратяване на инфекция.
Учените в редица експерименти по въпроса за предадената уреаплазмена инфекция са показали, че уреаплазмозата може да „пътува” по пътя на контакт-домакинство.
Какви заболявания провокират уреаплазма
- Възпалителни промени в влагалището (вагинит) и цервикален канал (цервицит),
- Заболявания на таза,
- Увреждане на матката (ендометрит) и придатъци (аднексит),
- Възпаление на яйчниците,
- Увреждане на маточните тръби с безплодие.
Опасното състояние е синдромът на уретралния канал, който се характеризира с трудност с уриниране, чести и кървави секрети. Тези клинични симптоми са типични за острата форма. При хроничното протичане на патологията не може да се наблюдава увреждане, тъй като вътреклетъчното паразитиране на патогена със силен имунитет не води до увреждане на тъканите. Само когато защитните функции са отслабени, гореописаните състояния са фиксирани, в които се предписват антибиотици.

Заболявания, които провокират уреаплазма при мъжете:
- Възпаление на уретрата,
- Сърбеж и парене на уретрата
- Промени в тъканта на епидидимиса (епидидимит), t
- Простатит.
Опасността от уреаплазмена инфекция при мъжете е нарушение на сперматогенезата и образуването на камъни в бъбреците.
Предаване на уреаплазмоза
Има два начина:
Инфекцията преминава вертикално в 85-90% от случаите.5% идва от разпространението на патогена с кръв от майката към плода. По-малък процент от инфекцията е характерен за анален и орален контакт. По метода на домакинството - по-малко от 1%, но съществува и има доказани факти.
Младежът пита: „дали уреаплазмозата се предава чрез целувка“, тъй като в глобалната мрежа няма надеждна информация за темата. Отговорили сме на този въпрос по-горе - има път за контакт.
Уреаплазмата е прикрепена към лигавицата на мястото на проникване. Ако тя е фиксирана в устната кухина, тя предизвиква възпалено гърло.
В отговор на това дали уреаплазма се предава чрез слюнка, трябва да се каже, че такава вероятност съществува, когато устната кухина влезе в контакт с гениталиите на човек, който е заразен или носи бактерия.
Път за предаване без пол
Подчертайте следните аспекти:
- Инфекция на новороденото от майката,
- Вътрешен начин.
Последният вариант се счита за недоказан, но има клинични факти, които се дължат на нервните стрес и опит, рискът от уреаплазмоза се увеличава.

Идентифицирането на уреаплазма не означава наличие на болестта. Учените решават дали бактериите трябва да се считат за условно патогенни (UE) или са изключително патогенни. UE микроорганизмите обикновено присъстват винаги. Когато функцията на имунната система намалява или под въздействието на провокиращи фактори, броят на уреаплазмите се увеличава, настъпва болестта.
Патогенни бактерии в контакт с човешкото тяло провокират заболяване.
От 1998 г. уреаплазмозата в Руската федерация се счита за генитална инфекция. Според международната класификация от 10 ревизии за предотвратяване на бактериална инфекция е по-добре уреаплазмозата да се лекува след идентифициране на титъра на причинителя в кръвния серум.
Ако уреаплазма се установи чрез биологични тестове, но не предизвиква възпалителни промени, по-добре е тя да се разглежда като условно патогенен микроорганизъм. В такава ситуация, инфекцията не трябва да се лекува, но трябва да се спазва
Методи за диагностика на уреаплазмоза
Проверката на заболяването се основава на сложни и скъпи лабораторни тестове:
- Ензимно-свързан имуносорбентен анализ (ELISA) открива антитела към уреаплазмените протеини. Процедурата ви позволява да решите коя инфекция предизвиква урогенитални заболявания и правилно да лекувате патологията. Използвайки метода, можете да извършите диференциална диагноза и да определите титъра (броя на микроорганизмите в кръвта),
- Полимеразната верижна реакция (PCR) разкрива дори една бактерия или вирус в серума. Проучването е скъпо, но е необходимо за навременното откриване на уреаплазмоза,
- Непряката и директна имунофлуоресценция (RNIF, RPIF) са по-евтини и откриват патогени дори в ранните етапи,
- Бактериологичната култура (културен метод) ви позволява да засадите патогени на хранителна среда и да определите тяхната антибиотична чувствителност към обичайните лекарства. Същността на процедурата се състои в това, че микробните култури седят в кладенците с антибактериално вещество. Чувствителността на всеки пациент е различна, така че тестът ви позволява да изберете оптималната доза за правилно лечение на инфекцията.
Важно е да се извърши горепосочената диагностика при бременни жени. Ако по време на зачеването настъпи инфекция, съществува висок риск от инфекция на плода. Причината за преждевременно прекратяване на бременността е Ureaplasma urealyticum, която причинява поражението на фалопиевите тръби и усложнява преминаването на яйцеклетката.

Струва ли си да се лекува уреаплазма
Има мнение, че Ureaplasma е условно патогенен микроорганизъм. Той може да е в тялото на превозвача през целия си живот и да не причинява болест.
Днес е трудно да се намери абсолютно здрав човек, затова е необходимо да се отървете от уреаплазмоза в началните етапи.
Ние описваме някои от принципите на лечение на уреаплазма инфекция: t
- По-добре е да се лекува уреаплазмоза при бременни жени на етап планиране и само когато патологията се увеличи. Ако бактерията не провокира остра клиника, тогава е по-добре да започнете лечението през последния триместър,
- Уреаплазмозата по време на бременност се лекува въз основа на лабораторни показатели. Ако ELISA не показва увеличение на титъра на антитела, можете да изчакате, но съществува риск от инфекция на плода,
- При наличие на клиника се лекува уреаплазмоза, но след тест за чувствителност към антибиотици.
Антибиотична терапия
Антимикробните лекарства се предписват от лекаря, след задълбочена диагноза на патологията.
При наличие на комбинирани инфекции на уреаплазма и микоплазма, заболяването трябва да се лекува и да се спазват правилата за сексуална хигиена. Това ще ви позволи да определите правилно броя на бактериите в кръвта и да вземете лекарства.
В заключение ще отговорим на въпроса дали е необходимо лечение на уреаплазма при деца. В ранна възраст имунитетът не е силен, така че няма хронично протичане на заболяването. За да се предотврати развитието на патологията, по-добре е терапията да започне от началните етапи.
Уреаплазма при хора
Уреаплазмоза - инфекция, която се предава по полов път. Тя често е придружена от други ППИ (хламидия, гонорея, кандидоза, трихомониаза, сифилис). Ureaplasma urealyticum се отнася до местната микрофлора. Той може да присъства на лигавицата на гениталния тракт на мъжете и жените, заедно с други микроби. Възпалението се развива в случай на неконтролирано възпроизвеждане на уреаплазма.
При 60% от здравите жени тези микроорганизми се намират във влагалището. Диагнозата на уреаплазмена инфекция се прави, когато по време на засяването на биологичен материал се отделят повече от 10 000 CFU / ml. Тези микроби са открити в средата на миналия век. Пиковата честота настъпва в ранна възраст. Това се дължи на началото на активния сексуален живот. Най-висока е заболяемостта сред лицата на възраст 14-29 години.
Свойства и структура на уреаплазма
 Тези микроорганизми имат редица характеристики, които им позволяват да се различават от други ППИ патогени. Те включват:
Тези микроорганизми имат редица характеристики, които им позволяват да се различават от други ППИ патогени. Те включват:
- вътреклетъчен тип паразитиране,
- тропизъм към епитела на пикочните пътища,
- способност за разлагане на урея
- малки размери
- много малко генетична информация
- липса на клетъчна стена
- резистентност към много антибиотици с широк спектър,
- способността да расте в безклетъчна среда,
- способността да проникне в човешкото тяло по различни начини.
В 20–40% от случаите уреплазмата допринася за асимптоматична инфекция. При други хора те причиняват възпалителни заболявания. Първоначално засегнати са уретрата и вагината. При благоприятни условия микробите се разпространяват още повече, което води до развитие на салпигофорит, ендометрит, бартолинити, простатит и везикулит.
 Установено е, че уреаплазмите могат да причинят поражение на новородените по време на раждане. Това се случва, ако майката е болна. Възможно предаване на причинителя на уреаплазмоза през амниотичната течност. Тези микроби съдържат ДНК и следователно, когато се поставя диагноза, задължително се провежда полимеразна верижна реакция, с която е възможно да се идентифицира генетичният материал на патогена.
Установено е, че уреаплазмите могат да причинят поражение на новородените по време на раждане. Това се случва, ако майката е болна. Възможно предаване на причинителя на уреаплазмоза през амниотичната течност. Тези микроби съдържат ДНК и следователно, когато се поставя диагноза, задължително се провежда полимеразна верижна реакция, с която е възможно да се идентифицира генетичният материал на патогена.
Инфекция и рискови фактори
Инфекцията с уреаплазма се проявява сексуално. След като микробите влязат в тялото, техният растеж и размножаване се контролират от имунната система. В отслабените хора се развива специфичен възпалителен процес. До 40% от заразените стават носители на инфекцията. Те могат лесно да го предадат на своите партньори.
Рисковият фактор е практиката на секс без защита. Използването на презервативи ще ви предпази от заразяване. Ureaplasma urealytikum при жените и мъжете се предава чрез вагинални, орални и анални контакти.Най-податливи са търговските секс работници, хомосексуалистите и хората, които водят безразборен живот.

Признаци на възпаление могат да се появят след използване на друго бельо или кърпа. Инфекцията не се изключва при посещение на бани и сауни. Вторият механизъм на инфекция е вертикален. Уреаплазмите се предават от болна жена на дете при раждането. Признаци на инфекция се появяват с намаляване на имунния статус.
- изчерпване на тялото
- СПИН,
- туберкулоза,
- тумор,
- кръвни заболявания
- приемане на наркотици
- злоупотреба с алкохол.
Сред пациентите има много млади момичета и момчета.
Симптоми на инфекция
 Симптомите при жените и мъжете се определят от локализацията на възпалението. Най-честата патология е следната:
Симптомите при жените и мъжете се определят от локализацията на възпалението. Най-честата патология е следната:
Първоначално е засегната лигавицата на уретрата. Развива се хроничен специфичен уретрит. Тя се проявява чрез болка и парене в началото и в края на микци. Пациентите изпитват дискомфорт. Болезнените усещания се усилват по време на полов акт. Поява на урина може да варира. Често става кална.
При преглед може да се открие зачервяване на външния отвор на уретрата. Ако човек има чести призиви за смесване и коремна болка, това означава, че се е развил цистит. Честотата на уриниране при цистит достига 10 или повече. Поривът към тоалетната се появява дори с частично пълнене на балона.
 Уреаплазмената инфекция проявява секрети на слуз от гениталния тракт. Те са течни и не съдържат гной. Техният обем е малък. След сексуален контакт понякога се появяват кървави разряди. Този симптом показва разпространението на уреаплазма в уринарния тракт. Често срещан симптом на заболяването при жените е диспареуния. Това е болезнено сношение.
Уреаплазмената инфекция проявява секрети на слуз от гениталния тракт. Те са течни и не съдържат гной. Техният обем е малък. След сексуален контакт понякога се появяват кървави разряди. Този симптом показва разпространението на уреаплазма в уринарния тракт. Често срещан симптом на заболяването при жените е диспареуния. Това е болезнено сношение.
Развитието на аднексит (салпингоофорит) и ендометрит се индикира от следните симптоми:
- нарушение на менструалния цикъл,
- коремна болка
- отделяне от гениталния тракт.
Ако лечението не се извърши, репродуктивната функция е нарушена. Безплодието се развива. Възможни често спонтанни аборти. При мъжете уреаплазмите често водят до възпаление на простатната жлеза. Простатитът се проявява с болка в перинеума и ануса, дискомфорт по време на изпражненията, парене, намалено сексуално желание и трудност на ерекцията.

Появата на болка при докосване на тестиса може да означава развитие на орхит. В процеса често участват придатъци. Орхидидимит се развива. Уреаплазмите могат да нарушат сперматогенезата, което води до мъжко безплодие. Тези микроби влияят негативно върху хода на бременността. Възможни спонтанни аборти, преждевременно раждане и загуба на тегло.
Проверка в присъствието на уреаплазма
Лечението трябва да започне след посещение на лекар (гинеколог или венеролог) и преглед. Предварителна диагноза се прави въз основа на изследване и преглед на болен. Определят се рисковите фактори за инфекцията. Изследва кожата и лигавиците. Жените се нуждаят от гинекологичен преглед.
За потвърждаване на диагнозата ще е необходимо:
 анализ на урина
анализ на урина- бактериологичен анализ на намазка,
- култура на урина,
- полимеразна верижна реакция,
- серологични тестове
- Ултразвуково изследване на тазовите органи,
- CT или MRI,
- цитологични и хистологични анализи,
- общи и биохимични кръвни тестове.
За да посетите лекар, трябва да се подготвите. За да вземете намазка, трябва:
- да се въздържат от полово сношение 2 дни преди изследването,
- Не уринирайте поне 2 часа
- спиране на спринцоването
- да измие с чиста вода вечерта преди процедурата,
- за момента се отказват вагинални свещички и гелове.
 Преди лечение на уреаплазма трябва да се изследва остъргването. При жените материалът се взема от лигавицата на уретрата, вагината и шийката на матката. Много информативна серодиагностика. Лекарят открива в кръвта специфични антитела за уреаплазма. Генетичен апарат може да бъде определен чрез PCR проучвания.В процеса на микроскопия с прости намазки уреплазмите не се виждат поради малкия им размер. Сеитбата се извършва с цел идентифициране на съпътстващи заболявания.
Преди лечение на уреаплазма трябва да се изследва остъргването. При жените материалът се взема от лигавицата на уретрата, вагината и шийката на матката. Много информативна серодиагностика. Лекарят открива в кръвта специфични антитела за уреаплазма. Генетичен апарат може да бъде определен чрез PCR проучвания.В процеса на микроскопия с прости намазки уреплазмите не се виждат поради малкия им размер. Сеитбата се извършва с цел идентифициране на съпътстващи заболявания.
Медицинска тактика
Необходимо е да се започне лечение с укрепваща терапия. Когато се открият уреаплазми, те са ефективни:
- физиотерапия,
- имуномодулатори
- антибиотици,
- абсорбируеми лекарства
- витамини А, В, С и Е.
 За повишаване на имунитета се използват инструменти като Immunal, Immunorm, Echinacea, Estiphane, Pyrogenal и тинктура от жълтия кантарион. Много лекарства не могат да се предписват по време на раждане. Това трябва да се помни от лекаря, който взема лекарството. Препоръчва се за всички пациенти с уреаплазмена инфекция:
За повишаване на имунитета се използват инструменти като Immunal, Immunorm, Echinacea, Estiphane, Pyrogenal и тинктура от жълтия кантарион. Много лекарства не могат да се предписват по време на раждане. Това трябва да се помни от лекаря, който взема лекарството. Препоръчва се за всички пациенти с уреаплазмена инфекция:
- да разнообразите диетата си
- нормализиране на начина на работа и почивка,
- пият витамини.
Използването на някои народни средства за тази патология е неефективно. Наред с лекарства, можете да използвате различни билки (виолетово, медуница, бял равнец). Необходимо е да се знае не само за какво е опасна уреаплазмозата, но и какви антибиотици са предписани за тази ППИ. В тази патология са ефективни лекарства от групата на флуорохинолони, макролиди и тетрациклини.
Уреаплазмите са станали резистентни към пеницилините. Предписани са лекарства, които могат да проникнат вътре в клетките. За борба с уреаплазмите, за борба с уреаплазма се използват лекарства като хемомицин, екомд, азитрокс, сумамед, левостар, лефокцин, рокситромицин дс, рулид, кситроцин, рокситромицин сандоз, флексид, тавиник, еритромицин-лект, унидок-3, сонизицин, селидромицин-лект, унидокс-3, цитокрин.

При смесена инфекция можете да използвате няколко лекарства едновременно. Антибиотиците се приемат през устата или се инжектират. Продължителността на терапията е до 2 седмици. За лечение на бременни се избират внимателно антибиотиците. Тетрациклините са противопоказани. С развитието на орхит, пациентът е длъжен да спазва мира. Често в схемата на лечение се включват абсорбиращи се лекарства и ензими.
Помогнете на термичните процедури. Сексуалните партньори на болния също се лекуват. Всички пациенти трябва да ограничат консумацията на въглехидрати и мазнини, да се откажат от цигари и алкохол, често да сменят бельото и подложките. Един месец след края на терапията се провеждат повторни тестове. С неефективността на лечението се изисква повторен курс на антибиотици. Ако жената има дисбиоза, се предписват еубиотици (Acilact).
Прогноза и превенция
 Прогнозата за наличието на уреаплазма в организма често е благоприятна. Ако човек не се консултира с лекар и не се лекува, са възможни следните последствия:
Прогнозата за наличието на уреаплазма в организма често е благоприятна. Ако човек не се консултира с лекар и не се лекува, са възможни следните последствия:
- безплодие,
- усложнения по време на бременност
- участието на матката и други органи на репродуктивната система.
Уреаплазмите са особено опасни за плода. Възможни са спонтанен аборт, ранно раждане, разхлабване на матката, вътрематочно забавяне на растежа и хипоксия. Няма специфична превенция на заболяването. Можете да се предпазите от уреаплазма чрез елиминиране на незащитения секс. Основните превантивни мерки са:
- използване на презервативи
- отхвърляне на алкохол и наркотици
- интимна хигиена,
- отхвърляне на случаен секс.
Важен аспект е повишаването на имунитета. Това се постига чрез спортуване, избягване на наркотици, цигари и алкохол, здравословен сън, премахване на стресови ситуации, лечение на соматични заболявания и пълноценна храна с витамини.
По този начин, уреаплазма влияе неблагоприятно на репродуктивното здраве и може да доведе до безплодие. За дизурия, отделяне и болка в корема, трябва да се консултирате с лекар и да бъдете прегледани.
Какво е уреаплазма уреалитикум
Ureaplasma urealyticum parvum е микроб, вид микоплазма, която стимулира възпалението на органите на урогениталната система. По време на прогресирането на болестта бактериите могат да проникнат в ставните торбички, засягайки тъканите на ставите, което води до развитие на възпалителен процес в тях.Патогенът е получил името си поради способността си да разгражда уреята, което е основната разлика между уреаплазма и микоплазма, която принадлежи към същия вид бактерии. Способността за уреаза е стимул за развитието на уролитиаза и уратна нефролитиаза.
Около 40% от хората са носители на ureaplasma urealytikum, но често дори не знаят за това, докато не преминат тестовете. Основната причина за развитието на заболяването е сексуалният контакт със заразения партньор. Патогенът може дълго време да пребивава върху лигавиците на урогениталния тракт, без да се проявява клинично и да не причинява свързани патологии. Причините за активиране на ureaplasma urealyticum при жените и мъжете включват:
- бременността,
- безразборни сексуални отношения,
- отслабен имунитет, чести вирусни инфекции,
- прехвърлени операции
- обостряне на хронични заболявания.
Ureaplasma urealytikum може да премине in utero от болна майка към плода (по-заразено момиче), засягайки дихателните пътища и лигавиците. Условно-патогенният микроб може да предизвика асимптоматичен превоз и патогенни прояви само при определени условия. Факторите, провокиращи възпалението на урогениталния тракт са:

- наличие на генитални инфекции,
- генитални заболявания,
- вагинална дисбиоза при жените
- простатит при мъжете
- намален имунитет, имунен дефицит.
Какви причини
Според медицинските стандарти, при жените ureaplasma urealyticum се счита за условно патогенен микроб, който показва болестотворни свойства само под влияние на негативни фактори. В комбинация с други патогени, уреаплазма може да доведе до развитието на редица патологии, изискващи комплексно лечение. По правило тази бактерия е много устойчива на съвременни антибиотици и е трудна за лечение. При жените микроорганизмът може да причини:
- цервицит,
- ендометрит,
- вагинит,
- аднексит,
- вагиноза
- тазова болест,
- ерозия на шийката на матката,
- цервикална недостатъчност
- безплодие.
Често уреаплазмената инфекция се появява при жените тайно. Клиниката на заболяването се определя от местоположението на патологичния процес. В този случай, симптомите се изразяват леко, преминава бързо. Инфекцията се активира при нервно пренапрежение, отслабване на имунната система, физическа умора. Инфектираната жена не усеща никакви ефекти на бактериите върху тялото. Усложненията при по-слабия пол са изключително редки. При пациенти с отслабена имунна система се появяват описаните по-горе патологии, изискващи антибактериална терапия.
Първите симптоми на ureaplasma ureliticum при мъжете се появяват приблизително един месец след инфекцията. В този случай бактерията провокира развитието на:
- уретрит
- епидидимит,
- орхит,
- простатит,
- цистит,
- стесняване на уретрата,
- менингит,
- пневмония,
- инфекциозен артрит,
- еректилна дисфункция.

Симптоми на уреплазмоза
Като правило, симптомите на инфекциозна патология при мъжете и жените са малко по-различни. В същото време за жените е характерна по-ясна клинична картина. Общ фактор е, че уреаплазмозата дълго време продължава без никакви симптоми. Едва след появата на благоприятни условия за заболяването започват да се проявяват признаци на уреаплазма.
По-често патологията се диагностицира при жени. Първо, ureaplasma urealytikum протича без симптоми и след това жената може да забележи такива характерни признаци на инфекция:
- повишено вагинално течение при различно време на цикъла, менструация,
- парене след уриниране,
- цистит, други инфекции на пикочните пътища,
- издърпване на усещания в корема, отстъпване на чатала.
Тъй като ureaplasma urealyticum при мъжете има инкубационен период от 2 седмици до няколко месеца, симптомите могат да отсъстват дълго време, докато носителят на инфекцията по това време е потенциален източник на бактерията. Понякога дори след края на латентната фаза, болестта не дава ясна клиника, така че човекът не е наясно с проблема. Основните симптоми на уреаплазмоза напомнят за признаци на други възпалителни заболявания на пикочните пътища при мъжете и могат да се проявят като:
- дизурични явления (често уриниране),
- оскъден ясен разряд,
- парене и сърбеж при уриниране и смесване;
- свързване на външния отвор на уретрата,
- кален цвят на урината, неприятна остра миризма,
- преждевременна еякулация.
Лека форма на уреаплазмоза при мъжете може да бъде асимптоматична и да изчезне сама по себе си, но това не означава, че болестта е изчезнала напълно: често, с понижаване на имунитета, инфекцията се връща. Незабелязано от пациента, хронично възпаление на пикочния мехур, уретрата, тестисите, простатата се развива. Опасността от уреаплазма при мъжете е, че бактерията може да увреди зародишните клетки, да разруши тяхното развитие и да доведе до безплодие.
Диагностика на уреаплазма
Изследванията предполагат не само идентифициране на микроорганизъм, но и неговия брой, тъй като пациентите с преносими пациенти не винаги страдат от симптоматична патология. Когато индикаторът ureaplasma urealitikum 10 в 4 градуса потвърди диагнозата, по-малък брой бактерии показва възможността за инфекция на партньор или дете по време на раждането. Основните методи за диагностициране на инфекция са:
- Бакъсев от вагината. Анализът позволява да се определи наличието на микроб, неговата антибиотична чувствителност.
- Ултразвуково изследване на тазовите органи при жените и простатата при мъжете.
- OAM и UAC. Помага за откриване на възпаление в тялото.
- PCR. Методът се счита за по-информативен, защото дава най-точни резултати.
- Колпоскопия. Помага за оценка на промените в лигавицата на матката.
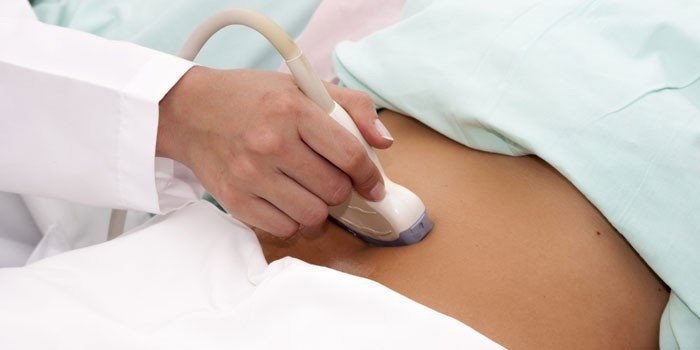
Лечение на уреаплазма
С характерни симптоми и освобождаване на патогена в размер на 104 CFU / ml и повече, лекарят предписва лечение. Пациентите в този случай се нуждаят от антибактериална терапия, при която използват широк спектър от лекарства - флуорохиноли, макролиди, тетрациклини (Sumamed. В допълнение, лечението на ureaplasma urealytikum включва:
- витаминна терапия
- физиотерапия (електрофореза, магнитотерапия, микровълново интравенозно лазерно облъчване на кръвта, озонотерапия, термотерапия, лазерна терапия),
- приемане на имуномодулиращи лекарства,
- получаване на абсорбируеми ензими (Lidaza, Химотрипсин),
- лечение с противогъбични средства (флуконазол),
- нормализиране на микрофлората с помощта на лактобацили и бифидобактерии (Linex).
По време на терапията пациентът трябва да откаже да прави сексуален контакт, да пие алкохол, да се пече на слънце, да посещава солариум, пие мляко, минерална и газирана вода. Продължителността на лечението с улеапикумната уреаплазма е 10-14 дни, като и двамата партньори трябва да получат терапия. Това не може да се пренебрегне, тъй като уреаплазмозата води до развитие на опасни усложнения, включително простатит, пиелонефрит, безплодие и т.н. В допълнение към изброените компоненти на лечението, тези методи включват:
- хирудотерапия за подобряване на местния имунитет,
- терапия с кал за борба с възпалението
- гинекологичен масаж, намаляващ риска от образуване на сраствания.
Медикаментозна терапия
Уреаплазмозата се лекува с медикаменти, а терапевтичната тактика се основава на задължителното спазване на щадяща диета, приемане на антибактериални средства, ензимни имуноанализи, витамини и пробиотици. Необходимо е едновременно да се лекуват и двамата партньори. На първо място, лекарят предписва антибиотици, които се пият за 2 седмици.В 90% от случаите инфекцията може да бъде унищожена с тяхна помощ. Лекарствата с антибактериален ефект включват:
- Азитромицин. Макролидът е устойчив на киселинни среди, които се приемат през първите 5 дни, с 1000 mg на всеки 2 часа, след което се прави почивка за два дни и се възобновява приемането на лекарството в същата доза за 5 дни. След следваща пауза след 5 дни вземете последната доза от лекарството. Предимството на азитромицин е неговата ефективност срещу уреаплазма, а недостатък е вероятността от развитие на алергии или появата на други странични ефекти.
- Доксициклин. Тетрациклиновият агент принадлежи към полусинтетични антибиотици, които елиминират урогениталните инфекции. Лекарството се пие веднъж дневно, след хранене. Предимството на доксициклин в неговото бързо действие срещу ДНК на ureaplasma urealyticum (максималната концентрация на лекарството в кръвта се наблюдава само 2 часа след приемане на хапчето). Липса на лекарства - неблагоприятно засяга хранопровода, дразни лигавиците, затова се препоръчва продуктът да се измие с много вода.
- Ципрофлоксацин. Лекарството е група флуорохиноли, които се приемат на празен стомах. Голям плюс на ципрофлоксацин - максимална ефективност срещу urealicticum срещу уреаплазма. Не по-малко податливи на действието на активното вещество на лекарството и Ureaplasma parvum. Курсът на антибиотична терапия продължава от 5 до 15 дни.
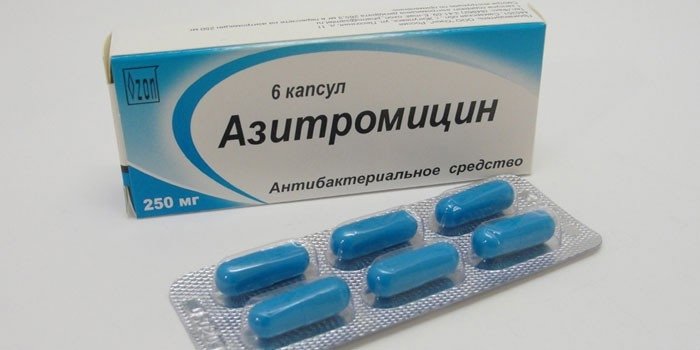
Задължителна част от лечението на уреаплазмоза е прилагането на имуномодулатори. Препаратите за подобряване на защитните свойства на тялото помагат за възстановяване от болестта и предпазват от рецидив. Като правило лекарят предписва:
- Viferon / Genferon. Супозиториите се използват за нормализиране на местния имунитет. Лекарството се предписва в индивидуална доза, докато курсът на лечението продължава най-малко 5 дни, оптимално с ureapicum ureaplasma - не по-малко от 10. За лечение на такава инфекция, като правило, се използват 2-3 курса.
- Tsikloferon. Лекарството има вътреклетъчен ефект върху ureaplasma urealiticum поради неговите молекулярно-биологични свойства. Лекарството се пие ежедневно по едно и също време, за да се постигне максимален терапевтичен ефект. Стандартната доза е 250 mg (инжектирана), а курсът на лечение е 10 дни.
- Имунал / Имуномакс. Особено ефективно лекарство за корекция на отслабения имунитет. Интрамускулни инжекции в ureaplasma ureliticum се предписват едновременно с антибактериална терапия. Инструментът отнема курс от 10 дни.
- Pirogenal. Предлага се под формата на супозитории и инжекционен разтвор. Може да се предписва за предотвратяване на рецидив след основното лечение на уреаплазма уреалитикум. Забранено е приемането на Пирогенал с кръвни заболявания.
Профилактика на уреплазмоза
За да се предотврати развитието на уреаплазмоза или други венерически патологии и инфекциозни възпалителни заболявания, трябва да се спазват няколко важни правила:
- използвайте презервативи
- ангажират се в укрепване на имунната система, правилното хранене, спортните занимания, втвърдяването,
- да се откажат от лошите навици
- периодично тестване за ППИ,
- поддържане на гениталната хигиена,
- Опитайте се да избягвате стреса.
Причини за възникване на Ureaplasma
Причинителят на заболяването се счита за междинна форма между вируси и бактерии и следователно лесно прониква в клетъчната стена. Инфекцията възниква чрез контакт с пациента или носителя, най-често чрез сексуален контакт.
Възможно е патогените да навлязат в гениталния тракт на новороденото по време на раждане, в резултат на което той ще пренесе вируса в неактивно състояние до края на живота си
Основните причини за уреаплазмоза:
- промискуитет,
- ранен сексуален живот
- липса на защитно оборудване за вагинален контакт,
- висок риск от заболяване преди 30-годишна възраст, t
- гинекологична хирургия и полово предавани болести.
Промени във вагиналната флора могат да бъдат причинени от продължителна употреба на антибиотици, хормонални лекарства, стресови ситуации, лоша хигиена, излагане на радиоактивни вещества и други фактори, които влияят неблагоприятно на имунната система на организма.
Ureaplasma може да предизвика заболявания на органите на пикочно-половата система, заедно с гонокок, трихомонада, хламидия и други бактерии. Те се намират в анализи на 60% от жените, страдащи от инфекциозен вагинит.
Развитието на заболяването при бременни жени
Тъй като Ureaplasma urealyticum се счита за условно патогенна бактерия, бъдещата майка може да не почувства присъствието си. Препоръчително е преди планиране на концепцията да се извърши цялостен преглед и да се преминат тестове за първични и латентни инфекции.
Бременността се превръща в тежък стрес за организма, което води до промяна в имунната и хормоналната система. В този момент уреаплазма, която не се проявява, може да започне активно да разделя, уврежда здравите клетки.
Заболяването е опасно, тъй като може да причини преждевременно раждане или спонтанен аборт в ранните етапи. Развивайки се в матката и придатъците, микроорганизмът води до усложнения след раждането.
Висока вероятност за заразяване на детето вътрематочно. Около половината от децата се разболяват по време на преминаването на родовия канал. Тези новородени страдат от възпаление на дихателните пътища, причинено от уреаплазма. Често тези бебета се самоизлекуват с течение на времето, особено за момчетата.
Проблемът при лечението на бременни жени е, че за пълно възстановяване са необходими антибиотици, които влияят негативно върху развитието на плода. Опитният венеролог избира индивидуален график на приемане и изчислява дозата на лекарството.
Терапията започва на двадесет и третата седмица от бременността. Комплексът от имунни лекарства и лактобацили помага за справяне с инфекцията и предпазва от стомашно-чревни нарушения.
Симптоми на Ureaplasma
Има няколко форми на заболяването: хронична, остра и асимптоматична. Тя зависи от общото здравословно състояние, наличието на полово предавани болести и силата на имунната система.
Вирусът може да предизвика колпит, ендометрит, цистит, пиелонефрит, камъни в пикочния мехур и понякога артрит. Възпалителният процес стимулира развитието на сраствания в матката и придатъците. Хроничното заболяване причинява стесняване на уретрата.
Проява на заболяването при мъжете:
- уретрит с негонококов произход,
- кален, незначителен изход от уретрата сутринта,
- липсата на болка и дискомфорт по време на уриниране,
- възможни симптоми на простатит,
- мудната проява на заболяването. След това се появява чужда течност, след това изчезва от уретрата,
- orhoepidimit. Хроничният уретрит причинява възпаление на тестисите и техните придатъци,
- астеноспермия или безплодие при мъжете.
Намалението на подвижността на сперматозоидите обикновено се дължи на факта, че уреаплазма е паразитна на повърхността им, унищожавайки защитната мембрана на клетките, както се вижда на снимката. Той убива здравата сперма или забавя движението им.
Друга причина за безплодието е производството на специфични ензими от патогенни бактерии, което води до прекомерна плътност на спермата.
Симптомите на заболяването при жените:
- вагинален секрет прозрачен и без мирис. Бактериите се посяват, като правило, с признаци на вагиноза или колит,
- цервицит. Предизвиква болка при уриниране и говори за активен възпалителен процес в матката и придатъците. Намазка показва наличието на U.urealyticum,
- в някои случаи болка в долната част на корема, ендометрит, миометрит или салпингооофорит,
- дискомфорт по време и след полов акт,
- орално-гениталната инфекция води до гнойна плака на жлезите и болки в гърлото,
- сраствания в маточната кухина и придатъци.
В повечето случаи жените не усещат хода на заболяването. Няма болка, секреция, нарушен менструален цикъл.
Ureaplasma лечение
Заболяването не може да бъде изразено за дълъг период от време. Това е често срещана причина за инфекция от други партньори чрез невежество. Инкубационният период продължава 2-4 седмици.
Ако болестта не притеснява жената и не проявява симптоми, той все още изисква хирургично лечение. В противен случай болестта става хронична и почти незасегната от медикаменти.
Бактериите се заселват на повърхността на вътрешните органи на урогениталната система и по всяко време могат да започнат неконтролирано възпроизвеждане. Те влошават хода на инфекция от студ от треска и интоксикация.
Диагностика на уреаплазмоза
След общо изследване на мазка при жени и мъже е невъзможно да се установи наличието на Ureaplasma urealyticum. Това може да се приеме само чрез индиректни признаци - повишени бели кръвни клетки, но те могат да бъдат нормални. Откриване на патогена може да бъде чрез използване на полимеразна верижна реакция и баценева.
В 80% от случаите микрофлората на изследваните все още съдържа Mycoplasma, Gardnerella и Mobile Cellus. Намаляването на рН до 6,5-8 е оптималната среда за рязкото нарастване на патогенните бактерии. Нормалната киселинност на вагината е 3.8–4.4.
Този индикатор поддържа млечна киселина, произведена от лактобацили, които съставляват около 90% от флората на здравия човек, от гениталната лигавица на гликоген. В здраво тяло, винаги присъстват до 10% от дифтероиди, стрептококи, стафилококи, E. coli и G.vaginalis.
Постоянни стрес ситуации и нарушен имунитет, дължащ се на антибиотици, хормони причиняват дисбиоза, която стимулира активното развитие на патогенни микроорганизми.
Gardnerella образува янтарна киселина, която променя киселинността на гениталиите. Патогенните бактерии активно консумират кислород, така че развитието на анаероби се засилва.
Лекарят прави диагноза уреаплазмоза само след определяне на броя на патогените, открити в намазка от пикочната система.
Основните методи за определяне на заболяването включват:
- установяване дали жената има аборти, вагинално възпаление, безплодие, патологии по време на бременност, възпалителни процеси в сексуален партньор,
- изследване на вагината, уретрата и вулвата за откриване на отоци,
- дефиниране на патологични секрети.
Ако се подозират урогенитални инфекции, лекарят отправя сезиране към следните видове изследвания:
- общ анализ на кръв и урина
- размазвам
- PCR проучване,
- откриване на чувствителност към антибиотици.
Последното мнение помага да се предпише ефективно лечение и да се постигне пълно възстановяване. Резултатите показват стабилността на личните щамове срещу широк спектър от специални препарати.
Полимеразната верижна реакция се счита за най-точен диагностичен метод. За да направите това, вземете проби от стените на вагината, повърхността и канала на шийката на матката, или от уретрата. Причинителят на заболяването се определя дори в присъствието на няколко ДНК молекули на бактериите.
Уреаплазма се диагностицира в ранните стадии на развитие с асимптоматичен ход на заболяването. Този метод може да бъде неефективен, ако материалът не е правилно сглобен или плъзгачът е замърсен. Намазка от пациент, който наскоро е завършил курс на прием на лекарства, ще бъде неинформативен.
Има случаи на фалшиво-отрицателни резултати. Когато активните възпалителни процеси не разкриват нищо.
Има няколко причини за такива анализи:
- непрофесионална колекция от екскрети
- по-малко от три седмици преди PCR, като вземат антибиотици, които могат да унищожат изследваните микроорганизми,
- важно условие не е изпълнено - уриниране за час преди вземане на материал от уретрата,
- прехвърляне на бактериална инфекция в тялото, например, в фалопиевите тръби или в простатната жлеза.
Директната имунофлуоресценция е усъвършенстван диагностичен метод. Това е прост, евтин и бърз начин за откриване на хронична или остра инфекция.
Методи за лечение
Терапията срещу уреаплазмоза се провежда на няколко етапа. Лекарят индивидуално избира схемата, дозировката и вида на антибактериалните лекарства, като "Азитромицин" или "Доксициклин".
Често се използва комбинация от няколко форми:
- орални таблетки,
- вагинални свещички или сметана,
- специални разтвори или отвари.
В допълнение към основните лекарства, предписани пробиотици. Това е необходима мярка за предпазване на стомашно-чревния тракт от дисбиоза. В допълнение към бифидобактериите се предписват имуномодулатори, които повишават защитата на организма срещу отрицателните ефекти на външната среда и стреса. При бременност терапията започва след двадесет и втората седмица.
За предотвратяване на млечница, към лекарствените средства се добавят противогъбични средства и супозитории, за да се възстанови естествената флора на вагината.
Средната продължителност на курса е около петнадесет дни. През този период се препоръчва да се въздържат от пикантни, солени и пържени храни. Алкохолът и сексът са забранени.
Като лекарства трябва не само една жена, но всички нейни партньори. След приключване на всички процедури се извършва контролно лабораторно изследване. При жените този период е равен на три пълни менструални цикъла.
Редица допълнителни физиотерапия и промиване на пикочния мехур помагат за засилване на действието на основните лекарства. За мъжете е по-добре да се използва масаж на простатната жлеза.
Липсата на анализ на патогените показва успешно лечение. Положителен резултат е сигнал за корекция и продължаване на възстановяването.
За предотвратяване на заболяването е по-добре да се използват надеждни методи за защита от предавани болести, например презервативи. Струва си да се откаже от безразборното общуване със случайни хора и веднъж или два пъти годишно да се подложи на гинекологичен преглед. Преди планиране на концепцията е необходимо да се проведе пълен набор от тестове, включително идентифициране на скрити инфекции.

 анализ на урина
анализ на урина

