Хроничният панкреатит е прогресиращ процес на възпаление, което възниква в панкреаса. Възпалението продължава и след елиминирането на огнищата и източника. Това допринася за системната подмяна на жлезата с тъкан, в резултат на което органът не може да изпълни напълно основните си функции.
В световен мащаб през последните тридесет години броят на хората, страдащи от хроничен панкреатит, се е удвоил. В Русия броят на болните през последните десет години стана три пъти повече. В допълнение, възпаление на панкреаса значително "по-млади". Сега средната възраст за диагностициране на болестта е намаляла от 50 на 39 години.
При подрастващите панкреатит се открива четири пъти по-често, а броят на жените, страдащи от това заболяване, се увеличава с 30%. Също така, процентът (от 40 до 75%) на възпалението на панкреаса на фона на редовната консумация на алкохол се увеличава. Всяка болница днес регистрира много случаи на лечение с xp панкреатит.
Фактори, влияещи върху развитието на хроничен панкреатит
Основните виновници за прогресирането на болестта - холелитиаза и алкохолни напитки. Но има и други фактори, които влияят върху образуването на болестта:
- Алкохолът. Панкреатит, дължащ се на алкохол, обикновено се среща при мъжете и се среща в 25-60% от случаите.
- Заболявания на жлъчния мехур. Панкреатит, причинен от проблеми с жлъчния мехур, възниква в 25–40% от случаите. Жените са най-засегнати от това.
- Заболявания на дванадесетопръстника.
- Инфекция. Вирус на паротит (паротит), хепатит С и В.
- Различни наранявания.
- Захарен диабет. По-специално, ако това заболяване е придружено от недостиг в диетата на витамини и протеини.
- Употребата на токсични лекарства.
- Хелминти.
- Висока кръвна мазнина.
- Хронична интоксикация. Арсен, олово, фосфор, отравяне с живак и др.
- Наследственост.
Симптоми на хроничен панкреатит
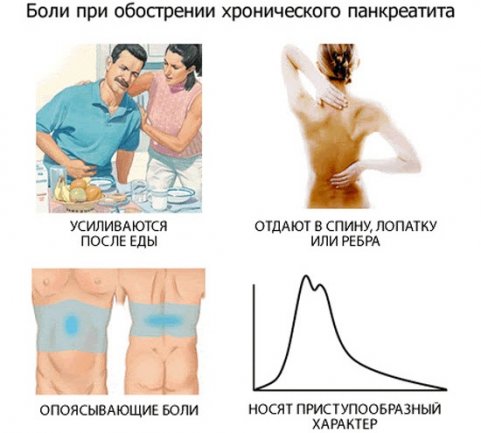
Болка в левия и десния хипохондрий в епигастриалната област. Болката се концентрира в епигастриума с локализацията на възпалението в главата на панкреаса, когато тялото му започва да участва в процеса, в лявата страна, с възпаление на опашката - точно под ребрата.
- Болка в гърба. Често болката се дава в гърба, те имат характер на херпес зостер.
- Болка в сърцето. Понякога и болката идва в сърцето, което създава имитация на ангина.
- Степенна или системна болка в лявото хипохондрия. Това се случва след приемането на прекалено пикантни или мазни храни.
- Симптом Майо - Робсън. Това са болезнени усещания, които се появяват в точката, разположена в крайбрежната част на лявата страна.
- Симптом Кача. Понякога пациентът има болка в областта на инервацията на 8-11 гръдни прешлени.
Храносмилателни разстройства. При възпаление на панкреаса, тези симптоми се появяват редовно. Понякога пациентът няма апетит и има отвращение към мастните храни.
Но, ако човек страда от диабет, освен панкреатит, тогава симптомите могат да бъдат обърнати - чувство на силна жажда или глад. Често панкреатитът е придружен от прекомерно слюноотделяне, повръщане, оригване, гадене, подуване на корема. При по-леки форми на заболяването, изпражненията са нормални, а при тежки форми се наблюдава редуване на храносмилането и запек.
Характерните симптоми на хроничния панкреатит са диария, при която изпражненията имат блясък, неприятна миризма и кашави консистенции.Също така, при извършване на коррологични анализи се откриват цитаринорея (увеличение на количеството фибри в изпражненията), стеаторея (с фекални маси, много мазнини) и креаторея (изпражнения съдържат много несмлени мускулни влакна).
В допълнение към това, кръвта страда, тук трябва да обърнете внимание на:
- хипохромна анемия (нивото на хемоглобина намалява в червените кръвни клетки)
- СУЕ (скорост на утаяване на еритроцитите) - се появява в случай на обостряне на панкреатита,
- неутрофилна левкемия (рядко хронично-пролиферативно заболяване),
- диспротеинемия (нарушение на съотношението на протеини в кръвта),
- хипопротеинемия (много ниски нива на протеин в кръвта).
При наличие на захарен диабет може да се открие глюкоза в урината, както и високи нива на кръвната захар. В тежки случаи има дисбаланс на електролитен метаболизъм, т.е. съдържанието на натрий в кръвта е под установената норма. Също така по време на обостряне на възпалението на панкреаса, съдържанието на кръв в трипсин, липаза, антитрипсин, амилаза се увеличава. Друг показател се увеличава в случаите на обструкция на изтичането на сок на панкреаса.
Изследвания на панкреатита:
- Duodenorengenography - показва наличието на деформация във вътрешната част на дванадесетопръстника, а също така разкрива вдлъбнатини, които се появяват в резултат на растежа на главата на жлезата,
- Радиоизотопно сканиране и ехография - показват интензивността на сянката и размера на панкреаса,
- Рентгенография на панкреатоангио
- Компютърна томография - извършва се в трудни диагностични ситуации.
Възможно е също така да се наложи провеждане на дискриминационна диагноза на хроничен панкреатит с холелитиаза, дуоденални заболявания, стомашни заболявания, хроничен ентерит, както и други патологии, които се случват в храносмилателната система.
Продължително протичане на заболяването
По естеството на изтичащия поток:
- повтарящ се хроничен панкреатит,
- псевдотуморен болезнен панкреатит,
- латентен панкреатит (рядка форма).
- абсцес,
- белодробно възпаление на дуоденалната папила и панкреатичния канал,
- калциране (отлагане на калциеви соли) и киста в панкреаса,
- тромбоза на слезковата вена,
- тежък диабет,
- механична субхепатална жълтеница (възниква при склерозиращ панкреатит),
- вторичен рак на панкреаса (възниква на фона на дълъг ход на заболяването).
Последици от хроничен панкреатит
Най-честите усложнения включват:
- образуването на инфекциозни пломби в жлезата,
- гнойно възпаление на жлезата и жлъчните пътища,
- появата на ерозии в хранопровода (понякога те са придружени от кървене),
- поява на язви в червата и стомаха,
- рак на панкреаса
- дуоденална чревна обструкция,
- силно намаляване на плазмената глюкоза,
- сепсис (отравяне на кръвта),
- поява на свободна течност в гърдите и корема,
- образуването на хронични кисти,
- запушване на вените (това предотвратява естествената циркулация на кръвта в черния дроб и далака),
- образуването на фистули, които се простират в коремната кухина,
- възпалителни и инфекциозни процеси (възникват в стомаха, придружени от треска, натрупване на течност в коремната кухина, неразположение),
- поява на тежко кървене, изпълнено с ерозии и язви в хранопровода и стомаха поради високо кръвно налягане в съдовете на органите,
- обструкция на храна (дългосрочен курс на хроничен панкреатит може дори да промени формата на панкреаса, в резултат на което той е смачкан),
- психични и нервни разстройства (нарушения на умствените и интелектуални процеси).
Какво да направите, ако се открият симптоми на хроничен панкреатит?
Първото нещо, което трябва да се направи среща с гастроентеролог, който ще назначи обширна проверка, за да се определи диагнозата. Трябва да се отбележи, че в началния стадий на заболяването (от две до три години) много инструментални данни и лабораторни резултати могат да бъдат нормални. В допълнение, клиничните характеристики са необичайни само за едно заболяване.
Начини за диагностициране на панкреатит:
- Биохимичен анализ на кръвта. Проведени са за оценка на работата на органи като черния дроб, панкреаса, както и за анализ на метаболизма на пигмента и мазнините.
- Клиничен анализ на кръвта. Проведени са за идентифициране на възпалителни процеси и оценка на тяхната степен.
- Coprogram. Той показва храносмилателния потенциал на стомашно-чревния тракт и също така показва наличието на недостатъчно усвояване на въглехидрати, мазнини или протеини. Такива явления са характерни за пациенти с патология на черния дроб, жлъчните пътища и жлезите.
- Имунологични анализи и туморни маркери. Провеждат се изследвания в случай на съмнение за наличие на злокачествен тумор в панкреаса.
- САЩ. Черен дроб, панкреас, жлъчни пътища, жлъчен мехур - всички тези органи се нуждаят от ултразвук. Ултразвукът е основният начин за диагностициране на патологични процеси, протичащи в жлъчните пътища и панкреаса.
- Фиброколоноскопия (FCC), фиброзофагогастродуоденоскопия (FGDS). Провеждат се изследвания с цел да се определи наличието на едновременни заболявания или да се направи диференциално заключение.
- Анализират се дефинициите в фекалните маси на паразити (Giardia).
- Компютърна томография на цялата коремна кухина. Необходим за анализ на черния дроб, ретроперитонеалната област и, разбира се, на панкреаса.
- Бактериологичен анализ на изпражненията. Засяване за определяне на дисбиоза. Дисбактериозата е заболяване, при което настъпват промени в състава на естествената чревна микрофлора. Заболяването обикновено прогресира паралелно със заболявания на храносмилателната система.
- PCR диагностика, вирусологични и имунологични кръвни изследвания, лабораторни и инструментални изследвания се извършват, ако е необходимо цялостно изследване.
Какво е хроничен панкреатит?

Хроничният панкреатит е възпалително заболяване на панкреаса с дълъг рецидивиращ ход, характеризиращ се с постепенно патологично изменение на клетъчната структура и развитие на функционална недостатъчност.
В резултат на прогресирането на това заболяване, секрецията на ензими - трипсин и липаза - намалява в жлезата. Поради това кръвообращението на органа е значително нарушено, съединителната тъкан се разширява и се образуват специфични белези, области със склероза.
Най-често заболяването се дължи на злоупотребата с алкохол за дълго време. При мъжете, хроничен панкреатит на панкреаса може да се развие, ако те пият повече от 15 години, при жени с алкохолна злоупотреба от повече от 10 години.
Основният механизъм за развитие на хроничен панкреатит е повишаване на налягането в панкреатичния канал и стагнация на сока на панкреаса в него. Дълго застоя в канала, води до нарушение на структурата му, което води до панкреатични ензими, лесно прониква в собствената му тъкан, унищожава клетките му (автолиза) и развитието на хроничен възпалителен процес
Може да отнеме 10-15 години, когато признаците на хроничен панкреатит станат толкова очевидни, че няма да има съмнение за диагнозата. Заболяването може да възникне поради:
- Холецистит, гастрит или хроничен дуоденит.
- Язва на стомаха или на дванадесетопръстника.
- Инфекциозни поражения - паротит, коремен тиф или тиф, вирусен хепатит.
- Прекомерна консумация на алкохолни напитки.
- Нерегулирана диета.
- Атеросклеротично заболяване.
- Проникване на червеи в тялото.
- Интоксикация с вредни вещества - арсен, фосфор, живак, олово.
Симптоми на хроничен панкреатит
Често първоначалните патологични промени в тъканите на жлезата с развитието на хроничен панкреатит протичат без симптоми. Или симптомите са леки и неспецифични. Когато настъпи първото изразено обостряне, патологичните нарушения вече са доста значими.
Хроничният панкреатит е състояние, което се придружава от:
- Болезненият дискомфорт и степента на интензивност може да са различни. Място на локализация - епигастралната област и лявото хипохондрия. Болката присъства или постоянно, или появява пароксизмално. След като пациентът изяде нещо, симптомът ще се увеличи.
- Диспептични нарушения - гадене, гадене, чувство на тежест в корема, неприятен вкус в устата, метеоризъм. Пациентът може да има отвращение към мазни храни, а понякога и загубата на апетит.
- В продължение на много години пациентът може да се оплаква от неприятни симптоми под формата на краткотрайни болкови усещания, които го безпокоят след 15 минути след хранене. Дискомфортът продължава от един час до 3-5 дни. Мястото на тяхната концентрация е горната част на корема, понякога се усеща болка в близост до сърцето или вляво от гръдния кош или лумбалната област. В определени ситуации това е херпес. Можете да намалите нейната сила, като се навеждате напред или клекнете.
- Кожата на пациента става не-изразена жълта. Подобно се отнася и за склерата. Жълтеят цвят на кожата от време на време минава.
- Поради липсата на панкреатични ензими, процесът на разделяне на сложните молекули от храната, която консумираме в по-малките, които са способни да се смилат в червата, е нарушен. Във връзка с това обстоятелство, при панкреатит, дори засиленото хранене може да бъде придружено от намаляване на телесното тегло, липса на витамини в организма, суха кожа, крехки нокти, липса на желязо в организма (анемия) и други симптоми.

При панкреатит, хроничните форми на болка са резултат от:
- проблеми с изтичането на сок на панкреаса,
- увеличаване на количеството секреция на жлезите
- панкреатична исхемия,
- възпаление, разположено около влакното,
- промени в нервните окончания
- притискащи органи наблизо.
С развитието на болестта, честотата на обострянията, като правило, се увеличава. Хроничното възпаление на панкреаса може да причини увреждане както на самата жлеза, така и на съседните тъкани. Въпреки това, може да отнеме години, преди да се появят клиничните прояви на заболяването (симптомите).
изостряне
Хроничният панкреатит може да се влоши поради две общи причини:
- приемане на големи дози алкохол,
- дисфункция на жлъчните пътища.
Има и много причини, които са от по-малко значение, но значително увеличават честотата на обострянията на хроничния панкреатит:
- редовен прием на ниски дози алкохол
- склонност към преяждане,
- тютюнопушене,
- наднормено тегло
- яде болни количества мазнини
- приемане на наркотици,
- инфекциозни заболявания
- чест стрес.
В повечето случаи признаците на обостряне на хроничния панкреатит се проявяват под формата на постоянна, остра и силна болка, усещана под ребрата, отразена в гърба.
- Често болката е нетипична, маскира се като други болести, най-изразена е в горната част на гърба, тя е ерозирана от стомаха.
- Понякога болката придава на гърдите, встрани, се усеща в дълбочината на тялото, което е характерно за обостряне на панкреатита.
Характерни признаци на обостряне на хроничния панкреатит:
- Интензивна болка, която може да бъде тъпа или остра в коремната кухина без точна локализация, влошена след хранене и разпространение на гърба.
- Честа диария с примес на мастни частици в изпражненията.
- Усещане за горчивина в устата.
- Повръщане с жлъчка, трудно се елиминира с лекарства.
- Тежко гадене.
- Загуба на апетит
- Белият цвят на езика.
Всички горепосочени знаци могат да се появят като цял куп или един по един. Ако човек страда от тежка болка, може да се появи диспептичен синдром, при който благополучието на пациента бързо се влошава.
усложнения
Ако времето не доведе до компетентно и цялостно лечение на хроничен панкреатит, то на неговия фон ще напреднат следните усложнения:
- панкреатичен асцит,
- захарен диабет на панкреаса,
- абсцес,
- образуване на флегмона в ретроперитонеалното пространство,
- възпалителен процес в екскреторните канали,
- дуоденална обструкция в хронична форма
- В12 дефицитна анемия,
- портална хипертония
- може да настъпи стомашно-чревно кървене поради разкъсване на псевдоциста,
- образуването на злокачествени тумори.
Остра и хронична форма
Има два основни вида заболявания - остър и хроничен.
В повечето случаи остър панкреатит възниква на фона на злоупотребата с алкохол, холелитиаза (до 30% от случаите), както и поради отравяне (интоксикация), вирусно заболяване или операция на стомашно-чревния тракт. Остър панкреатит може да се появи и като обостряне на хроничния панкреатит.
От своя страна, без подходящо лечение, остър панкреатит може да се превърне в хроничен панкреатичен панкреатит.
Въпреки това, хроничен панкреатит може да се появи и като самостоятелно заболяване, без предварителна остра фаза. В този случай, причините за хроничен панкреатит могат да служат, на първо място, заболявания на жлъчните пътища - холецистит (възпаление на жлъчния мехур), жлъчна дискинезия, холелитиаза.
диагностика
СКОРОЛОГИЧНИ ТЕСТОВЕ С ЕЛАСТАЗА-1 се използват за оценка на функционирането на панкреаса (нормата е над 200 µg / g фекалии). Поради увреждане на ендокринния апарат на тази жлеза при пациенти в около една трета от случаите се развиват нарушения на въглехидратния метаболизъм.
За диференциална диагноза често се използват ултразвукови и радиологични изследвания в медицинската практика.
Лечение на хроничен панкреатит
В повечето случаи с хроничен панкреатит лечението се състои от няколко метода, които имат комплексен ефект:
- диета,
- отстраняване на болка,
- възстановяване на храносмилателния процес, елиминиране на дефицит на панкреатични ензими,
- спиране на възпалителния процес,
- ремонт на тъкани на панкреаса,
- предотвратяване на усложнения.
Този списък описва специфичен стандарт за лечение на хроничен панкреатит на панкреаса, към който се придържат всички лекари. Само лекарства могат да се различават, техният избор взема предвид индивидуалните характеристики на пациента.
Пациентите с хроничен панкреатит, като правило, не показват операция.
Въпреки това, в случай на силна болка, която не може да се лекува с лекарства и особено при псевдотуморна форма на хроничен панкреатит, се препоръчва операция - сфинктеротомия (дисекция и разширяване на отвора на панкреатичния канал).
Лечение на обостряне на хроничен панкреатит
 Когато възпалението се влоши, пациентът е показан за спешна хоспитализация. Първите дни след атаката пациентът може да използва само негазирана алкална вода.
Когато възпалението се влоши, пациентът е показан за спешна хоспитализация. Първите дни след атаката пациентът може да използва само негазирана алкална вода.
Аналгетици и лекарства, които облекчават мускулни спазми, се прилагат интравенозно. Тъй като панкреатитът в острия стадий често е съпроводен с повтарящо се повръщане и диария, големите загуби на течности се компенсират от пипети от физиологичен разтвор.
Хроничната форма на лечение осигурява пълно гладуване в периода на остро заболяване.В тази връзка интравенозно се инжектира разтвор на глюкоза.
Ензимите се предписват и като лекарствено лечение, ако типът панкреатит е хипорективен. В случай на прекомерно освобождаване на ензими от панкреаса се предписват лекарства за намаляване на секреторната функция. Лекарствата за лечение до голяма степен се определят от вида на заболяването. Затова само лекуващият лекар може да предпише определени лекарства.
Стандартите за лечение на хроничен панкреатит в острия стадий са непроменени и ефективни. Три принципа, които се ръководят от медицината от много години - глад, студ и мир - това са "трите кита", които подкрепят успешното лечение на това заболяване.
След нормализиране на състоянието лекуващият лекар трябва да има строга диета за пациента, която трябва да спазва непрекъснато пациентът с панкреатит.
За да може панкреасът да се справи нормално с функциите си, пациент с хроничен панкреатит трябва да следва диета. Хранителната терапия е важна част от комплексната терапия не само за остър панкреатит, но и за хронични.
На първо място, правилното хранене помага за премахване на фактори, които могат да предизвикат обостряне на хроничния панкреатит (алкохол, пушене, кафе, мазни или пържени храни, пушени храни, различни предястия, пикантни храни, шоколад и други).
Забранени са рибните, гъбни или месни бульони. Необходимо е да се яде на малки порции (не повече от 300 г на хранене), нискокалорични ястия, 5-6 пъти на ден. Не можете да ядете храна студена или много гореща.
Пийте вода, която неутрализира киселинността в стомаха (Боржоми, Есентуки № 17). Ограничаване на дневния прием на мазнини, до 60 г на ден, въглехидрати до 300-400 г на ден, протеин 60-120 г на ден. Ограничаване на приема на сол на ден до 6-8 g
Народни средства
Най-често и достъпно лечение на панкреатит с народни средства, но дори и в този случай първоначално е необходима професионална консултация с лекар.
- Златни мустаци. За да приготвите бульон, ще ви е необходим един лист с дължина 25 см, или по 2 листа по 15 см. Те трябва да се натрошат и да се наливат 0,7 л вода. След това, инструментът се поставя на тих огън за една четвърт час и след това се влива на топло място през деня. Вземете 25 мл топъл бульон в периода на ремисия на заболяването.
- Картофи и моркови. За готвене ви трябват пет малки картофа и две средни моркови. Зеленчуците трябва да се измиват със студена вода, но не и обелени. Основното нещо е да се премахнат всички очи от картофите и да се измият отново. Изстискайте сока от зеленчуците. Трябва да имате чаша сок, ако се случи по-малко, добавете зеленчуци в същото съотношение. Тази терапевтична смес трябва да се пие през седмицата. Правете това преди вечеря веднъж на ден. След това направете седмичен интервал и повторете лечението. Лечението на панкреатит по този начин се състои от три курса.
- Измива се и се излива овесена вода, влива се в продължение на около 24 часа, след което се изсушава и раздробява в брашно. След това брашното се разрежда с вода, сварява се 3-5 минути и се влива в продължение на 20 минути. Готовият кизел се приема ежедневно в топла прясна форма.
- Смесете заедно 3 супени лъжици. л. билки жълт кантарион, дънна мъст, добавете 6 супени лъжици. л. сухи цветя. Разбъркайте добре всичко. След това 1 супена лъжица. л. пълнене на трева 1 супена лъжица. вряща вода, покрийте, увийте, оставете за 40-50 минути. Щам, напитка 1 супена лъжица. преди хранене в продължение на половин час. Но не повече от 3 пъти на ден. Фолклорно лечение продължава 2 месеца.
- Ние ще се нуждаем от пелин, корен от репей, корен от девиас, цветя от невен, фармацевтична лайка, билка от хиперикум, блатна пелин, тройна последователност, лекарствен градински чай и хвощ (10 грама всяка съставка). Всички компоненти се смилат и се изсушават. Следваща 2 супени лъжици. лъжици за събиране се изсипват 250 мл вряща вода, загрява се под затворен капак на водна баня за около половин час и се изтегля за 10 минути, след това се филтрира и се довежда до 250 мл с преварена вода. Вземете билковата смес трябва да бъде три пъти на ден за половин чаша половин час преди хранене.
Ако подозирате развитието на остър панкреатит, домашното лечение не е приемливо, тъй като подобни действия могат да провокират появата на различни усложнения.
Процеси в жлезата при хроничен панкреатит
Когато се забави храносмилателния сок от панкреаса, настъпва преждевременно активиране на ензимите трипсин и липаза. Ако храносмилателният процес функционира нормално, работата на ензимите започва в лумена на дванадесетопръстника.
При спазматичен канал възниква застой на секрети, съдържащи ензими, като по този начин органният паренхим е под пистолета. Съединителната тъкан расте, жлезата се склерозира. Процесът се развива от много години. Образуването на персистираща панкреатична недостатъчност показва хроничен панкреатит.
Ако патологията присъства твърде дълго, възможно е на фона на неговото вторично развитие на рак на панкреаса.
 В някои случаи микроорганизмите могат да влязат в жлезата. Причината - моториката на храносмилателния тракт е нарушена. В резултат на това се наблюдава инфекциозно възпаление на жлезата заедно с панкреатит.
В някои случаи микроорганизмите могат да влязат в жлезата. Причината - моториката на храносмилателния тракт е нарушена. В резултат на това се наблюдава инфекциозно възпаление на жлезата заедно с панкреатит.
В резултат стагнацията в каналите може да предизвика образуването на камъни.
За хроничния панкреатит трябва да знаете, че това е заболяване, което има различен механизъм на развитие. Съответно болестта се различава:
- едематоза
- паренхимни,
- склерозиращ,
- calculous.
Симптоми за хроничен панкреатит
Както показва практиката, първоначално патологичните промени в жлезата в повечето случаи се случват тайно. Или симптомите на хроничен панкреатит се характеризират със слаба тежест и неспецифичност. Когато някой знак стане ясно видим, нарушението в органа ще бъде много сериозно.
 Хроничният панкреатит е състояние, което се придружава от:
Хроничният панкреатит е състояние, което се придружава от:
- Болезненият дискомфорт и степента на интензивност може да са различни. Място на локализация - епигастралната област и лявото хипохондрия. Болката присъства или постоянно, или появява пароксизмално. След като пациентът изяде нещо, симптомът ще се увеличи.
- Диспептични нарушения - гадене, гадене, чувство на тежест в корема, неприятен вкус в устата, метеоризъм. Пациентът може да има отвращение към мазни храни, а понякога и загубата на апетит.
- Отслабване на долния езофагеален сфинктер, в резултат на което съдържанието на стомаха редовно влиза в хранопровода. Пациентът страда от киселини, кашлица, кисел вкус.
- Диария. В началото на заболяването не се наблюдават нарушения на изпражненията, но след това се появява диария, която се редува с запек. С диария на панкреаса, изпражненията се открояват много. Той съдържа остатъците от храната, която не се усвоява. Самите изпражнения имат отвратителна миризма, а на тоалетната има мазни следи.
- Загуба на тегло и проблеми с повишаване на теглото.
- Образуването на малки ангиоми върху кожата.
- Появата на захарен диабет (в някои случаи).
Характеристики на болката при хроничен панкреатит
За поражението на панкреаса може да се намери на един от основните признаци - болка. Обикновено пациентът се оплаква от дискомфорт от лявата страна, който може да улови цялата лява страна.
Когато хроничният панкреатит се влоши, симптомите не изглеждат толкова ярки като тези с остър панкреатит. Освен това пациентът изпитва болка след прекъсване на диета или пиене на алкохол.
Пациентът страда от дискомфорт най-често след хранене с пържени или мазни храни или 3-4 часа след хранене. Също така, болката може да се притеснява на празен стомах. Ако пациентът е гладен, болката отшумява, толкова много хора отказват да ядат и съответно отслабват.
 Нарастването на симптомите се наблюдава вечер. На сутринта е почти никога, или се отличава със слаба тежест.
Нарастването на симптомите се наблюдава вечер. На сутринта е почти никога, или се отличава със слаба тежест.
Ако пациентът лъже, дискомфортът по това време може да бъде доста силен. Запазва промяната на позицията. Чувствата намаляват в седнало положение, а торсът се накланя напред.
При панкреатит, хроничните форми на болка са резултат от:
- проблеми с изтичането на сок на панкреаса,
- увеличаване на количеството секреция на жлезите
- панкреатична исхемия,
- възпаление, разположено около влакното,
- промени в нервните окончания
- притискащи органи наблизо.
Възможни усложнения на хроничния панкреатит
Тъй като хроничният процес е по-продължителен от острата форма, усложнения възникват след определен период. Хроничният панкреатит може да доведе до:
- обструктивна жълтеница (поради факта, че главата на жлезата е увеличена)
- дуоденална стеноза (съкратена панкреатична глава притиска дванадесетопръстника),
- панкреатичен абсцес на коремната кухина (провокиран от гнойно възпаление, както и топене на тъкан на жлезите и съседни органи),
- възпалителни процеси, локализацията на които - голям и малък omentum, канал на жлъчния мехур,
- кисти и псевдоцисти
- загуба на кръв в храносмилателния тракт (в резултат на скъсване на киста или разширени вени на стомаха и хранопровода),
- фистула - посттравматична и постнекротична.
Особености на диагностичния преглед за хроничен панкреатит
За да потвърдите диагнозата, пациентът се изпраща за общ анализ на кръв, урина и фекалии. Има нужда и от други лабораторни изследвания, чрез които се диагностицира острата форма и в инструментални изследвания. Последният вариант включва използването на:
- ултразвук
- компютърна томография
- радиография.
Също така на пациента се предписва радиоизотопно сканиране на засегнатия орган.
Всяко изследване има свои собствени характеристики:
- Лабораторни изследвания. Лекарят ще научи за развитието на патологията от резултатите от кръвните изследвания Те ще покажат наличието на левкоцитоза с изместване на ляво.
Ако в урината е налице повишено ниво на алфа-амилаза, това означава, че заболяването се е влошило, а по-нисък показател показва склерозиращата форма.
Изисква се и бактериологично изследване, освен това се анализира съдържанието на дванадесетопръстника и се провежда копрограма (анализ на фекална маса).
- Рентгенография. Достъпен и широко разпространен метод, по време на който рентгеновите лъчи се изследват от тялото на пациента, за да бъдат изследвани. Отрицателна точка - йонизиращо лъчение.
- Ретроградна холангиопанкреатография. По-информативна процедура, която се предписва на пациент с xp панкреатит, ако са налице симптоми под формата на коремна болка. Въпреки това, не всички пациенти са показали това изследване. Диагностиката е забранена, когато:
- тежко увреждане на бъбреците и черния дроб,
- заболяване на щитовидната жлеза,
- бременността,
- общо тежко състояние.
Подготовката включва приемане на слабително на ден преди теста. След това се поставя клизма. Въвеждат се специални препарати за отпускане на гладките мускули. Повечето пациенти реагират негативно на процедурата, така че им се предписват седативи.
- Ултразвуково изследване. Ако лекарят подозира наличието на хроничен панкреатит, ултразвукът е задължителен метод. Той помага да се направи точна диагноза.
- Компютърна томография. Методът е скъп, така че се използва по-рядко. Често достатъчно данни за ултразвук. Томографията е подходяща, когато лекарят подозира развитието на:
- карциноми на панкреаса,
- тумор,
- форма на кистозна болест.
- Радиоизотопно сканиране. Диагностичен метод с използване на радиоактивни изотопи. По време на процедурата пациентът се инжектира с радиоизотопно лекарство. Специален скенер помага за събиране на необходимата информация, за определяне нивото на радиация на лекарството.
Благодарение на сканирането, хроничен панкреатит може да бъде открит на ранен етап. Всички пациенти се приемат в процедурата.
Как за лечение на хроничен панкреатит?
Ако пациентът не отложи лечението, могат да се избегнат сериозни усложнения.Важно е да запомните, че панкреатитът е достатъчно сериозно заболяване, защото причинява неправилно функциониране на други органи. Така, когато се открие хроничен панкреатит и неговите симптоми се влошат, лечението трябва да се извърши незабавно.
За да се отървете от болестта, ще ви е необходимо:
- Следвайте строга диета, особено за пациенти, страдащи от обостряне.
- Премахване на болката дискомфорт.
- Възстановете храносмилателния процес.
- Попълнете нивото на ензимите.
- Отстранете възпалението.
- Възстановете панкреатичната тъкан, която е била засегната.
- Участвайте в превенцията.
Лечение hr. Панкреатитът включва използването на антибиотици, ако е открита инфекция. Курсът е разработен за около седмица.
При възпаление на каналите, предназначени за отстраняване на жлъчката, предписано приемане на лекарството "Амоксицилин". Лекарството не позволява по-нататъшното развитие на възпалителния процес. "Амоксицилин" с панкреатит се предписва за предотвратяване на рецидив, както и когато има риск от усложнения.
Болката може да бъде облекчена с помощта на нестероидни противовъзпалителни средства (нимесулид, диклофенак, парацетамол). Само лекарят предписва необходимата доза и ако е необходимо, я коригира.
Ако болката е твърде силна, се прилагат лекарства с наркотичен ефект. Това може да бъде например "Promedol" или "Трамадол". "No-shpa", "Drotaverin" ще се справи с спазматични явления. Тези лекарства могат да се използват орално или под формата на инжекции.
Xp панкреатит е придружен от нарушено храносмилане, следователно лечението включва подготовка на диета. В допълнение, има нужда от ензимни препарати ("Креон", "Панкреатин", "Триензим").
Комбинираната терапия включва използването на лекарства, поради което се наблюдава намаляване на нивото на киселинност. Тоест, лечението на хроничен панкреатит може да се извърши с помощта на „Алмагел”, „Маалокс”.
Интоксикацията се елиминира чрез интравенозно приложение на разтвор на Рингер, препарат Хемодез и физиологичен разтвор.
Тъй като хроничният панкреатит има симптоми под формата на засилено производство на панкреатични секрети, лечението ще бъде насочено към използването на средства (Octreotide, Sandostatin), което ще помогне за решаване на проблема. Лекарствата се инжектират подкожно.
Ако е необходимо, пациентът се подготвя за операция.
Показания за хирургична интервенция при хроничен панкреатит
Ако състоянието на пациента е твърде тежко, лекарят може да предпише хирургична намеса. С помощта на хирургично лечение се премахва:
- гнойни усложнения
- обструкция на канал (жлъчен и панкреатен),
- стеноза на сфинктера на Оди,
- тежки промени в тъкан на панкреаса,
- кисти и псевдоцисти
- тежко заболяване, при което консервативната терапия е безсилна.
 Както показва практиката, пациентите с панкреатит, които имат алкохолна етиология, често се оперират. По време на процедурата лекарите се опитват да намалят интензивността на болката в корема или долната част на гърба, но анатомичните и функционални промени в панкреаса не се случват.
Както показва практиката, пациентите с панкреатит, които имат алкохолна етиология, често се оперират. По време на процедурата лекарите се опитват да намалят интензивността на болката в корема или долната част на гърба, но анатомичните и функционални промени в панкреаса не се случват.
Хроничен панкреатит: лечение на народни средства
Самолечението е разрешено при нормални условия, т.е. вкъщи, но първо трябва да се консултирате с Вашия лекар. Рецептите трябва да се избират внимателно. С помощта на определени билки, функцията на панкреаса се нормализира и няма да възникнат усложнения.
Традиционната медицина в комбинация с лекарства помага на пациента да се справи със симптомите на хроничен панкреатит.
За да се подобри отделянето на жлъчката, е необходимо:
- Смесете безсмъртниче, корени от глухарче, вратига, лайка, възелче. Всяка съставка се приема в една супена лъжица.
- Сместа се излива с литър вряща вода и се оставя за 2 часа.
- Бульонът трябва да се пие половин час след хранене с чаша.
- Сокът се изстисква от живовляка.
- През месеца трябва да се вземат преди хранене една чаена лъжичка средства.
- В края на курса се прави почивка от 2-3 месеца, след което курсът трябва да се повтори.
Рецепта за облекчаване на болката:
- Билките са смесени: зопник, ряпа, глухарче, живовляк, дъбер, лайка, сухи дамски равнец.
- Съставките са смлени.
- Сместа (2 супени лъжици. L) се излива с вряща вода (0.5 1) и се оставя за 8 часа.
- Лекарството се използва преди лягане.
Лекарите препоръчват да се пие алкална минерална вода, защото тя се бори добре с болезнения дискомфорт.
Диета като начин за подобряване на състоянието на панкреаса
Диетичната терапия се предписва на пациенти не само като терапевтичен метод. Той позволява да се избегне появата на обостряне и по-нататъшно прогресиране на панкреатита.
По време на обостряне е по-добре да не се яде храна за първите два или три дни. Ястията се прилагат чрез интравенозна глюкоза. Въвежда се също и изотоничен разтвор на натриев хлорид. За да спасят пациента от жажда, те му дават 1% разтвор на сода. С настъпването на четвъртия ден, диетата се допълва с продукти.
Седнете на масата често - 7-8 пъти през деня, докато порциите трябва да са малки. Разрешено за използване:
- плодови сокове,
- захар,
- мед
- конфитюр,
- бульон и касис,
- сок от червена боровинка.
Пети ден: пациентът може да яде храна, която съдържа малко количество протеин - зеленчуци и мляко. Шестият и седмият ден: протеините и въглехидратите могат да бъдат повече, въвеждат се и мазнини. Храната трябва да се избърше.
Не можете да използвате продукти, които имат стимулиращ ефект върху секрецията на стомаха и работата на панкреаса. Например, трябва да се въздържате от месо, рибни бульони, напитки - газирани и алкохолни, кафе, силен чай, пушени меса, шоколад, колбаси, кисели сокове и т.н.
Периодът на обостряне е времето, когато на пациента се забраняват продукти, в които има много фибри и съединителна тъкан, както и студени ястия.
Превантивни мерки за панкреатит
Пациентите не трябва никога да забравят за превенцията, която няма да позволи обостряне на заболяването. За това ви е необходимо:
- ограничете консумацията на алкохол до минимум
- ядат рационално
- избягвайте преяждането
- намаляване на количеството мазни храни и храни с въглехидрати,
- спрете да пушите
- пият достатъчно вода (най-малко 1,5 литра на ден),
- да се грижи за наличието на продукти, съдържащи достатъчно витамини и микроелементи,
- Време е да се консултирате с лекар и да следвате инструкциите му.
Два пъти годишно пациентите трябва да бъдат изследвани. Специална препоръка е спа лечението.
Ако пациентът приеме сериозно профилактични мерки, курсът на панкреатит ще бъде лесен. Но нарушение на диетата, консумация на алкохол, тютюнопушене и липса на лечение ще доведе до развитието на дистрофични процеси в панкреаса и появата на усложнения. Пациентът рискува не само здравето. Последиците могат да бъдат смъртоносни.
Пациент, който се грижи за тялото си, ще може да се справи с болестта без особени проблеми. Най-важното е да забележите негативни прояви навреме, за да започнете лечението възможно най-скоро. Компетентен специалист ще ви помогне да изберете ефективни лекарства, както и да съветват народни средства. Ако процесът не започне, симптомите могат да бъдат отстранени възможно най-скоро. И благодарение на превенцията, можете да поддържате тялото в добро състояние.
Етиология и класификационни характеристики
Панкреасът е голям орган в храносмилателния тракт, който произвежда до 700 ml панкреатична секреция на ден. Адекватността на секреторната способност зависи пряко от начина на живот и от диетата.В случай на чести грешки в храната (мастни храни в големи количества, пиене) и действието на други негативни фактори, активността на жлезата в производството на храносмилателни ензими се забавя. Продължителното намаляване на секреторната функция провокира стагнация на сока на панкреаса с преждевременното му активиране директно в тъканите на панкреаса. В резултат на това има неуспех в процеса на храносмилането, развивайки остър панкреатит. При липса на лечение и продължителността на патологичния процес за повече от 6 месеца, острата форма става хронично възпаление.
Характерна черта на хроничното възпаление е свързана с необратими дегенеративни процеси в паранематозния слой на жлезата. Paringham се свива, понякога се преражда в области на фиброзни клетки. Хронизирането на панкреатита най-надеждно показва развитието на стриктура на панкреатичните канали и появата на камъни в каналите или тялото на жлезата.
В гастроентерологичната практика следва да се отбележи следната класификация на заболяването:
- за механизма на развитие - първичен (от алкохолна интоксикация, друг токсичен панкреатит), вторичен (билиарна),
- от характеристиките на клиничните прояви - болезнен панкреатит с постоянен и рецидивиращ характер, псевдотумор (съчетаващ признаци на възпалителни и онкологични процеси по едно и също време), латентен (без ярки прояви, със замъглени симптоми), комбиниран (умерена проява на няколко симптома на патология),
- според особеностите на морфологичните трансформации в тъканите на панкреаса - хроничен панкреатит с калцифични, обструктивни, инфилтративно-фиброзни и фибро-склеротични,
- според вида на функционалните нарушения в активността на панкреаса - хроничен панкреатит на хипоферментален и хиперензимен тип, обструктивен, дуктулен тип.
Панкреатитът се развива постепенно, преминавайки през няколко етапа:
- начален - продължава от 1 до 5 години от началото на възпалителните промени в панкреаса,
- етап на развитие на основната клинична картина - продължава от 5 до 10 години, в този период панкреасът претърпява дистрофични и дегенеративни промени,
- слягане на силно възпалителен процес - развива се след 7–15 години от началото на заболяването, слягането възниква в 2 варианта: под формата на адаптация на пациента към заболяването или появата на сериозни усложнения под формата на кисти и неоплазми.

Причините за хронично възпаление на панкреаса са обширни и се дължат както на екзогенни фактори, така и на вътрешни патологии и дисфункции в работата на органите. Чести причини за хроничен панкреатит от външен характер:
- систематичен прием на алкохол - за да започне развитието на патология, достатъчно е да се приемат не повече от 80 мл етилов алкохол дневно в продължение на 10-12 години, ускоряването на хроничността на панкреатита може да се злоупотребява с протеинови храни и пушене,
- наранявания на панкреаса на фона на операцията, тъпи перитонеални увреждания, проникващи рани,
- отравяне с различен произход, включително алкохол, храна, химическа, паразитна интоксикация, дори системното поемане на зеленчуци и плодове, съдържащи пестициди, може да предизвика възпаление на панкреаса,
- неправилното хранене и преяждането причиняват дисбаланс в метаболизма на мазнините, като резултат - панкреатичните ензими се произвеждат в излишък, увеличавайки риска от развитие на катарални процеси,
- медикаментозната терапия с някои лекарства може да повлияе неблагоприятно на активността на панкреаса, рискът от развитие на хронично възпаление на органи е възможен при продължителна употреба на сулфонамиди, антибиотици, глюкокортикостероиди, естрогени, имуносупресори, диуретици и НСПВС.
Ендогенните причини за хроничен панкреатит са:
- патологии на жлъчния мехур и канали - когато се появи обструкция на жлъчните пътища, настъпва реакция на секреция, в тъканите на панкреаса се развива патологична химична реакция, при която ензимните субстанции влияят отрицателно на жлезата, процесът на кръвоснабдяване се забавя, органът набъбва, образува вътрешни кръвоизливи,
- патологии на стомаха и дванадесетопръстника, свързани с хвърлянето на съдържанието на тънките черва в панкреатичните канали, може да предизвика мощно възпаление, гастрит и язва на стомаха, които играят водеща роля - те причиняват недостатъчност на сфинктера на Одди, който е отговорен за свързването на жлезата и първоначалната част на дуоденума,
- забавяне на общия процес на кръвообращението, причинено от неправилно кръвно налягане, атеросклероза, диабет, неблагоприятно влияе на кръвоснабдяването на жлезата, което причинява недохранване на тъканите и възпалението, по време на бременност по тази причина често настъпва рецидив на хроничен панкреатит при жени, всички бременни жени влизат зона на риск за развитието на болестта, t
- склонността към алергични реакции понякога причинява някои форми на хронично възпаление - в организма по време на алергии, започва активното производство на антитела с автоагресивна тенденция, панкреасът може да се превърне в целеви орган,
- инфекциозни заболявания (вирусни, бактериални, включително чревни инфекции) - варицела, епидемичен паротит, дизентерия, хепатит - могат да започнат хронично възпаление на панкреаса,
- генетично определена предразположеност, предизвикваща началото на заболяването от ранна възраст.
Статистическите данни за разпространението на причините за болестта потвърждават, че над 40% от хората с диагноза хроничен панкреатит са зависими от алкохола. В 30% от пациентите - обременена анамнеза под формата на холецистит и камъни в жлъчката. Хората с наднормено тегло представляват не повече от 20% от всички пациенти. Най-редките причини за хронично възпаление на панкреаса - наличие на генетични проблеми, отравяне и нараняване - 5% от случаите за всеки фактор.
В началните стадии на болестта патологичните процеси са бавни, често без прояви. Първият клинично значим рецидив на хроничен панкреатит възниква при значителна дистрофия и регресивни процеси в панкреаса. Симптомите на хроничния панкреатит включват не само клиника с мощни възпаления, но и прояви на интоксикация, дължащи се на навлизането на ензими в общото кръвообращение.
Типични признаци на хроничен панкреатит:
- интензивните болки (болезнени пристъпи) се режат или притъпяват в природата, продължават редовно или под формата на припадъци, понякога болката може да доведе пациента в състояние на шок, болката по време на хроничния панкреатит се локализира в зависимост от засегнатия участък на жлезата - ако болката се разпространява в перитонеума и характерът на долната част на гърба, целият орган е засегнат напълно, с увреждане на опашката или главата, излъчващо се към сърдечната област, наблюдава се епигастралната или дясната страна,
- повишаването на температурата и нарастването на кръвното налягане са пряко свързани с интоксикационните процеси, повишаването на температурата до 38-39 ° C показва интензивно увреждане с възможно бактериално усложнение или образуване на абсцес, спадане на налягането в кратък интервал от време и влошаване на общото състояние,
- промяна в външния вид на пациента - лицето придобива болезнен вид, очите стават потънали, чертите на лицето се заострени, цветът на кожата се променя на бледо сив с земен оттенък, в областта на гърдите и корема могат да се появят малки червени петна,
- развитие на обструктивна жълтеница (с запушване на жлъчния канал) с пожълтяване на кожата и очната склера,
- болезнено повръщане и след епизод на облекчаване на повръщането, повръщането се състои от несмляна храна, смесена с жлъчка,
- пристъпи на гадене и хълцане в комбинация с оригване, може допълнително да се появи сухота в устата,
- Разстройство на изпражненията може да се прояви като запек или диария: многобройни течни изпражнения под формата на пенливи, обидни маси с изобилие на слуз са типични за рецидив на заболяването, запек с газове и подуване на корема са характерни за началните етапи на хроничното заболяване,
- липса на апетит и загуба на тегло поради невъзможността за пълно усвояване на хранителните вещества.
Хроничен панкреатит при възрастни може да се прояви с ясна доминация на един или повече симптоми. В някои от хода на заболяването е напълно безсимптомно - в продължение на няколко години човек не подозира наличието на възпаление. При другата категория лица хроничната форма на панкреатит се проявява само при диспепсия с честа диария и изтощение. Възпаление на вида болка, свързана с чести пристъпи на остра болка след грешки в храненето и приема на алкохол. Рядко симптомите имат картина на псевдотуморно възпаление с признаци на рак и едновременно пожълтяване на кожата и очната склера.
изследване
Диагнозата на хроничния панкреатит включва обширен списък от лабораторни и инструментални изследвания. Тактиката на пълен преглед се определя от гастроентеролог. За окончателната диагноза е достатъчно да се потвърдят основните симптоми: характерна история (пристъпи на болка, пиене), ензимна недостатъчност, патологични промени на панкреаса.
Сред лабораторните тестове от първостепенно значение за откриване на хронично възпаление на панкреаса се определя:
- копрологични изследвания на изпражненията, което позволява да се определи степента на дефицит на ензими, при наличие на хронично възпаление в фекалните маси, увеличава се съдържанието на неутрални мазнини, фибри, зърна от нишесте, мускулни влакна,
- биохимия на кръвта, показваща повишаване на активността на амилаза, липаза, трипсин,
- пълна кръвна картина, за да се определи интензивността на неспецифичното възпаление, посочено от ESR, левкоцитоза.
Инструменталната диагностика е необходима, за да се идентифицират размерите на засегнатия орган, да се изследва структурата на параничама и да се оцени състоянието на други органи на храносмилателния тракт. Като част от изследването се извършва сонография на коремната кухина, КТ и ЯМР. Максималното информационно съдържание се осигурява чрез метода на ендоскопска ултрасонография, която позволява подробно изследване на структурата на тъканите на панкреаса отвътре. Ако е необходимо да се идентифицира способността на даден орган да синтезира един или друг ензим, те ще провеждат функционални тестове със специфични стимуланти.

Диференциална диагностика
Типичните признаци на хроничен панкреатит са подобни на острата коремна клиника. По време на първоначалното изследване е важно да се разграничи патологията от остри хирургични състояния, свързани с увреждане на други органи на перитонеума.
- Перфорирана стомашна или чревна язва. При перфорация болката е остра, внезапна (болка с кинжал), а предната част на корема придобива форма на дъска. Повръщането настъпва рядко. А при рецидиви на хронично възпаление на панкреаса болката е постоянна и умерена, напрежението на коремните мускули не е типично. Окончателната диагноза се установява чрез рентгенография и ехография.
- Обостряне на холецистит. Трудно е да се разграничи патологията - често хроничният панкреатит е придружен от възпаление на жлъчния мехур. Но спецификата на болката при холецистита е нейното облъчване в дясното рамо. Според резултатите от ултразвука можете допълнително да определите възпалената лезия.
- Необходимостта от чревна остра форма. Болката е водещ симптом. При обструкция тя е интензивна, под формата на контракции.
- Инфаркт на миокарда.Диференцирането не е трудно - електрокардиографските данни показват некроза на сърдечния мускул.
Лечението на хроничен панкреатит се организира в зависимост от тежестта на възпалението. Леките форми се лекуват амбулаторно под постоянен надзор на гастроентеролог и терапевт. Лечението на стадиона се разделя на консервативни и хирургически. Водещите цели на терапията са:
- премахване на негативните фактори (алкохол, соматични заболявания),
- облекчаване на болката,
- елиминиране на ензимния дефицит,
- възстановяване на тъкани на жлеза и паранема,
- лечение на други стомашно-чревни дисфункции.

Основната цел на лекарствената терапия е да се намали или напълно да се елиминира прогресията на хроничния панкреатит, включително контрол на усложненията. Въз основа на вида на възпалението, общото състояние на пациента, лекарствената терапия може да включва:
- Панкреатин базирани ензими (Pangrol, Mikrasim, Festal, Creon) - Приемът на панкреатин е необходим за нормализиране на секреторните функции на панкреаса.
- болкоуспокояващи и спазмолитици поради способността им да намаляват мускулния тонус и напрежението са незаменими на всички етапи на заболяването, лекарствата на базата на дротаверин и папаверин имат бърз и дълготраен ефект;
- наркотични аналгетици - с рецидив на хроничен панкреатит и пристъпи на непоносима болка (трамадол, седалгин-нео),
- средства за борба с интоксикацията - Ringer, Hemodez-N, физиологичен разтвор за интравенозна инфузия,
- инхибитори на протонната помпа и H2-антагонисти (Omez, Pantoprazole) - с намалена киселинност в храносмилателния тракт,
- витаминна терапия (изопреноиди А, Е, D) и средно верижни триглицериди - с цел коригиране на хранителните недостатъци.
За лечение на усложнени форми на хронично възпаление на панкреаса (гнойни абсцеси, кисти, флегмони) се посочва хирургична интервенция. Сред неоспоримите показания за операция са усложнения, които са опасни за живота на пациента - запушване на каналите и некроза на жлезата, склеротични процеси, стеноза на сфинктера на Оди, критичното състояние на пациента с неуспех на консервативно лечение.
Видове операция при хроничен панкреатит:
- сфинктеротомията е показана чрез обтурация или компресия на сфинктера на Oddi,
- изрязване на камъни в каналите на тялото,
- отваряне на патологични огнища (кистични кухини, абсцеси с гноен ексудат), последвано от дрениране и рехабилитация,
- панкректомия - отстраняване на засегнатите зони или на целия панкреас,
- изрязване на жлъчния мехур при наличие на усложнения от централния жлъчен канал,
- Wirsunoduodenostomy е техника за възстановяване на допълнителни канали за потока на жлъчката, за да се облекчи натоварването от каналите на панкреаса.
Тактика на действие по време на атака
Обостряне на хроничен панкреатит или пристъп е животозастрашаващо състояние, което изисква незабавна хоспитализация, в противен случай съществува голям риск от смърт от болки и интоксикация. По време на обострянето болката не спира, което е свързано с изобилието на нервните влакна в панкреаса и тяхната повишена чувствителност. Резултатът от непоносимата болка може да бъде загуба на съзнание.

По време на атака е важно да следвате правилната последователност от действия:
- пълна почивка и строга почивка на легло са предоставени на пациента - в податлива позиция, притока на кръв към възпаления орган намалява, болката постепенно намалява,
- поглъщането на каквато и да е храна е строго забранено, диетата „глад“ продължава най-малко 72 часа, за да се създаде пълна почивка за жлезата, гладуването спира синтеза на ензими, което предотвратява интензифицирането на възпалителните реакции,
- Студен компрес (бутилка с гореща вода със студена вода, не чист лед) върху епигастричната зона помага за облекчаване на болката, облекчава шока, намалява подуването и възпалението.
Вкъщи, преди пристигането на линейката, пациентът може да приема спазмолитици - No-silos, Duspatalin. Ензимните препарати са строго забранени - тяхното приемане влошава състоянието, причинявайки дистрофични промени в организма.
Не е възможно да се лекува хроничен панкреатит у дома, дори ако след извършените манипулации болката е изчезнала и здравословното състояние се е подобрило. Когато настъпи атака, е необходимо цялостно изследване, в противен случай прогнозата за оцеляване може да бъде изключително неблагоприятна. Хората с потвърден хроничен панкреатит трябва да помнят, че при внезапно начало на рецидив основното правило на първата помощ е студено, гладно, почивка.
Диета като част от терапията
Ефективното лечение на хроничния панкреатит е невъзможно без организирането на диета. Диета с редовно спазване позволява да се спре дегенеративните процеси и да се намали вероятността от рецидив. Диетата се променя според етапите на заболяването. През първите 48-72 часа от момента на обострянето, храната се забранява, на пациента се предписва парентерално хранене под формата на капкомер с разтвор на глюкоза. За потискане на жаждата е позволено да се използва 1% разтвор на сода.
Диетата е обогатена с витаминни напитки на 4-тия ден, разрешени за употреба са сладки плодови сокове, отвара от плодове от шипка, сок от червена боровинка. След 5 дни пациентът може да яде храна с растителен и млечен протеин. На 6-7 дни се прилагат въглехидратни продукти и мазнини (в ограничена степен). Цялата дневна диета е разделена на 7-8 малки порции. Храната се сервира в топла (60-65 ° C) и старателно изтрита форма.
Диетата на пациенти с хронично възпаление на панкреаса може да включва:
- разрешени са нискомаслени супи във вторичния бульон със зеленчуци, зърнени храни и макаронени изделия, супи от сладко мляко,
- основни ястия под формата на парно месо и рибни банички, зраз, кюфтета, омлети от пилешки яйца,
- зърнени храни под формата на зърнени храни, остарял бял хляб, бисквити,
- млечни продукти - масло (не повече от 20 г на ден), пастьоризирано мляко с течност от 1.5–2.5%, риаженка, ниско съдържание на мазнини извара,
- зеленчуци и плодове в прясна и термично обработена форма - моркови, ябълки, тиква, цвекло,
- напитки - слаб чай с добавено мляко, желе, компот,
- специализирани смеси с високо съдържание на протеини и витамини.
Важно е да се избягва преяждането - оптимално е да се консумират до 2,5 кг храна, включително течност, на ден. Като следвате препоръките за диетично хранене, можете значително да увеличите положителния ефект на комплексната терапия.
Народна медицина
Лечението на хроничен панкреатит с народни методи е разрешено след консултация с Вашия лекар. Рецептите трябва да бъдат подбрани, като се вземат предвид индивидуалните характеристики на пациента, благосъстояние и склонност към алергични прояви. Традиционната медицина се използва активно при лечението на хронични отвари и инфузии на билки, сокове. С редовното приемане на желязото спира по-бързо, прогнозата за възстановяване се увеличава.
- Фитосъбирането за нормализиране на изтичането на жлъчката включва листа от безсмъртниче, съцветия от вратига, корен от глухарче, цветя от лайка и плетеница. Всички компоненти се взимат в равни пропорции (по 10 g). Сместа се излива вряща вода, оставя се за 2 часа, филтрира се и се пие по 100 ml 30 минути след всяко хранене.
- Сокът от листата на живовляка спомага за намаляване на възпалението, облекчава подуването от тялото, ускорява регенерацията на парина.За лечение, трябва да се пие 10 мл прясно изцеден сок преди хранене през целия месец. След 2-месечна почивка курсът на сокотерапията се повтаря.
- Билкови лекарства за елиминиране на болката се състоят от zopnik, agrimony, корен от глухарче, трева от пустиня, сушено пиле, цветя от лайка и бял равнец. Пропорциите са равни. При 20 g от сместа се изисква 0,5 литра вряща вода. Сварената инфузия се оставя 8 часа, филтрира се. Пийте 100-150 ml за една нощ. Възможен е дълъг курс - до 2 месеца.
Прогноза и превенция
Прогнозата за хронично възпаление на панкреаса зависи от това как човек се отнася към здравето - дали следват диета, правилно ядат, избягват лоши навици и стресови ситуации. Ако се спазват медицинските препоръки, храненето се организира като част от храната, изключва се алкохол и никотин - патологията е лесна, ремисия е продължителна и прогнозата за оцеляване е благоприятна. В противоположни ситуации протича развитието на заболяването, нараства дистрофията на жлезата, развиват се сериозни последствия. Продължителността на живота се съкращава.
Профилактиката на хроничния панкреатит се свежда до спазване на елементарните правила:
- отказ (или свеждане до минимум) на алкохол, тютюн,
- правилно хранене с ограничение в животинските мазнини и въглехидратните храни,
- спазване на диетата и ежедневието,
- подходящ режим на пиене
- достатъчен прием на витамини в организма, като се вземат предвид възрастовите характеристики, пола и естеството на работата.
Важна роля в превенцията на хроничния панкреатит заемат медицинските прегледи. Ежегодно изследване позволява своевременно откриване на признаци на проблеми в стомашно-чревния тракт, включително панкреаса. Хората с потвърден хроничен панкреатит трябва стриктно да се придържат към инструкциите на гастроентеролога и да преминат цялостен преглед най-малко 2 пъти годишно. Предвижданията за възстановяване с респирация през целия живот се увеличават с организирането на санаторно-курортно лечение.
Причини за хроничен панкреатит
Както и при острия панкреатит, основните причини за хронично възпаление на панкреаса са злоупотребата с алкохол и холелитиаза.
Алкохолът е директно токсичен за паренхима на фактора жлеза. При жлъчнокаменна болест възпалението става резултат от прехода на инфекцията от жлъчните пътища към жлезата през съдовете на лимфната система, развитието на хипертония на жлъчните пътища или директното инжектиране на жлъчката в панкреаса.
Други фактори, допринасящи за развитието на хроничен панкреатит:
- устойчиво нарастване на съдържанието на калциеви йони в кръвта,
- кистозна фиброза,
- gipertriglitserinemiya,
- употребата на лекарства (кортикостероиди, естрогени, тиазидни диуретици, азатиоприн),
- продължителна стаза на панкреатичната секреция (обструкция на сфинктера на Оди поради цикатриални промени на дуоденалната папила),
- автоимунен панкреатит,
- генетично причинен панкреатит,
- идиопатичен панкреатит (с неизвестна етиология).
класификация
Хроничният панкреатит е класифициран
- по произход: първични (алкохолни, токсични и др.) и вторични (жлъчни и др.),
- по клинични прояви: болезнени (рецидивиращи и постоянни), псевдотуморни (холестатични, с портална хипертония, с частична дуоденална обструкция), латентни (не експресирани клиники) и комбинирани (изразени са няколко клинични симптоми),
- според морфологичната картина (калцифична, обструктивна, възпалителна (инфилтративно-фиброзна), индуктивна (фибро-склеротична),
- според функционалната картина (хиперензим, хипоферментален), в зависимост от естеството на функционални нарушения, хиперсекреторна, хипосекреторна, обструктивна, дуктулна (секреторна недостатъчност може да се раздели на леки, умерени и тежки), хиперинсулинизъм, хипоинсулинизъм (панкреатичен диабет))
Хроничният панкреатит се отличава с тежест и структурни нарушения (тежки, умерени и леки). В хода на заболяването се разграничават етапите на обостряне, ремисия и нестабилна ремисия.
Консервативната терапия включва следните компоненти.
- Диетична терапия.Пациенти с хроничен панкреатит в периода на тежко обостряне се препоръчва да се въздържат от ентерално хранене, а когато се втриват, предписват диета № 5В. При хроничен панкреатит употребата на алкохол е строго забранена, пикантните, мастни, кисели храни и кисели краставички се отстраняват от диетата. В случай на панкреатит, усложнен от захарен диабет - контрол на съдържащите захар продукти.
- Обострянето на хроничния панкреатит се лекува по същия начин като острия панкреатит (симптоматична терапия, анестезия, детоксикация, отстраняване на възпаление, възстановяване на храносмилателната функция).
- За панкреатит на алкохолен генезис, отказът от употребата на алкохол-съдържащи продукти е ключов фактор в лечението, при леки случаи, водещи до облекчаване на симптомите.
Индикациите за хирургично лечение на хроничен панкреатит могат да бъдат гнойни усложнения (абсцеси и целулит), запушване на жлъчката и панкреаса канали, стеноза на сфинктера на Оди изразени тежки промени в тъканите на жлеза (склероза, калцификация), кисти и панкреасни псевдокисти, тежко протичане, неподатлива консервативна терапия ,
Хирургия за хроничен панкреатит:
- сфинктеротомия за блокиране на сфинктера на Оди,
- изрязване на камъни в каналите на панкреаса по време на обтурация на камъка,
- отваряне и саниране на гнойни огнища (абсцеси, флегмони, кисти),
- панкректомия (пълна или частична),
- вазектомия, splanchectomy (операция на изрязване на нерви, регулиращи секрецията на жлезата), частично изрязване на стомаха (резекция),
- отстраняване на жлъчния мехур с усложнения от големия жлъчен канал и жлъчния мехур,
- техники за създаване на периферни изливи на жлъчката за облекчаване на стреса от главните канали на панкреаса (вирусонодуоденомия и др.).
предотвратяване
Основни превантивни мерки:
- ограничаване на консумацията на алкохол, балансирана диета, балансирана диета без пристъпи на преяждане, ограничаване на мастни храни, въглехидратни храни,
- спиране на тютюнопушенето
- достатъчно питейна вода (поне един и половина литра на ден),
- достатъчно витамини и микроелементи в храната,
- своевременен достъп до лекар за нарушения на храносмилателния тракт, адекватно и пълно лечение на заболявания на храносмилателната система.
За да се предотвратят екзацербации на хроничния панкреатит, е необходимо да се следват всички препоръки на лекаря относно диетата и начина на живот, редовно (поне 2 пъти годишно), за да бъдат изследвани. Санаторно-курортното лечение играе важна роля за удължаване на ремисия и подобряване на качеството на живот на пациенти с хроничен панкреатит.
Следвайки препоръките за превенция на екзацербации, хроничният панкреатит е лек и има благоприятна прогноза за оцеляване. С нарушение на диетата, приема на алкохол, тютюнопушене и неадекватно лечение прогресират дистрофични процеси в тъканта на жлезите и се развиват сериозни усложнения, много от които изискват хирургическа намеса и могат да бъдат фатални.
Какво е това?
Панкреатит е група от заболявания и синдроми, при които се наблюдава възпаление на панкреаса.
По време на възпаление на панкреаса ензимите, секретирани от жлезата, не се освобождават в дванадесетопръстника, а се активират в самата жлеза и започват да го разрушават (самосмилане). Ензимите и токсините, които се освобождават в този случай, често се изхвърлят в кръвния поток и могат сериозно да увредят други органи, като мозъка, белите дробове, сърцето, бъбреците и черния дроб.
Причини за възникване на
Основните причини за остър панкреатит:
- Генетична предразположеност.
- Алкохолизъм и злоупотреба с алкохол (70% от случаите).
- Жлъчнокаменна болест.
- Автоимунни проблеми (когато имунната система атакува собствените си клетки)
- Паразитите, като кръгли червеи, също могат да причинят обструкция на панкреаса.
- Запушване на канала на панкреаса или общ жлъчен канал като жлъчен камък.
- Увреждане на каналите и панкреаса по време на операцията.
- Усложнения на кистозната фиброза.
- Болест на Kawasaki.
- Синдром на Рей.
- Хемолитичен уремичен синдром.
- Хиперпаратиреоидизъм.
- Високи нива на мазнини в кръвта - триглицериди (хипертриглицеридемия).
- Лоша циркулация на панкреаса.
- Травма на панкреаса в резултат на инцидент.
- Вирусни инфекции, включително паротит, микоплазма, пневмония и кампилобактер, хепатит С.
- Болести на язвата на дванадесетопръстника, тънките черва и дебелото черво, придружени от запек, като пептична язва, ентерит, колит, ентероколит, дивертикула.
- Използване на някои лекарства (особено естрогени, кортикостероиди, тиазидни диуретици и азатиоприн).
Хроничният панкреатит често се развива при хора на възраст между 30 и 40 години и най-често причинени от злоупотреба с алкохол в продължение на много години, като мъжете преобладават над жените. Повтарящите се епизоди на остър панкреатит могат да доведат до хроничен панкреатит. В някои случаи генетиката може да бъде фактор за неговото развитие. При 10-15 случая на хроничен панкреатит причината не е известна.
Други фактори, които също са свързани с хроничен панкреатит:
- Автоимунни проблеми
- Употреба на естрогени, кортикостероиди, тиазидни диуретици и азатиоприн,
- Блокиране на канала на панкреаса или общ жлъчен канал,
- Хиперкалцемия - високи нива на калций в кръвта,
- Хиперлипидемия или хипертриглицеридемия - високо ниво на мазнини в кръвта,
- Метаболитни нарушения, особено мазнини, свързани с преяждане, t
- Усложнения на кистозната фиброза, най-често срещаното наследствено заболяване, когато секретите, отделяни от различни органи, имат твърде висок вискозитет и плътност.
Поради хроничното възпаление се образува белези на панкреаса, тялото не може да произвежда правилното количество храносмилателни ензими. В резултат на това тялото може да не е в състояние да усвоява мазнини и други важни компоненти на храната. Увреждането на инсулин-произвеждащата част на панкреаса може да доведе до диабет.

Симптоми на панкреатит
Болката при остър панкреатит (възпаление на панкреаса) се счита за една от най-тежките. Остра, остра болка се появява в корема, в ипохондрия, в повечето случаи се простира до областта на раменните лопатки, назад или зад гръдната кост.
Основните симптоми на остър панкреатит при възрастни са изброени по-долу:
- Болка в дясната или лявата хипохондрия, също така е възможно херпес, в зависимост от степента на възпаление и областта на панкреаса,
- Обезцветяване на кожата: земен тен, синкави петна около пъпа и долната част на гърба, обструктивна жълтеница поради склерозиращ панкреатит,
- Влошаването на общото здравословно състояние, значително повишаване на телесната температура, слабост, неразположение, промяна в кръвното налягане нагоре или надолу,
- Усещането за сухота в устата, притеснява дълго хълцане, оригване на гнило яйце, гадене и повтарящо повръщане, без да донесе облекчение на пациента,
- Нарушения на изпражненията под формата на запек или диария,
- Недостиг на въздух, повишено изпотяване.
Хроничният панкреатит има неагресивен курс, съпроводен от намаляване на апетита и телесно тегло. Основните симптоми при хроничен панкреатит:
- Болест синдром - този вид се характеризира с бойни признаци, като правило, след хранене или алкохол, дискомфортът е постоянен в горната част на корема.
- Безсимптомно (латентен стадий) - болестта може да продължи години, бавно да унищожава панкреаса, пациентът почти не се чувства неприятно или всичко се свежда до обикновен дискомфорт, който се дава от различни прости причини, като преяждане.
- Псевдотуморен тип - рядко явление, подобно на рак при всичките му симптоми. Признаци на рак на панкреаса са жълтеница на тялото и склерата на окото. Главата на панкреаса е засегната. Той се увеличава в размер поради неговата замяна с фиброзна тъкан.
- Диспепсия е разстройство на червата (диспепсия), диария или запек, подуване на корема, безпричинно отслабване.
Доста често хроничният панкреатит допринася за развитието на диабет. Проявлението на симптомите оказва влияние върху стадия на заболяването, както и от това дали пациентът е бил подложен на лечение, спазване на инструкциите за хранене, възрастта на пациента и общото му физическо състояние.
Обективни симптоми
Панкреатитът има своите обективни симптоми:
- Симптом Myussi - Георгиевски - положителен phrenicus - симптом вляво.
- Симптом на Gubergrits - Skulsky - палпация е болезнено по протежение на линията, свързваща главата и опашката.
- Симптомът на пещерата - от лявата страна на пъпа в проекцията на панкреаса се определя от хипотрофичните промени на подкожната мастна тъкан.
- Симптомът на Деярдин - се определя от болката при палпиране в панкретичната точка на Деярдин (проекция на главата на панкреаса), разположена на 4-6 см от пъпа по линията, свързваща дясната аксиларна кухина с пъпа.
- Симптом Tuzhilina - когато се гледа на кожата на пациент с хроничен панкреатит, хеморагични обриви могат да се видят под формата на пурпурно оцветени капчици с размер 1-4 мм. Това са точковите ангиоми, които възникват по време на протеолизата - разрушителното действие върху капилярите на панкреатичните ензими, които се освобождават в кръвта по време на обостряне на процеса.
- Симптоми на Майо-Робсън - болката се определя в точката на Майо-Робсън, проекцията на опашката на панкреаса, на границата на средната и външната трета част от линията през пъпа, лявата арка и лявата аксиларна област. В този случай болката може да се определи в областта на Mayo-Robson, левият ъгъл на гръбначния стълб.
- Симптом на Шафард - разкрива болка в зоната на Шофард (проекция на главата на панкреаса), разположена на 5-6 см над пъпа от дясната страна между ситекторите на ъгъла на пъпната връв и средната линия на тялото.
- Симптом на Кача е симптом на панкреатит, при който палпацията е болезнена в проекцията на напречните процеси на десния Т1Х - ТХ1 и лявата ТВIII - ТИХ гръбначни прешлени.
- Симптомът на възкресението - в проекцията на панкреаса не се определя от пулсацията на коремната аорта.
Лечение на остър панкреатит
При остър панкреатит лечението трябва да се извършва в болница и под строго наблюдение на специалистите, тъй като това състояние на организма се счита за опасно. Ако има съмнение за остър панкреатит, човек трябва да бъде хоспитализиран възможно най-скоро.
Ако при вас е уловен пристъп на панкреатит, се препоръчват следните действия преди пристигането на линейката:
- Пациентът трябва да е в леглото и в пълна почивка. Това ще намали притока на кръв към болния орган и по този начин ще намали възпалението.
- На епигастралната област се прилага студ - това помага да се намали интензивността на болката, леко подуване и възпаление. Най-доброто от всичко е, ако вместо лед се използва бутилка с топла вода, пълна със студена вода.
- Забранено е да се приема храна. И да се въздържат от хранене трябва да бъде за 3 дни. Това трябва да се направи, за да се спре производството на ензими, които увеличават възпалителния отговор и болката. Можете да пиете вода без газ и добавки.
- Самоуправляващите се лекарства са Drotaverine, Spasmalgon, No-shpa и Maxigan. Те могат да бъдат пияни преди пристигането на линейката.Междувременно е необходимо да се обадите на лекарите, дори ако пациентът не е сигурен, че има пристъп на остър панкреатит. В крайна сметка, тази патология е опасна, защото може да отмине за известно време и след това бързо да се повтори.
- С бързото развитие на заболяването се използва хирургично лечение на панкреатит: отстраняване на част от панкреаса, перитонеална промивка (абдоминален лаваж) и др.
Трите основни думи при лечението на пациент с остър панкреатит са мир, студ и глад. Това са правилата за първа помощ в атаката.
След гладни дни се предписва диета № 5p на Певзнер за една седмица. Фракционна храна до 8 пъти на ден, на порции не повече от 300 грама. Варена храна, задушена, полу-течна, пюре. Температура на храната - 20-52˚С. Ежедневното количество протеини - 80 г, мазнини - 60 г, въглехидрати - 280 г.
Препоръчва се: каша от лигавица на вода, бисквити, напоени с чай, картофено пюре, тикви, тиквички, моркови, желе, пудинги.
Всички други продукти и опции за обработка са изключени.
След постигане на положителна динамика и облекчаване на болката се предписва продължителна диета за три месеца. Ежедневно количество хранителни вещества: до 120 г протеини, 70 г мазнини, до 400 г въглехидрати.
Препоръчва се: нискомаслени сортове месо и риба, домашни птици, до две яйца на ден, заквасена сметана, извара, овесена каша с вода, зеленчуци, целули и компоти, чай, отвара от шипка, масло под формата на добавки към готови ястия до 20 грама на ден, растително масло - до 15 грама на ден.
Всички посочени продукти трябва да бъдат задушени, запечени или заварени.

Медикаментозно лечение
Ако следвате диетата, болката е много по-малко вероятно да се почувства, но ако се движите малко далеч от нея, позволете си да сте дебела или пържена, а всички - обезболяващи.
- При интензивна болка може да бъде предписан спазмолитичен агент - No-Spa, Drotaverine, който намалява възпалението на панкреаса и съответно намалява болката.
- Към днешна дата лекарят може да предпише и мебеверин (Duspatalin, Spareks) - спазмолитично, миотропно действие, премахва стомашно-чревните спазми.
- Можете да предпишете кратък курс антисекретор (омепразол или диакарб на таблетка в продължение на три дни под покритието на аспаркам с едематозна форма).
- Октреотид, лекарство, което потиска производството на хормони от жлезата, също се използва, тъй като те го стимулират и по този начин причиняват болка. Това лекарство се предписва само в болници.
При продължителен хроничен панкреатит нормалните клетки на органа се заменят с съединителна тъкан. Така се нарушава функционалността на организма, може да се развие диабет и храносмилателни разстройства. За да се намали болката и почивка, трябва да се вземат панкреасни ензими:
- Festal - трябва да се приема 3 p / ден, 1 таблетка с храна, обикновено се комбинира с хистаминови блокери за намаляване на киселинността в стомаха - фамотидин, циметидин.
- Панкреатин (ензистал, гастенорм, биозим, мезим, микросим, пангрол, панзинорм, пензитал, креон, хермитал) са панкреасни ензими което трябва да се вземе, като Festal, докато най-добре е лекарството да се пие с алкална минерална вода. Те допринасят за по-добра разбивка на протеини, въглехидрати и мазнини.
- Говорейки за ензими, трябва да помним тяхната активност, 10 000 IU липаза (таблетка Mezim Forte) три пъти на ден е стандартна необходимост от заместителна терапия. Оригиналният мезим има не много приятна миризма, ако няма миризма, това е фалшив (натрошен тебешир).
При наличието на хроничен панкреатит, симптомите могат да се наблюдават за много дълго време, респективно нивата на инсулин намаляват, което в крайна сметка може да доведе до развитие на диабет. В случай на диагноза на тази патология, пациентът трябва да се свърже с ендокринолога, за да разработи режим на лечение и координация на диетата.

физиотерапия
Физиотерапевтичните процедури се използват ограничено след намаляване на активността на възпалението. При интензивна болка се предписва електрофореза с новокаин или даларгин, ултразвук, диадинамични течения. За борба с останалите възпаления се препоръчват лазерно или ултравиолетово облъчване на кръвта и променливо магнитно поле.
Как за лечение на хроничен панкреатит?
Като пише на пациента плана за предстоящото лечение, лекарят определя много конкретни цели. Необходимо е:
- премахване на болката
- осигуряват останалата част от панкреаса,
- намаляване на секреторната й дейност,
- да компенсира липсата на панкреасни ензими,
- коригирайте нарушения във въглехидратния метаболизъм (ако е необходимо).
За постигане на тези цели в нехирургичното лечение на пациенти с всички видове хроничен панкреатит, трябва да се прилагат различни методи.
Комбинираните ефекти на различни терапевтични фактори (диета, лекарства, физиотерапия и др.) Са по-ефективни.
лекарства
При хроничен панкреатит могат да се предписват следните лекарства:
- Средства, съдържащи ензими. Насочена е към намаляване на натоварването на панкреаса и ускоряване на процеса на регенерация на тъканите. Храносмилателните ензими улесняват процеса на храносмилането и усвояването на храната, улесняват работата на стомашно-чревния тракт. С тяхното постоянно приемане изчезва гадене, апетит. Към ензим-съдържащи лекарства са: CREON, панкреатин и др.
- Антиациди, които намаляват киселинността. Според принципа на действие те се разделят на: всмукване (Rennie) и неабсорбируеми (Almagel, Maalox). Всмукването осигурява бързо, но краткотрайно облекчение. Ефектът на не-абсорбируемо по-дълго, ефектът се появява известно време след приемането.
- И nalgetiki има за цел да се отървем от болката, произтичаща от панкреатит по време на периода на обостряне. Антиспазмолитиците (No-shpa, папаверин) се предписват за облекчаване на спазми на главния панкреатичен канал.
- Антисекреторни лекарства (фамотидин, омепразол) се предписват за неутрализиране на киселината.
- Противовъзпалителните лекарства (диклофенак) намаляват болката чрез намаляване на възпалението в панкреаса.
- Намаляване на активната секреция на жлезата, лекарства (октреотид, сандостатин), се използват при обостряне на хроничния панкреатит, със силен синдром на болка, който не спира антиспазмолитиците.
- Прокинетиката (Motilium, Tsirukal) се използва за подтискане на гаденето при повръщане по време на периода на обостряне.
Лечение на обостряне на хроничен панкреатит
Характеристиките на лечението на силна атака се състоят от стриктно спазване на почивка на легло, диета и приемане на подходящи лекарства само в болница, тъй като съществува реална заплаха не само за здравето, но и за живота на човека. Преди пристигането на линейката пациентът трябва да получи първа помощ:
- Абсолютен глад.
- В областта на панкреаса прикрепете студено.
- Пълна почивка и почивка.
Много пациенти биха искали да изяснят колко дълго може да продължи обострянето на хроничния панкреатит? Лекарите подчертават, че при повечето епизоди рецидивът на болестта не надвишава 7 дни.
Спомагателни лекарства за облекчаване на болката:
- ензими (Creon или Pangrol),
- спазмолитици (дротаверин или папаверин),
- инхибитори на протонната помпа (лансопразол, рабепразол).
За разтоварване на панкреаса се използва:
- диета със строго ограничение на мазнините или пълно гладуване в продължение на няколко дни,
- пълно елиминиране на алкохола и пушенето
- Октреотид - лекарство, което е аналог на хормоналния панкреатичен соматостатин.
Хирургия за хроничен панкреатит:
- сфинктеротомия за блокиране на сфинктера на Оди,
- изрязване на камъни в каналите на панкреаса по време на обтурация на камъка,
- отваряне и саниране на гнойни огнища (абсцеси, флегмони, кисти),
- панкректомия (пълна или частична),
- вазектомия, splanchectomy (операции на изрязване на нерви, регулиращи секрецията на жлеза), частично
- изрязване на стомаха (резекция),
- отстраняване на жлъчния мехур с усложнения от големия жлъчен канал и жлъчния мехур,
- техники за създаване на периферни изливи на жлъчката за облекчаване на стреса от главните канали на панкреаса (вирусонодуоденомия и др.).
Диета и хранене
При възрастни заболяването става хронично, което означава, че трябва да се обърне необходимото внимание на храненето, тъй като то може да предотврати екзацербации. Всяко обостряне води до подмяна на нормално функциониращата тъкан на влакнестата жлеза. Следователно, през годините пациентът развива недостатъчност на екскреторната и интрасекреторна жлези.
Основни принципи на храненето при хроничен панкреатит:
- Диета номер 5p в хроничен панкреатит включва въвеждането на по-голямо количество протеин в храната чрез премахване на мазнини и въглехидрати. Също така е необходимо да се изоставят груби растителни влакна и мазни меса.
- Забранена храна не е разрешена. Препоръчително е да се приготвя храна в двоен котел, да се къкри и да се пече в собствен сок.
- Всички продукти, които причиняват диспепсия и увеличават производството на ензими, също се изключват от менюто.
- Храната в храненето на пациента за хроничен панкреатит трябва да бъде балансирана в състава му, ястията се сервират в топла и полутечна форма.
- Хранене фракционно, се състои от 5-6 хранения, с порции от малък обем.
- Пълната забрана върху употребата на алкохолни напитки елиминира основния фактор на опасност за панкреаса.
- Новите продукти в диетата трябва да се въвеждат внимателно, на малки порции.
- при най-малкото неразположение, трябва да се изостави до по-пълно стабилизиране на панкреаса,
- Препоръката за пълно дъвчене на храната е подходяща и за здраво тяло, но в случай на панкреатична болест това правило трябва да се спазва особено внимателно, дори ако се сервира сметана.
Диетата с обостряне на хроничния панкреатит, въпреки нейните ограничения, е много разнообразна. Разрешено е да се включи в диетата:
- постно месо и птици,
- постно риба в кипнала форма,
- вегетариански растителни супи,
- вегетариански супи с ориз, юфка, елда, грис, овесена каша,
- варени настъргани зеленчуци (картофи, моркови, тиквички, карфиол, тиква),
- омлети от 2 яйца,
- нискомаслени млечни продукти, кисело и нискомаслено извара, умерено заквасена сметана и сметана, млечни продукти,
- зрели плодове с ниска киселинност, настъргани плодове, печени ябълки,
- компоти и слаб чай с лимон,
- умерено количество масло и растително масло
- зърнени храни, варени във вода и мляко в съотношение 1: 1,
- варени макаронени изделия,
- бисквитки без захар и домашно приготвени хлябчета.
Пациентите са противопоказани ястия със сокогонни действия:
- месо,
- кост,
- гъби и рибни бульони,
- пържени храни.
Отхвърлянето на алкохолните напитки е от основно значение, тъй като те са силни стимуланти на панкреатичната секреция.
По време на ремисия списъкът на продуктите се разширява, а включването на зеленчуци и плодове се показва вече в суров вид. Зеленчуците се използват в салати, гарнитури, винегрети и като отделни ястия. В допълнение към зърнените култури, можете да направите пилаф със сушени плодове и варено месо, макаронени изделия, крупеники. Супите се приготвят без пюре от супа от цвекло, боршът и зелената супа са внимателно въведени. За подобряване на вкуса се използват домашно приготвени сосове и подправки.
При хроничен панкреатит често се предписва курс на минерална вода. За да се постигне ефектът на питейната вода не е да се утоли жаждата, а според препоръките на рецепцията, някои от неговите видове и според посочената система.
Присвояване на курс на прием на вода Essentuki номер 4, Боржоми и Smirnovskaya, със специален ефект върху панкреаса:
- предотвратява застояли процеси в жлъчните пътища, в самия панкреас,
- намаляване на риска от възпалителни процеси,
- нормализира работата на стомаха и червата.



