Всички други индикации за преливане, когато кръвопреливането играе само поддържаща роля, наред с другите терапевтични мерки, са относителни.
възпалителни заболявания с тежка интоксикация, продължаващо кървене, нарушения на коагулацията,
намаляване на имунния статус на организма,
дългосрочни хронични възпалителни процеси с намалена регенерация и реактивност,
отравяне с някои отрови.
Приблизителното ниво на анемия, при което кръвопреливането се превръща в метод на избор, смята за намаляване на хемоглобина под 80 g / l.
Противопоказания за кръвопреливане
Кръвопреливането е свързано с въвеждането в организма на значителни количества продукти от разграждане на протеини, което води до увеличаване на функционалното натоварване на детоксикационните и екскреторни органи. Въвеждането на допълнителен обем течност в кръвния поток значително увеличава натоварването на сърдечно-съдовата система. Преливането на кръв води и до активиране на всички видове метаболизъм в организма, което прави възможно обострянето и стимулирането на патологични процеси (хронични възпалителни заболявания, тумори и др.).
Абсолютна противопоказание за кръвопреливане е остра сърдечно-съдова и сърдечно-белодробна недостатъчност, придружена от белодробен оток, миокарден инфаркт.
Обаче, при наличие на масивна загуба на кръв и травматичен шок, няма абсолютно никакви противопоказания за трансфузия и кръвта трябва да бъде прелята.
Относителните противопоказания са:
свежа тромбоза и емболия,
тежки нарушения на мозъчното кръвообращение,
миокардит и миокардиосклероза с циркулаторна недостатъчност IIb-III степен,
фаза III хипертония,
тежки функционални нарушения на черния дроб и бъбреците,
заболявания, свързани с алергизацията на организма (бронхиална астма, поливалентна алергия),
остра и разпространена туберкулоза,
ревматизъм, особено при ревматична пурпура.
При наличието на тези заболявания, кръвопреливането трябва да се прилага с изключително внимание.
Еризипел. Етиология, патогенеза, клиника, лечение.
Ерисипели (еризипели) - еризипел - (от полски. Roza, букви. - роза) - остро инфекциозно заболяване, характеризиращо се със серозно или серозно-хеморагично възпаление на кожата или лигавиците, треска и интоксикация.
Етиология и патогенеза
Причинителят на еризипела е β-хемолитична стрептококова група А. Напоследък има съобщения за възможността за развитие на болестта под влияние на други микроорганизми. Въпреки това ниската норма на посяване на тези микроби от патологичния фокус въвежда някои съмнения относно тяхната етиологична значимост. Въпреки това, високата терапевтична ефикасност на пеницилините и някои други антибиотици в лицето, както и други обстоятелства показват участието на стрептококи в етиологията на заболяването.
По правило увредената кожа е изложена на стрептококова инфекция. В някои случаи заболяването настъпва без да се нарушава целостта на обвивката. Във всички случаи, предпоставка за появата на заболяването е наличието на предразположение към него. Предполага се, че то се основава на чувствителността на определени участъци от кожата към стрептококови антигени. Патогенният ефект на стрептококите в лицето се проявява чрез локални и общи промени в организма.Местният процес се характеризира със серозно или серозно-хеморагично възпаление, придружено от хиперемия, подуване и инфилтрация на засегнатата кожа и подкожната тъкан. При тежко заболяване патологичният процес може да бъде усложнен от гнойна инфилтрация на съединителната тъкан, до образуването на абсцеси (флегмонозна форма), както и до некроза на тъканни участъци (гангренозна форма). В патологичния процес участват също и лимфните (лимфангити), артериалните (артериитните) и венозните (флебит) съдове. Засегнатите лимфни съдове изглеждат подути, разширени поради натрупването на серозен или хеморагичен ексудат в тях. В хода на лимфангита оток на подкожната тъкан. Общият ефект на стрептококовата инфекция в еризипелата се проявява чрез треска, интоксикация и токсични увреждания на вътрешните органи. Стрептококите, които се разпространяват през лимфните и кръвоносните съдове при определени условия, могат да причинят вторични гнойни усложнения.
Ерисипелите са леко заразни и не са регистрирани от санитарно-епидемиологичната служба като инфекциозно заболяване.
Нарушенията на лимфния и венозния отток, трофичните разстройства имат определено значение в етиопатогенезата. В тази връзка, най-често еризипелно възпаление се случва на долните крайници (на краката). Има данни за индивидуална генетично определена чувствителност към болестта.
Възпалителните промени на самата кожа причиняват ярка хиперемия, която се отразява в самото име на болестта (роза - розова, ярко червена).
Показания за кръвопреливане
Поради факта, че кръвта е специален вид човешка съединителна тъкан, кръвопреливането се разпознава като манипулация, еквивалентна по природа с трансплантационна хирургия донорски органи на болен човек.
Абсолютни показания за преливане на кръв, тези заболявания или състояния, при които отказът от тази процедура значително увеличава риска от смърт, докато заменянето му с друг еквивалентен метод на лечение не е възможно.
- Масовата загуба на кръв, възникваща за кратък период от време.
Характеризира голямото количество загуба на кръв чрез намаляване на повече от 25% от нормалното ниво на хемоглобина и червените кръвни клетки до 1 милион на литър.
Допълнителни данни, които в тази ситуация показват необходимостта от бързо преливане, са показатели за горната граница на кръвното налягане (под 80 ml живачен стълб.), С повишена сърдечна честота (повече от 90 удара в минута).
Изчисляването на обема на трансфузираната кръв се извършва върху степента на загуба на кръв и може да бъде до 3 литра или повече.
- Интраоперативен и посттравматичен шок.
- Дългосрочно постепенно намаляване на червените кръвни индекси на фона на многократно кървене, кахексия (загуба на тегло) от различен произход, хронични възпалителни заболявания.
- Гореща болест
- Планирана хирургична намеса с очакван голям обем на загуба на кръв.
- Туморни заболявания на костния мозък и комплексни заболявания на периферната кръв, засягащи механизма на коагулацията.
Кръвни групи - класификация по ABO система
Успешно, без висок риск от фатални усложнения, кръвопреливането от здрав човек (донор) на нуждаещия се (реципиент) стана възможно едва в началото на 20-ти век, когато са открити кръвни групи с помощта на системата ABO.
Тази система включва определяне на присъствието в кръвта на аглутининогени (антигени) А и В, съдържащи се в червените кръвни клетки, както и аглутинини (антитела) а и b, които присъстват в плазмата (течната част) на човешката кръв.
Въз основа на това системата ABO е разделена на четири групи:
- I - ab (0)
- II-Ab (A)
- III-Ba (B)
- IV-AB (AB)

Разделянето на кръв на тези групи направи възможно да се избегне ситуация, при която преливането е довело до срещата на антиген А с антитяло А или антиген В с антитяло b, което в тялото на пациента е довело до залепване на червени кръвни клетки от донорска кръв с последваща смърт за пациента.
Съвременните тактики за кръвопреливане изключват предишни възможности с възможност за преливане на евентуално кръвна група с една група и изискват строга идентичност на донора и реципиента чрез системата ABO.
Високият риск от усложнения по време на трансфузия включват следните пациенти:
- Имаше някои патологични реакции и усложнения по време на кръвопреливане.
- Жени с история на спонтанни аборти и мъртвородени деца.
- Пациенти с наличие на злокачествени тумори в екстремни клинични стадии.
Тези пациенти се нуждаят от специално внимание по време на кръвопреливане!
Преливането на кръв е възможно чрез преки и косвени методи:
- С директен метод кръвта се прелива незабавно от донора на пациента.
- Непряк метод включва преливане на преди това събрана кръв или нейни компоненти в колекцията от донора.
Кръвта може да се инжектира в тялото на пациента. интравенозно и интраартериално. В някои ситуации, прибягване до интрасезонна инфузия (по-често - в крилото на илиума на таза).
Предшестващото преливане на кръв задължително се повтаря определяне на кръвната група на пациента и донора, последвано от реакция на индивидуалната съвместимост на взетите кръвни проби. В случая, когато след смесване възникне аглюкиниране (загуба на кръвни съсиреци), е необходим друг донор.
Дори когато предварителните тестове не предизвикват съмнения относно съвместимостта на кръвта, инфузията първоначално се провежда фракционирано на 25-30 мл., С прекъсвания за 3 минути, за да се оцени общото състояние на пациента (биологична проба).
Освен директно и индиректно кръвопреливане, има обратно кръвопреливане, В този случай пациентът се прелива със собствена кръв, която се излива в кухината на тялото, без да се смесва с други телесни течности. Това е възможно, например, когато се нарани в гърдите, с извънматочна бременност.
Възможни опасности по време на кръвопреливане - причини за рискове от кръвопреливане
Когато кръвопреливането е възможно усложнения, както в процеса на извършване на манипулация, и след него.
- Технически (нарушаване на условията за съхранение на кръвта, прегряване преди въвеждането, нарушаване на херметичността на системата за кръвопреливане и др.).
- Биологично (неправилна оценка на резултата от определянето на кръвната група и тестове за съвместимост с нарушението на тяхната технология, алергия към консерванти).
- Индивидуални реакции на организма (посттрансфузионна реакция и шок, анафилаксия).
Освен това остава значителен риск от инфекция от донор с остри и хронични инфекции (включително хепатит и HIV).
Преливане на кръв
Показанията за кръвопреливане и неговите компоненти са два вида: абсолютен и относителен. Всеки от тях ще бъде разглеждан отделно.
Абсолютни индикации за кръвопреливане и неговите компоненти - тези ситуации, при които процедурата е единственият начин за лечение на патология. Те включват следните ситуации:

Относителни индикации за кръвопреливане и неговите съставки - това са ситуации, в които можете да се справите без тази процедура, тъй като това е спомагателен метод на лечение. Те включват:
- Заболявания с гнойни образувания и възпаление. В такава ситуация се извършва кръвопреливане, за да се нормализира активността на човешката имунна система. Процедурата се провежда няколко дни подред. В същото време, с редки изключения, кръвните инфузии не надвишават 100 ml.
- Анемия.
- Гореща болест Ако такова заболяване възникне в шокова форма, тогава на пациента се предписва инфузия на кръв от 1 до 2 литра на ден. В случай, че през този период настъпи интоксикация на тялото, на пациента се предписват по 2 литра дневна плазмена инфузия. За тази цел се използва прясно замразена плазма. Ако изгарянето се появява в септичния етап, тогава на пациента се предписва от 100 до 250 мл на всеки 4 дни. Наред с това, лекарят може да предпише плазмена трансфузия.

Противопоказания за кръвопреливане
Вливането на кръв и нейните компоненти създава допълнително натоварване на сърдечно-съдовата система. В допълнение, тази процедура може да доведе до обостряне на заболявания в хронична форма. За да се предотврати тази ситуация, трябва да знаете противопоказанията за кръвопреливане. Те, както и свидетелството, са от два вида - абсолютни и относителни.
При абсолютни противопоказания, кръвопреливането е строго забранено. Те включват следните патологии:
- кардиопулмонална недостатъчност в остра форма, при която има белодробен оток,
- миокарден инфаркт.
С относителни противопоказания е позволено преливане на кръв и нейните компоненти, ако има голяма загуба на кръв или пациентът е в състояние на травматичен шок. Въпреки това, ако такива ситуации не се спазват, процедурата не може да бъде извършена.
Следните патологии са относителни противопоказания: 
- нарушение на мозъчната циркулация в тежка форма,
- някои сърдечни патологии,
- туберкулоза,
- някои патологии на черния дроб и бъбреците,
- ревматизъм,
- септичен ендокардит,
- свежа тромбоза и емболия.
Подготовка на пациента за процедурата
Процедурата за кръвопреливане изисква подготовка. Първо трябва да знаете Rh фактора на пациента. Освен това трябва да откриете кръвната му група. Това е необходимо, за да се избере подходящ донор. На същия етап се провежда изследване на целия организъм с цел откриване на патологии и противопоказания.
Когато остане за два дни преди процедурата, пациентът отново взема кръв, за да разбере дали има някакви алергични реакции.
Преди да започнете самата процедура, празният мехур и червата на пациента. За да направи това, той сложи клизма. Преди трансфузия трябва да се избягва храненето.
На този етап, изборът на състава на инфузията. Тя може да бъде самата кръв и нейните компоненти - левкоцити или тромбоцити. Всичко зависи от това каква е процедурата. Само лекар може да определи състава. Така, с анемия, левкопения и нарушено съсирване на кръвта, кръвните компоненти доказаха тяхната ефективност. Дори малко количество от този състав ще помогне за решаването на проблема.
Преливането на кръв и нейните компоненти помага да се отървете от сериозни патологии и понякога може да спаси живота на човека. Въпреки това, за да се премахнат всички опасни последствия, процедурата трябва да се извършва само от професионалист след задълбочен преглед на пациента.
Правила за кръвопреливане
Много хора не знаят какво е кръвопреливане и как се извършва тази процедура. Лечението на човек с този метод започва своята история далеч в древността. Медиците от Средновековието широко практикуват такава терапия, но не винаги успешно. Трансфузиологията на кръвта започва съвременната си история през 20 век благодарение на бързото развитие на медицината. Това беше улеснено от идентифицирането на човешкия Rh фактор.
Учените са разработили техники за плазмено консервиране, създали са кръвни заместители. Широко използваните компоненти на кръвта за трансфузия получиха своето признание в много отрасли на медицината. Една от областите на трансфузия е плазменото преливане, неговият принцип се основава на въвеждането на прясно замразена плазма в тялото на пациента. Лечението на кръвопреливане изисква отговорен подход. За да се избегнат опасни последствия, съществуват правила за кръвопреливане:
1. Преливането на кръв трябва да се извършва в асептична среда.
2. Преди процедурата, независимо от предварително известните данни, лекарят трябва лично да извърши следните проучвания:
- определяне на членството в групата чрез системата AB0,
- определяне на Rh фактор
- проверете дали донорът и получателят са съвместими.
3. Забранява се използването на материали, които не са тествани за СПИН, сифилис и серумен хепатит.
4. Масата на взетия материал не трябва да надвишава 500 ml. Лекарят трябва да го претегли. Може да се съхранява при температура 4-9 градуса за 21 дни.
5. Процедурата при новороденото се извършва, като се отчита индивидуалната доза.
Съвместимост на кръвни групи за трансфузия
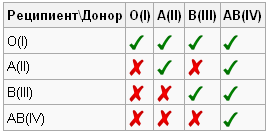
Основните правила за преливане включват стриктни кръвопреливания в групи. Съществуват специални схеми и таблици за комбиниране на донори и реципиенти. Системата Rh (Rh) кръв се разделя на положителна и отрицателна. Човек с Rh + може да получи Rh-, но не обратното, в противен случай ще доведе до залепване на червени кръвни клетки. Наличието на системата AB0 е илюстрирано в таблицата:
Въз основа на това е възможно да се определят основните модели на кръвопреливане. Лице, което има O (I) група е универсален донор. Наличието на група AB (IV) показва, че собственикът е универсален реципиент, той може да получи инфузия от материал от всяка група. Притежателите на А (II) могат да бъдат прехвърлени с О (I) и А (II), а хората с В (III) могат да бъдат О (I) и В (III).
Техника за кръвопреливане
Често срещан метод за лечение на различни заболявания е непрякото преливане на прясно замразена кръв, плазма, тромбоцитни и червени кръвни клетки. Много е важно процедурата да се извърши правилно, стриктно съгласно одобрените инструкции. Правете такова преливане, използвайки специални системи с филтър, те са за еднократна употреба. Всяка отговорност за здравето на пациента е отговорност на лекуващия лекар, а не на медицинския персонал. Алгоритъм за кръвопреливане:
- Подготовката на пациент за кръвопреливане включва вземане на анамнеза.Лекарят открива от пациента наличието на хронични заболявания и бременности (при жени). Взима необходимите анализи, определя групата AB0 и Rh фактор.
- Лекарят избира донорски материал. Макроскопичният метод го оценява за пригодност. Проверки на системи AB0 и Rh.
- Подготвителни мерки. Редица тестове за съвместимостта на донорния материал и инструменталните и биологичните методи на пациента.
- Провеждане на преливане. Чантата с материала преди преливане трябва да остане при стайна температура в продължение на 30 минути. Процедурата се извършва с асептичен капкомер за еднократна употреба със скорост 35-65 капки в минута. Когато извършвате трансфузия, пациентът трябва да бъде в пълно спокойствие.
- Лекарят попълва протокол за кръвопреливане и дава инструкции на медицинските сестри.
- Реципиентът се наблюдава през целия ден, особено близко до първите 3 часа.

Преливане на кръв от вена в седалището
Аутохемотрансфузионната терапия е съкратена като автохемотерапия, кръвопреливане от вена в седалището. Това е процедура за уелнес лечение. Основното условие е инжектирането на собствен венозен материал, който се извършва в мускула на слабините. Гъзото трябва да се затопли след всяка инжекция. Курсът е 10-12 дни, по време на който обемът на инжектирания кръвен материал се увеличава от 2 ml на 10 ml на инжекция. Автохемотерапията е добър метод за имунна и метаболитна корекция на Вашето тяло.
Директно кръвопреливане
Съвременната медицина използва директно кръвопреливане (веднага във вената от донора до реципиента) в редки случаи. Предимствата на такъв метод е, че изходният материал запазва всичките си присъщи свойства, а недостатъкът е сложен хардуер. Трансфузията по този метод може да предизвика развитие на емболия на вените и артериите. Показания за кръвопреливане: нарушения на системата за коагулация с неуспех на друг вид терапия.
Кръвопреливане - ефекти
Ефектите на кръвопреливанията могат да бъдат както положителни, така и отрицателни. Положителни: бързо възстановяване на организма след интоксикация, повишен хемоглобин, лек за много заболявания (анемия, отравяне). Негативни ефекти могат да възникнат в резултат на нарушения на техниките за кръвопреливане (емболичен шок). Трансфузията може да предизвика прояви на признаци на заболяване при пациента, които са характерни за донора.
Видео: станция за кръвопреливане
И днес ще ви разкажа за технологията на кръвопреливането. Схемата ще бъде приблизителна, вероятно някои неща могат да се променят за няколко години. Но едва ли в посока на опростяване.
- Имунитет, антигени, антитела и HIV инфекция - подробна информация за антигените и антителата.
- Етапите на диагностика на HIV инфекцията (СПИН) - как да се провери безопасността на дарената кръв.
За да се намали рискът от инфекция, сега почти няма кръв, която да се прелива само неговите компоненти , Наистина, човек се нуждае от еритроцитна (еритроцитна) маса, а други се нуждаят от прясно замразена плазма, третият се нуждае от албумин (основните кръвни протеини) и т.н. В цяла кръв има много клетъчни и серумни антигени, които могат да предизвикат тежки реакции по време на кръвопреливане. Ето защо сега преминали към компоненти и кръвни продукти. Преливането на червените кръвни клетки се извършва съгласно същите правила като преливането на цялата кръв, следователно, с термина кръв I ще продължи да означава точно еритроцитна маса .
Винаги ли е необходимо да преливате кръв?
Не. Например, линейка никога не прелива кръв. Защо? С загуба на кръв човек умира не от недостиг на червени кръвни клетки, но преди всичко поради запустението на кръвния поток , От научна гледна точка, поради големия спад на BCC (циркулиращ обем на кръвта). Цялата кръв се състои от 2 части: кръвоносната (около 60%) и отложен (40%, в далака, черния дроб, костния мозък, белите дробове и т.н.).При малка загуба на кръв (до 20% от цялата кръв) кръвта просто се преразпределя и кръвното налягане не намалява. Донорите на кръв даряват около 400-500 мл кръв, което е около 10% от цялата кръв и е безвредно.
нормално, мъж 130-170 g / l хемоглобин жена - 120-160 г / л. При пациенти с анемия нивото на хемоглобина спада 60-70 g / l но те са се адаптирали и живеят, въпреки че страдат от недостиг на въздух и не могат да работят. Първа помощ за загуба на кръв - Запълване на загубата на кръв чрез интравенозна течност , За да направите това, линейката се влива (понякога в няколко вени по едно и също време) различни разтвори (физиологичен разтвор, полиглюцин, реополиглюцин) и едва след това в болницата, ако е необходимо, се прелива еритроцитна маса. Ако пациентът има хемоглобин винаги е бил 160 g / l, и сега е спаднал рязко до 80-90 g / l, тогава той ще получи еритроцитна маса, защото неадаптираното тяло трудно се адаптира бързо ниски нива на хемоглобина.
Какво се случва при несъвместими кръвопреливания
Когато несъвместими кръвопреливания, червените кръвни клетки се прилепят заедно. Ето няколко снимки:
Прилепване (аглутинация) на еритроцити .
Прилепване на еритроцити се наблюдава по време на реакцията на антиген А и анти-А антитела.
Това е дефиницията на кръвна група за моноклонални антитела (анти-А, анти-В).
Схематично картографиране на хемаглутинация .
Хоризонтално - червени кръвни клетки кръвни групи (IV, I, III, II).
Вертикално - серуми кръвни групи: II, III, I, IV.
На кръстовището - резултатите (свързване или не).
Видове кръвопреливания
Има няколко метода за кръвопреливане:
Използвайте няколко начина на приложение:
- във вените - най-често срещаният начин
- в аортата,
- в артерията
- в костния мозък.
Най-често се практикува косвен метод. Днес, цяла кръв се използва изключително рядко, главно нейните компоненти: прясно замразена плазма, суспензия на еритроцити, еритроцитна и левкоцитна маса и концентрат на тромбоцити. В този случай за въвеждането на биоматериал се използва система за кръвопреливане за еднократна употреба, към която е свързан контейнер или флакон с трансфузионна среда.
Рядко се използва директно преливане - директно от донора на пациента. Този тип кръвопреливане има редица показания, сред които:
- продължително кървене при хемофилия, които не се лекуват,
- липса на ефект от индиректно преливане при шок от 3-та степен с загуба на кръв от 30-50% от кръвта,
- нарушения в хемостатичната система.
Тази процедура се извършва с помощта на апарата и спринцовка. Донорът се изследва в станцията за трансфузия. Непосредствено преди процедурата се определя групата и Rh на двамата участници. Извършват се тестове за индивидуална съвместимост и биоанализи. По време на директно преливане се използват до 40 спринцовки (20 ml). Хемотрансфузията се осъществява по тази схема: медицинска сестра взема кръв от вена от донор и предава спринцовката на лекар. Докато той влиза в материала на пациента, сестрата взема следващата партида и така нататък. За да се предотврати коагулацията, към първите три спринцовки се добавя натриев цитрат.
Обменни трансфузии се използват в случаи на отравяне, остра бъбречна недостатъчност. В този случай кръвта се отстранява частично или напълно от леглото на пациента и същевременно се възстановява същия обем.
При автохемотрансфузии, пациентът се прехвърля от собствения си материал, който се взема по време на операцията непосредствено преди процедурата или предварително. Предимствата на този метод са липсата на усложнения по време на кръвопреливане. Основните индикации за автотрансфузия са невъзможността да се избере донор, рядка група, рискът от тежки усложнения. Има и противопоказания - последните етапи на злокачествени заболявания, тежки бъбречни и чернодробни заболявания, възпалителни процеси.
Къде получавате материала?
Подготовка, разделяне в компоненти, съхранение и подготовка на препаратите се извършват в специални отдели и в станции за кръвопреливане.Има няколко източника на кръв, включително:
- Донор. Това е най-важният източник на биоматериал. Те могат да бъдат всеки здрав човек на доброволна основа. Донорите са обект на задължително тестване, което се проверява за хепатит, сифилис, ХИВ.
- Дублираща се кръв. Най-често се получава от плацентата, а именно събрана от майките веднага след раждането и лигирането на пъпната връв. Събира се в отделни съдове, в които има консервант. От него се приготвят препарати: тромбин, протеин, фибриноген и др. Една плацента може да даде около 200 мл.
- Трупа кръв. Вземете от здрави хора, които са умрели внезапно при инцидент. Причината за смъртта може да бъде токов удар, затворени наранявания, кръвоизливи в мозъка, инфаркти и др. Кръв се взема не по-късно от шест часа след смъртта. Кръвта, която тече самостоятелно, се събира в контейнер, придържайки се към всички правила на асептиката и използвана за приготвяне на препарати. По този начин можете да получите до 4 литра. На станциите, където преминава детайла, се проверява за група, Rh и наличието на инфекции.
- Получателят. Това е много важен източник. Пациентът в навечерието на операцията взема кръв, запазва го и го прелива. Допуска се използването на кръв, която се излива в коремната или плевралната кухина по време на заболяване или нараняване. В този случай е възможно да не се проверява неговата съвместимост, рядко се появяват различни реакции и усложнения, по-малко опасно е да се препълни.
Консервирана кръв
За закупуване използвайте специални разтвори, които включват самия консервант (например, захароза, декстроза и др.), Стабилизатор (обикновено натриев цитрат), който предотвратява и свързва калциевите йони, антибиотици. Консервиращият разтвор е в кръвта в съотношение от 1 до 4. В зависимост от вида консервант, преформата може да се съхранява до 36 дни. За различни показания използвайте материал с различен срок на годност. Например, при остра загуба на кръв се използва среда с кратък срок на годност (3-5 дни).

Трансфузионните среди са в запечатани контейнери.
Същността на метода
Тъй като кръвопреливането е по същество трансплантация на някой друг биоматериал, и е почти невъзможно да се избере напълно идентична кръв, която напълно съвпада с всички антигенни системи, в момента цяла кръв се използва изключително рядко.
За да се предотвратят усложнения и отхвърляне, донорската кръв често се разделя на компоненти (плазма и еритроцитна маса). Полученият от донора биоматериал се изпраща предварително в карантинно помещение, където се подлага на обработка при ниски температури.

Кръвта може да се съхранява в хладилник до 20 дни, през този период полезните свойства не се губят, Но е важно да се помни, че червените кръвни клетки не издържат на замръзване, защото това води до нарушаване на целостта на тяхната мембрана.
Основните задачи на кръвта, която е влязла в тялото на пациента, са:
- хемостатична функция
- замяна,
- dizintoksikatsionnaya,
- питателна,
- стимулиращ.
Преливането на кръв трябва да се извършва много внимателно, стриктно следвайки техниката на кръвопреливане, и само след провеждане на анализ на съвместимостта. Всяко решение на обрив може да доведе до сериозни усложнения, включително смърт на пациента.
Процедурата се възлага доста често. Абсолютните индикации за преливане включват:

- Загуба на големи количества кръв, което може да доведе до анемия и смърт. Ако пациентът е загубил повече от 30% от тази течност, нивото на хемоглобина намалява и понижава кръвното налягане, трябва да възстановите загубения биоматериал възможно най-бързо.
- Хирургия, придружена от загуба на меки тъкани.
- Непрекъснато кръвоизлив.
- Тежка анемия.
- Шокът на пациента, причинен от нараняване.
Относителни индикации за процедурата - ситуации, при които трансфузията е спомагателен метод:
- Хемолитични нарушения.
- Наличието на заболявания, включващи гнойни неоплазми и вътрешно възпаление.
- Интоксикация на организма с химикали.
- Изгорете меката тъкан (особено тежка).
- Предоперационен период.
- Нарушаване на вътрешните органи.
- DIC синдром. Това изисква плазмени трансфузии.
- Продължително лечение с непреки антикоагуланти.
- Липсата на определени компоненти в собствената им кръв.
С относителни показания в 50% от случаите, не е предписано преливане на кръв, а въвеждането на някои от неговите компоненти в зависимост от формата на патологията.
Видове преливане на кръв
Лекарите класифицират трансфузиите по два критерия: метод на прилагане и начин на приложение.
Тези видове кръвопреливания се различават:

- Индиректен. Въведение в пациента на определени компоненти на донорска кръв: плазма, еритроцити или левкоцитна маса.
- Direct. Биоматериалът идва директно от донора на получателя. Процедурата се извършва с помощта на спринцовка и се използва специален апарат.
- Exchange. Най-често се предписва за бъбречна недостатъчност, шок за кръвопреливане. Определено количество биоматериал се изтегля от пациента и се заменя от донор в същия обем.
- Autohemotransfusion. Преливане на собствената кръв на пациента, оградата на която е извършена няколко часа преди операцията.
Съгласно начините на приложение се разграничават следните методи за трансфузия:
- до вена (най-често срещаната техника),
- в аортата,
- в костния мозък,
- в артерията.
Провеждане на тестове
Преди инфузията на донорска кръв или биоматериал, взети от контейнера, лекарят е длъжен да проведе контролни тестове. Спазването на това правило е задължително.

- Тест за Rh фактор. Ако след смесване на донора и биоматериала на реципиента се появи реакция на аглутинация, трансфузията не може да се извърши.
- Тест за индивидуална съвместимост. Венозната кръв на пациента се смесва с натриев цитрат, след известно време се добавя биоматериалът на донора. В случай на аглутинация, процедурата не може да се извърши.
- Биологична проба. В началото на трансфузията въвеждането на флуид е фракционно. Ако пациентът не изпитва дискомфорт и дискомфорт, процедурата може да продължи. Ако усетите болка в лумбалната област и студени тръпки, трябва незабавно да спрете събитието.
Трансфузия при възрастни
Алгоритъмът на действията по време на процедурата е винаги един и същ. След потвърждаване на съвместимостта, можете да преминете към самия процес.

Преди операцията е необходимо да се отстрани контейнерът с донорния биоматериал и да се съхранява при стайна температура в продължение на 40 минути (ако има някои индикации, контейнерът трябва да се загрее до 37 градуса).
За въвеждането на биоматериал винаги се използва система за еднократна трансфузия, оборудвана със специален филтър. Скоростта на въвеждане на донорен биоматериал е 40-60 капки в секунда.
По време на процеса лекарят трябва да следи състоянието на пациента и незабавно да прекрати процедурата в случай на дискомфорт или влошаване. Кръвта от контейнера не може да бъде напълно прелята, малко количество от биоматериала трябва да остане в клиниката и да се съхранява в продължение на 2 дни (така че, ако е необходимо, да се проведат необходимите тестове).
Трансфузия при деца
Как кръв преливат бебето? Процедурата по трансфузия се извършва по същия начин. Операцията се извършва само ако има преки доказателства, тъй като организмът на децата е по-уязвим и може да започне да отхвърля извънземния биоматериал.
Отличителна черта е, че когато кръвта е прелята на деца, биоматериалът на роднините не се използва, тъй като в тези случаи вероятността от инфекция се увеличава.
Възможни усложнения
При преливане на кръв се срещат различни негативни последици.В повечето случаи те са причинени от несъвместимост на кръвните съставки и грешки на медицинския персонал (неадекватно съхранение, нарушаване на правилата по време на операцията).
Най-честите усложнения са:
- треска и тръпки,
- цианоза,
- дихателна недостатъчност и задушаване,
- рязък скок на кръвното налягане
- тахикардия и аритмия,
- белодробен инфаркт
- поява на остра бъбречна недостатъчност.
За да се предотвратят такива усложнения, по време на трансфузията пациентът трябва да бъде наблюдаван от лекаря, който записва всички промени в състоянието му. Желателно е самата процедура да се извърши от квалифициран медицински специалист с голям опит.
Преди извършването на трансфузията е необходимо не само да се проведат множество тестове за съвместимост и да се определят показанията, но и да се претеглят всички предимства и недостатъци на процедурата. Важно е да се разбере, че кръвопреливането може не само да възстанови здравето на пациента, но и да влоши ситуацията до смърт.
История на кръвопреливане
Преливане на кръв (кръвопреливане) е медицинска технология, състояща се в администриране на кръв във вената на човека или отделните му компоненти, взети от донора или от пациента, както и кръв, която е проникнала в телесната кухина в резултат на нараняване или операция.
В древни времена хората забелязват, че когато се изгуби голямо количество кръв, човек умира. Това създава идеята за кръв като носител на живота. В такива ситуации на пациента се дава да пие прясна кръв на животно или човек. Първите опити за кръвопреливане от животни на хора започнаха да се практикуват през 17-ти век, но всички те завършиха с влошаване и смърт. През 1848 г. в Руската империя е публикуван Трактат за кръвопреливане. Въпреки това, навсякъде навсякъде преливанията на кръв започнаха да се практикуват едва през първата половина на 20-ти век, когато учените открили, че кръвта на хората се различава по групи. Установени са правилата за тяхната съвместимост, разработени са вещества, които инхибират хемокоагулацията (съсирване на кръвта) и позволяват да се съхранява дълго време. През 1926 г. в Москва, под ръководството на Александър Богданов, е открит първият в света институт за кръвопреливане (днес Центърът за изследване на хематологията в Росздрав).
През 1932 г. Антонин Филатов и Николай Карташевски за първи път доказаха възможността за преливане не само на цяла кръв, но и на неговите компоненти, в частност плазмата, разработени са методи за плазмено консервиране чрез сушене чрез замразяване. По-късно те създадоха и първите кръвни заместители.
Дълго време донорската кръв се смяташе за универсално и безопасно средство за трансфузионна терапия. В резултат на това беше определена гледната точка, че преливането на кръв е проста процедура и има широк спектър от приложения. Широко разпространеното кръвопреливане обаче доведе до появата на голям брой патологии, причините за които бяха изяснени с развитието на имунологията.
Повечето от основните религиозни вероизповедания не говорят против кръвопреливанията, но религиозната организация Свидетелите на Йехова категорично отрича допустимостта на тази процедура, тъй като привържениците на тази организация смятат кръвта за съд на душата, която не може да бъде прехвърлена на друго лице.
Днес, кръвопреливането се счита за изключително важна процедура за трансплантация на тъканта на организма с всички следващи проблеми - вероятността от отхвърляне на клетки и компоненти на кръвната плазма и развитието на специфични патологии, включително реакцията на тъканна несъвместимост. Основните причини за усложнения, произтичащи от преливане на кръв, са функционално дефицитни кръвни съставки, както и имуноглобулини и имуногени. При вливане на собствена кръв на човек такива усложнения не се появяват.
С цел да се намали рискът от такива усложнения, както и вероятността от заразяване с вирусни и други заболявания, в съвременната медицина се смята, че няма нужда от инфузия на цяла кръв.Вместо това, реципиентът се трансфузира специфично липсващи кръвни съставки, в зависимост от заболяването. Приет е и принципът, че получателят трябва да получава кръв от минималния брой донори (в идеалния случай от един). Съвременните медицински сепаратори позволяват от кръвта на един донор да се получат различни фракции, които позволяват да се провежда високо целенасочено лечение.
Видове кръвопреливания
В клиничната практика най-често се изисква инфузия на суспензия на еритроцити, прясно замразена плазма, левкоцитен концентрат или брой на тромбоцитите. Трансфузия на еритроцитна суспензия е необходима за анемия. Може да се използва в комбинация с плазмени заместители и препарати. С вливането на червени кръвни клетки усложнения са изключително редки.
Плазмената трансфузия е необходима в случай на критично намаляване на кръвния обем в случай на тежка загуба на кръв (особено по време на раждане), сериозни изгаряния, сепсис, хемофилия и др. Ефектът от коригиране на кръвния обем след плазмената инфузия обаче е кратък. Албуминът и плазмените заместители са по-ефективни в този случай.
Инфузията на тромбоцитите е необходима за загуба на кръв поради тромбоцитопения. Левкоцитната маса се нуждае от проблеми със синтеза на собствените си левкоцити. По правило кръвта или нейните фракции се въвеждат на пациента през вена. В някои случаи може да се наложи въвеждане на кръв през артерия, аорта или кост.
Методът на вливане на цяла кръв без замръзване се нарича пряк. Тъй като това не осигурява филтрация на кръвта, вероятността от образуване на малки кръвни съсиреци в системата за кръвопреливане се повишава в кръвния поток на пациента. Това може да предизвика остри запушвания на малки клони на белодробна артерия с кръвни съсиреци. Обменната хемотрансфузия е частично или пълно отстраняване на кръвта от кръвта на пациента, като същевременно се замества с подходящ кръвен обем на донора - практикува се за отстраняване на токсични вещества (с интоксикация, включително ендогенна), посттрансфузионен шок, остра токсикоза, остра бъбречна дисфункция). Терапевтичният плазмафереза е един от най-често използваните методи за кръвопреливане. В същото време, едновременно с отстраняването на плазмата, масата на еритроцитите, прясно замразената плазма и необходимите плазмени заместители се прехвърлят в подходящ обем. С помощта на плазмафереза се отделят токсините от тялото, въвеждат се липсващите кръвни съставки и се почистват черният дроб, бъбреците и далака.
Преливане на кръв
Днес течности за смяна на кръвта се използват по-често, отколкото дарената кръв и нейните компоненти. Рискът от заразяване с вируса на имунодефицит, трепонема, вирусен хепатит и други микроорганизми, предавани чрез преливане на цяла кръв или негови компоненти, както и заплахата от усложнения, които често се развиват след кръвопреливане, правят кръвопреливането доста опасна процедура. В допълнение, икономически, използването на кръвни заместители или заместители на плазмата в повечето ситуации е по-изгодно от преливането на кръв на донорите и нейните производни.
Съвременните решения за смяна на кръвта изпълняват следните задачи :
- запълване на недостига на кръв,
- регулиране на кръвното налягане, намалено поради загуба на кръв или шок,
- почистване на тялото от отрови по време на интоксикация,
- хранене на организма с азотни, мастни и захаридни микроелементи,
- хранене на клетките на тялото с кислород.
Функционалните свойства на кръвнозаместващите течности са разделени на 6 вида. :
- хемодинамична (анти-шокова) - за корекция на нарушена циркулация на кръвта през съдовете и капилярите,
- детоксикация - за почистване на организма по време на интоксикация, изгаряния, йонизиращи лезии,
- кръвни заместители, които подхранват тялото с важни микроелементи,
- коректори на водно-електролитен и киселинно-алкален баланс,
- хемокоректори - транспортиране на газ,
- сложни кръвни разтвори с широк спектър на действие.
Кръвните заместители и плазмените заместители трябва да имат някои задължителни характеристики. :
- вискозитетът и осмоларността на кръвните заместители трябва да бъдат идентични с тези на кръвта,
- те трябва изцяло да напуснат тялото, без да оказват неблагоприятно въздействие върху органите и тъканите,
- заместващите кръвта разтвори не трябва да провокират производството на имуноглобулини и да предизвикват алергични реакции по време на вторични инфузии,
- кръвните заместители трябва да са нетоксични и да имат срок на съхранение най-малко 24 месеца.
За ползите от даряването
Според статистиката на Световната здравна организация всеки трети жител на планетата се нуждае поне веднъж в живота си от кръвопреливане. Дори човек с добро здраве и безопасна сфера на дейност не е имунизиран от нараняване или заболяване, при което ще има нужда от кръв от донори.
Хемотрансфузия на цяла кръв или нейни компоненти се извършва на лица в критично здраве. По правило се предписва, когато тялото не може самостоятелно да запълни загубения кръвен обем в резултат на кървене от наранявания, хирургични интервенции, трудни раждания, тежки изгаряния. Лица, страдащи от левкемия или злокачествени тумори, редовно се нуждаят от кръвопреливане.
Донорската кръв винаги е търсена, но, уви, с течение на времето броят на донорите в Руската федерация непрекъснато намалява и кръвта винаги е в недостиг. В много болници наличната кръв възлиза само на 30-50% от необходимото количество. В такива ситуации лекарите трябва да вземат ужасно решение - кои от пациентите да живеят днес и кой не. На първо място, изложени на риск са тези, които през целия си живот се нуждаят от донорна кръв - тези, които страдат от хемофилия.
Хемофилията е наследствено заболяване, характеризиращо се с несъвместимост на кръвта. Това заболяване засяга само мъжете, докато жените действат като носители. При най-малката рана настъпват болезнени хематоми, кръвоизливи се развиват в бъбреците, в храносмилателния тракт и в ставите. Без подходяща грижа и адекватна терапия, на възраст от 7-8 години, момчето, като правило, страда от куцота. Обикновено възрастните с хемофилия са с увреждания. Много от тях не могат да ходят без патерици или инвалидна количка. Нещата, които здравите хора не придават значение, като изваждане на зъб или малък разрез, са изключително опасни за пациенти с хемофилия. Всички хора, страдащи от това заболяване, се нуждаят от редовно кръвопреливане. Те обикновено се преливат с препарати, направени от плазма. Навременното преливане може да спаси ставите или да предотврати други сериозни заболявания. Тези хора дължат живота си на многото донори, които споделят кръвта им с тях. Обикновено те не познават донорите си, но винаги са им благодарни.
Ако детето има левкемия или апластична анемия, той се нуждае не само от пари за лекарства, но и от кръв. Каквито и лекарства да приемат, детето ще умре, ако не се пренесе във времето. Преливането на кръв е една от необходимите процедури за кръвни заболявания, без които пациентът умира в рамките на 50-100 дни. При апластична анемия хематопоетичният орган е костният мозък, който спира производството на всички компоненти на кръвта. Това са червени кръвни клетки, които снабдяват клетките на организма с кислород и хранителни вещества, тромбоцити, които спират кървенето, и бели кръвни клетки, които предпазват тялото от микроорганизми - бактерии, вируси и гъби.При остър недостиг на тези компоненти, човек умира от кръвоизливи и инфекции, които не представляват заплаха за здравите хора. Лечението на това заболяване се състои в мерките, които принуждават костния мозък да възобнови производството на кръвни съставки. Но докато болестта бъде излекувана, детето се нуждае от постоянни кръвопреливания. При левкемия, в периода на остра прогресия на заболяването, костният мозък произвежда само дефектни кръвни съставки. След 15-25 дни химиотерапия, костният мозък също не може да синтезира кръвни клетки, а пациентът се нуждае от редовни трансфузии. Някои хора се нуждаят от това всеки 5-7 дни, някои всеки ден.
Обезщетения, предоставени от донора
Не можете да спасявате живота на хората, водени от финансова печалба. Кръвта е необходима, за да спаси живота на сериозно болни пациенти, а сред тях има много деца. Ужасно е да си представим какво може да се случи, ако кръвта от заразен човек или наркоман е прелята. В Руската федерация кръвта не се счита за стока. Парите, дадени на донорите на трансфузионни станции, се считат за компенсация за обяд. В зависимост от количеството изтеглена кръв, донорите получават от 190 до 450 рубли.
Донорът, от когото е изтеглена кръв в общ обем, равен на две или повече максимални дози, има право на определени обезщетения. :
- за шест месеца, студенти от учебни заведения - увеличение на стипендията от 25%,
- за 1 година - обезщетение за каквито и да е болести в размер на пълните доходи, независимо от продължителността на трудовия стаж,
- в рамките на 1 година - безплатно лечение в обществени клиники и болници,
- в рамките на 1 година - предоставяне на преференциални ваучери на санаториуми и курорти.
В деня на събирането на кръвта, както и в деня на медицинския преглед, донорът има право на платен почивен ден.
Елена, 24 години, Москва
Дълго време страдах от акне - след това се изсипваха малки акне, а след това тежки циреи, които не се спускаха няколко месеца.
Периодично се консултира с дерматолог, но тя не предлага нищо друго освен борна киселина и цинков мехлем. И от тях нямаше смисъл.
След като стигнах до друг дерматолог, тя веднага попита дали съм направил кръвопреливане. Разбира се, бях изненадан. Тя написа препратка и увери, че тя ще помогне.
Затова започнах да преливам кръв от вена към седалището. Курсът се състои от 10 процедури. Кръвта се взема от вена, след което веднага се инжектира в седалището. Всеки път обемът на кръвта се променя - първо се увеличава, след което намалява.
Като цяло тази процедура е напълно неефективна, резултатът е нула. Накрая се обърнах към диспансера на Кожвен, където ме спасиха от акне - предписваха Дифтеринов мехлем и тинктура от специална рецепта, която правеха в аптека. Само за 40-50 дни змиорките напълно са изчезнали.
Вярно е, че по-късно те се върнаха отново - след раждането цялото лице беше покрито с циреи. Отидох при същия дерматолог - тя отново ми назначи преливане от вена към седалището. Реших да отида - може би сега ще има резултат. В крайна сметка съжалявам - също не знаем как да правим инжекции правилно! Всички вени и задни части - в хематоми, страшно да се гледа. И ефектът не изчака отново. Като цяло, стигнах до заключението, че такава терапия не помага при акне, въпреки че мнозина твърдят, че само тя е ефективна. В резултат на това тя се отърва от акне - използвайки ексфолианти и лосион.
Няма да ви съветвам за такова преливане, но не ми донесе никаква полза. Въпреки че познавам няколко души, които се отърваха от още по-ужасни циреи, само заради преливането. Накратко, случаят е индивидуален.
Ирина, 38 години, Ярославъл
Преди 15 години съпругът ми имаше кипене на лицето му и започна да се гние. Опитах различни мехлеми и лекарства - няма резултати. Дерматолог посъветва процедурата за кръвопреливане от вена в седалището. Сестра ми е медицинска сестра, затова решихме да извършим този бизнес у дома.Започнете с 1 ml, след ден - 2 ml, и така до 10, след това обратно към един. Процедурата се извършва на всеки 2 дни - само 19 пъти. Не се опитвах да се справя, но съпругът ми каза, че е доста болезнено. Макар да е психологически, той не обича въобще инжекциите, много по-малко трансфузии. На 5-та процедура новите цирели престанаха да скачат. А онези, които вече бяха, започнаха бързо да изчезват. До края на курса всички рани се излекуваха. В същото време имунитетът на нейния съпруг беше засилен.
По-младата ми сестра също се отърва от акне по този начин - това помогна.
Кръвни съставки
Днес, цяла кръв практически не се използва поради възможни реакции и усложнения, които са свързани с многото антигенни фактори, които са в него. Компонентните трансфузии осигуряват по-голям терапевтичен ефект, тъй като те действат целенасочено. Масата на еритроцитите се прелива с кървене, с анемия. Тромбоцити - с тромбоцитопения. Левкоцити - с имунен дефицит, левкопения. Плазма, протеин, албумин - с нарушена хемостаза, хиподиспротеинемия. Важно предимство на компонентното преливане е по-ефективно лечение при по-ниски разходи. Когато кръвопреливанията използват следните кръвни съставки:
- еритроцитна суспензия - консервиращ разтвор с еритроцитна маса (1: 1),
- масата на еритроцитите - 65% от плазмата се отстранява чрез центрофугиране или утаяване на цяла кръв,
- замразени еритроцити, получени чрез центрофугиране и пране на кръв с разтвори, за да се отстранят от него плазмени протеини, левкоцити, тромбоцити,
- левкоцитна маса, получена чрез центрофугиране и утаяване (е среда, състояща се от бели клетки с висока концентрация с примес на тромбоцити, еритроцити и плазма),
- тромбоцитна маса, получена чрез леко центрофугиране от консервирана кръв, съхранявана за не повече от един ден, използва се прясно приготвена маса,
- течна плазма - съдържа биоактивни компоненти и протеини, получени чрез центрофугиране и утаяване, използвани в рамките на 2-3 часа след приготвянето,
- суха плазма - получена чрез вакуум от замразени,
- албумин - получен чрез разделяне на плазмата на фракции, отделени в разтвори с различни концентрации (5%, 10%, 20%),
- протеин - се състои от 75% албумин и 25% алфа и бета глобулини.
Преди процедурата не забравяйте да проведете тестове за съвместимостта на кръвта на донора и реципиента
Как да похарчите?
Когато лекар преливане на кръв трябва да се придържат към специфичен алгоритъм, който се състои от следните точки:
- Определяне на показанията, идентифициране на противопоказания. В допълнение, лекарят установява от реципиента, дали знае в коя група има и резус-фактора, дали в миналото е имало преливане на кръв и дали са възникнали усложнения. Жените получават информация за съществуващи бременности и техните усложнения (например резус-конфликт).
- Определение на групата и Rh пациента.
- Изберете каква кръв е подходяща за групата и резус и определете нейната пригодност, за която направете макроскопска оценка. Извършва се в следните точки: коректност, плътност на опаковката, срок на годност, външно съответствие. Кръвта трябва да има три слоя: горна жълта (плазма), средно сива (левкоцити), долна червена (еритроцити). В плазма не може да има люспи, съсиреци, филми, трябва да е само прозрачно и не червено.
- Проверете кръвната система на донора AB0 от бутилката.
- Пробите се извършват непременно по време на кръвопреливане за индивидуална съвместимост в групи при температури от 15 ° С до 25 ° С. Как и защо? За да направите това, на бялата повърхност се поставят голяма капка от серума на пациента и кръв на малък донор и се смесват. Оценката се извършва за пет минути. Ако прилепването на еритроцитите не настъпи, това означава, че то е съвместимо, ако се появи аглутинация, това означава, че е невъзможно да се прелива.
- Изпитвания за съвместимост с Rh. Тази процедура може да се извърши по различни начини.На практика най-често се прави проба с 33% полиглюцин. Центрофугирането се извършва в продължение на пет минути в специална епруветка, без нагряване. На дъното на епруветката се изпускат две капки от серума на пациента и капка кръв донор и разтвор на полиглюцин. Наклонете тръбата и завъртете около оста така, че сместа да се разпредели по стените в равен слой. Въртенето продължава пет минути, след това се добавят 3 ml физиологичен разтвор и се смесват, без да се разклаща, но накланянето на контейнера в хоризонтално положение. Ако настъпи аглутинация, тогава трансфузията не е възможна.
- Провеждане на биологични проби. За тази цел 10-15 ml донорска кръв се прилага на капки към реципиента и състоянието му се следи в продължение на три минути. Така и три пъти. Ако пациентът се чувства добре след такъв тест, започнете да преливате. Появата на симптоми в реципиента, като задух, тахикардия, зачервяване, треска, втрисане, болка в корема и долната част на гърба, показва, че кръвта е несъвместима. В допълнение към класическия биоанализ, има тест за хемолиза или тест на Baxter. В този случай в пациента се инжектира 30-45 ml донорска кръв, след няколко минути се произвежда пациент, който след това се центрофугира и се оценява цвета му. Нормалният цвят показва съвместимост, червено или розово - невъзможността за преливане.
- Трансфузията се извършва чрез капков метод. Преди процедурата, бутилката с донорска кръв трябва да се съхранява при стайна температура в продължение на 40 минути, в някои случаи се затопля до 37 ° С. Използва се система за еднократна трансфузия, оборудвана с филтър. Трансфузията се извършва при скорост 40-60 капки / мин. Пациентите се наблюдават постоянно. В контейнера се оставят 15 ml среда и се съхранява в хладилник за два дни. Това се прави в случай, че се изисква анализ във връзка с възникналите усложнения.
- Попълване на история на случая. От лекаря се изисква да запише групата, резусът на пациента и донора, данните от всеки флакон: неговия номер, датата на приготвяне, името на донора и неговата група и резус-фактора. Резултатът от биоанализата със сигурност е вписан и е отбелязано наличието на усложнения. Накрая посочете името на лекаря и датата на преливане, поставете подпис.
- Наблюдение на реципиента след трансфузия. След трансфузията пациентът трябва да спазва почивка за легло в продължение на два часа и да бъде под наблюдението на медицински персонал за 24 часа. Особено внимание се обръща на неговото благосъстояние през първите три часа след процедурата. Измеряват се температурата, налягането и пулса, оценяват се оплаквания и се променят състоянието на здравето, оценяват се уринирането и цвета на урината. В деня след процедурата се прави общ анализ на кръвта и урината.
заключение
Хемотрансфузията е много важна процедура. За да се избегнат усложнения, е необходима внимателна подготовка. Има известни рискове, въпреки научно-техническите постижения. Лекарят трябва стриктно да се придържа към правилата и схемите за преливане и да следи отблизо състоянието на реципиента.
тежка хирургична намеса с голямо увреждане на тъканите и кървене.
""