
Ракът на маточната шийка е една от най-често срещаните злокачествени новообразувания при жените, причинявайки повече от половин милион нови случая на болестта всяка година по света. В Русия, такива случаи, според статистиката, около 14-16 на 100 000 население. За съжаление, често туморът се открива в по-късните етапи, когато шансовете за възстановяване са малки. Докато в арсенала на съвременната медицина има всички средства не само да се диагностицира рак на матката във времето, но и да се справи с болестта.
Какво е рак на маточната шийка? Korolenkova LI: Рак на матката е заболяване на женския генитален тракт, което се характеризира с появата на злокачествен тумор на шийката на матката (частта, която лежи между вагината и тялото на матката). Рак на матката, за съжаление, доста често срещан рак сред младите жени на възраст от 15 до 39 години. Трябва да се отбележи, че образуването на рак на маточната шийка е дълъг процес, който напредва с времето. Това ви позволява да диагностицирате заболяването в ранните му стадии, преди инвазивния рак на матката, при който променените клетки растат дълбоко в цервикалната тъкан и дори в съседните органи. По правило това се предхожда в рамките на 8-10 години от развитието на предракови състояния - цервикални интраепителни неоплазии (CIN), които не засягат благосъстоянието и съдбата на жената. Ако си представим градациите на туморно образуване, тогава първо се появяват предракови бели дробове и умерени интраепителни лезии (CIN I и II), а сега третата степен (CIN III) е нулевата форма на рака на маточната шийка. Ако не се лекува, процесът в продължение на няколко години се издига през гънките на цервикалния канал и дълбоко в шийката на матката, улавяйки все повече и повече нови области. Увеличавайки се по размер, туморът може да поникне отвъд матката в съседните органи (пикочен мехур, ректум), както и метастазира през лимфата и кръвта („скрининг” на рак в лимфните възли и други органи). Лечението в тези случаи е много по-трудно и неефективно.
И каква е основната причина за рак на маточната шийка? Korolenkova LI: Днес е известно, че инфекцията на човешкия папиломен вирус (HPV) с висок онкогенен риск допринася за развитието на рак на матката. По правило това са 16 или 18 вида, които са най-често срещани. На тяхната "съвест" повече от 70% от всички случаи на рак на маточната шийка. Но това не означава, че ако се открие инфекция, жената определено ще се разболее. Ракът на шийката на матката може да се развие само в единици на фона на персистираща вирусна инфекция, т.е. ако вирусът е преоценен повече от 2-3 години след първоначалното откриване. Повечето случаи на HPV инфекция (около 90%) завършват със самолечение поради защитните функции на организма. С персистентност само 10% развиват CIN в различна степен, от които повечето от леките наранявания спонтанно регресират. Папиломавирусната инфекция, често причиняваща рак на матката при жените, се предава по полов път в процеса на директен контакт на лигавичните гениталии. В кръвта на този вирус не се случва. В мъжкото тяло вирусът не може да причини никаква болест и дори кондилома, но остава с години и заразява здрави жени.
За да разсее съмненията и да се увери в собственото си здраве за рака на матката, по-мъдро е жената да премине така наречения тест на ден. Тестът Digen (Daigen) е количествен анализ за 13 вида високорискови HPV. Въпреки наличието на следи от вируса в шийката на матката, тя е положителна само при клинично значими концентрации на вируса.Използвайки теста, можете, на първо място, да изключите пациенти, които са имали инфекция самостоятелно, без да причиняват тежка неоплазия (те имат отрицателен тест), и второ, оценяват ефективността на лечението чрез промяна на вирусния товар (количеството вирус в тъканите на маточната шийка). При жени с преинвазивен и микроинвазивен рак на маточната шийка, тестът daygen е винаги положителен и има значителен вирусен товар. Ако операцията за отстраняване на рака на матката е успешна, тестът ще бъде отрицателен.
Какви са основните симптоми на рак на матката? Короленкова Л. И .: Хитростта на болестта е, че ракът на шийката на матката е асимптоматичен и за дълго време практически не се проявява, не се открива при гледане в огледала или прилича на обикновена „псевдоерозия“. Предраковият период може да продължи до 10 години, преди процесът да премине в инвазивен (раков) етап. В началния етап заболяването може да бъде открито само чрез анормални резултати от мазката, положителен тест за HPV (човешки папиломен вирус) или колпоскопия. Въпреки това, човек трябва да бъде предпазлив, ако се появи кървава секреция или левкорея с малка смес от кръв от влагалището по време на сексуален контакт. Растящият тумор може да стисне нервния сплит на таза и да причини болка в сакрума, долната част на гърба и долната част на корема, както и в гърба и краката. По-нататъшното нарастване на тумора е съпроводено с неговото разпадане с появата на обилна течност по-бяла с неприятна миризма.
Оказва се, че в ранните етапи е възможно да се открие рак на матката само случайно? Короленкова Л. И .: В много страни има организиран държавен скрининг, който позволява откриването на заболяването на CIN стадия. За тази цел се използва цитология, често комбинирана с HPV тестване. Проучванията се провеждат в голям брой и обхващат абсолютното мнозинство на жените от 20 до 65 години: до 50 години - на всеки 3 години, след 50 години - на всеки 5 години. Едновременното тестване за HPV може да увеличи шанса за откриване на заболяване.
Изследване на шийката и лигавицата в огледалата. 2 Получаване на цитологично изследване за изстъргване на цитонамазка за търсене на анормални и ракови клетки под микроскоп. Един от общите тестове е Papanicolaou или PAP тест. Важно е, че намазката не е представена само от слуз, но съдържа епителни клетки, така че материалът трябва да се вземе със специални четки. Днес съществува нова технология на цитологично изследване - течност, при която могат да се получат няколко намазки от едно "изстъргване" наведнъж за допълнително изследване на HPV и туморни маркери в тях. 3Colposcopy (проста) - изследване на лигавицата на влагалището и шийката на матката с помощта на оптично устройство. С разширения вариант на изследването, вагиналната част на шийката на матката се третира с 3% разтвор на оцетна киселина, което причинява едем на анормалния епител (става стъкловидно бяло). Важното е скоростта, с която набъбва, и продължителността. Колкото повече време минава след излагане на оцетна киселина, толкова по-тежко е увреждането. Ограничена биопсия се използва все по-рядко - хистологично изследване на малка площ, която не винаги правилно отразява степента на постигнатото увреждане. В световен мащаб все по-често се извършва изрязване на електрохирургическата верига на цялата зона, в която се развива туморния процес, или конизация, като най-пълната диагностична и терапевтична мярка с изследването на целия абнормен епител. Често неопластичният процес се открива по време на желаната бременност, когато бъдещата майка идва в женската клиника, за да се регистрира.
Причините за рак на маточната шийка и техните видове
Съвременната наука е доказала надеждно, че ракът на маточната шийка е причинен от наличието на човешки папиломен вирус в тялото на жената.Разбира се, това не означава, че абсолютно всяка жена, която се разболява от HPV, трябва да се сблъска с рак на маточната шийка. Като правило присъствието на човешки папиломавирус 16, 18 и 31 тип води до развитие на онкологични заболявания.
Между другото, именно този акт е в основата на теорията, че ракът на маточната шийка може да бъде предаван по полов път. Факт е, че по време на незащитен сексуален контакт човешкият папиломен вирус може да бъде предаван, включително от вида, който може да доведе до развитие на рак на маточната шийка. Ето защо жените, които са сексуално активни с чести промени в сексуалните партньори, са много по-вероятни от други.
Лекарите - гинеколози и онколози днес познават два вида рак на маточната шийка. В повечето случаи - приблизително 80% - раковата злокачествена неоплазма се развива от плоскоклетъчния епител, покриващ шийката на матката. В останалите 20% от всички случаи на рак на маточната шийка се развива злокачествено новообразувание от тези клетки, които са отговорни за производството на цервикална слуз. Това явление се нарича цервикален аденокарцином.
Как се развива тази патология на шийката на матката?
Ракът на маточната шийка има една характерна черта - неговото развитие изисква предишни заболявания на шийката на матката, жената със здрава шия никога няма да има злокачествено новообразувание. Между другото, най-добрият начин да се предотврати развитието на рак на маточната шийка днес е да се предотвратят различни гинекологични заболявания. Има няколко заболявания на шийката на матката, които най-често водят до развитие на злокачествено новообразувание:
- Ерозия на шийката на матката. Това заболяване е едно от най-честите заболявания на шийката на матката. За щастие, тази патология рядко води до развитие на рак на маточната шийка. В случай, че ерозията не се третира, съществува определен риск.
- Интраепителна неоплазия на шийката на матката. Съкратено, това заболяване при лекарите се нарича CIN. Лекарите посочват този термин като състояние на жена, в която има анормални клетки в маточната шийка, които започват да се разделят неконтролируемо, в резултат на което съществува много голям риск те да се трансформират с времето в злокачествен тумор.
Лекарите разграничават три етапа на тази патология. Първите два етапа могат да бъдат лекувани много успешно - затова е толкова важно да потърсите помощ от лекар, гинеколог, навреме. Ако времето се загуби, болестта ще навлезе в третия етап, който по своята същност не е нищо друго освен начален стадий на рак на маточната шийка. След завършване на трите етапа на предраковото състояние, злокачественият тумор ще започне да нараства дълбоко в шийката на матката, като постепенно ще засегне всички нови области.
Ако ракът на маточната шийка не се диагностицира своевременно, неоплазмата непрекъснато ще расте, пониквайки в съседните органи - най-често в ректума и пикочния мехур. Но дори и това не са всички опасности - раковите клетки са склонни да проникват в кръвта, а сегашното й разпространение се разпространява в тялото. По този начин, метастазите могат да се появят в почти всеки орган, в зависимост от мястото на раковите клетки.
Разбира се, целият този процес не се провежда в рамките на една седмица или месец - като правило, това отнема няколко години, въпреки че понякога се случват изключения. Но дори и в тези случаи, от началния етап до развитието на рак на маточната шийка отнема най-малко шест месеца. Ето защо редовните профилактични прегледи с гинеколог са най-добрият начин за защита на вашето здраве.
Тази мярка ще помогне да се открие тази патология на най-ранните етапи на своето развитие, което означава, че шансовете за пълно възстановяване на жената ще бъдат много, много високи.В крайна сметка, ранната диагностика и навременното лечение са верни съюзници на лекаря в борбата срещу злокачествените тумори.
Симптоми на цервикална болест
Често злокачествено новообразувание на шийката на матката се случва без никакви външни прояви и симптоми на заболяването за много дълго време. На този етап е възможно случайно да се открие злокачествено новообразувание по време на рутинен преглед или в случай, че жената отиде при гинеколог по някаква друга причина. Обаче, ако болестта не се диагностицира дълго време, злокачественият тумор продължава да нараства по размер и съответно вече до голяма степен нарушава нормалното функциониране на репродуктивната система и тялото на жената като цяло. И жената има следните симптоми на шийката на матката:
- Кървене от гениталиите
Един от първите симптоми, че една жена има злокачествено новообразувание на шийката на матката в женското тяло, е появата на кървава секреция от вагината. И обърнете внимание - не става дума за секрети на матката, а за така наречения контакт. Кръвта се освобождава след сексуален контакт, поради нараняване на шийката на матката, тъканите на която са засегнати от злокачествен тумор и са много чувствителни към най-малкото докосване. Въпреки това, в някои изключително редки случаи, кървенето от гениталиите на една жена може да започне внезапно, без никакви външни влияния. В този случай обаче те почти никога не са прекомерно изобилни.
- Специфично вагинално течение
В допълнение към кървенето при рак на маточната шийка, могат да се появят много специфични секрети с прозрачен жълтеникав цвят. Основната част от тази екскретирана течност е левкоцити, които се произвеждат от тялото на жената за борба със злокачествени клетки. В интерес на истината трябва да се отбележи, че е малко вероятно една жена да може да ги различи от нормалното вагинално течение, но гинекологът ще може лесно да ги разпознае.
- Болкови усещания
В някои случаи жените, които имат злокачествено новообразувание на шийката на матката, отбелязват болка в сакрума и гръбначния стълб, в долната част на корема. В допълнение, почти всички болни жени отбелязват много силна болка по време на полов акт. Болният синдром обаче не може да бъде един от основните симптоми на рак на маточната шийка, тъй като съпътства огромен брой други заболявания, понякога дори без гинекологичен профил.
- Подуване на вулвата и крайниците
В случай, че болестта продължи да напредва, често жена се оплаква от лекаря за редовен оток на долните крайници и външните полови органи. Тези едеми се дължат на факта, че злокачествените тумори образуват метастази, които се намират в тазовите лимфни възли и големи кръвоносни съдове и блокират големите кръвоносни съдове на долните крайници.
- Образуване на фистули
С напредването на заболяването фистулите често образуват дупки между пикочния мехур, влагалището и ректума, които общуват помежду си. Тази патология понякога уврежда функционирането на всички органи на малкия таз.
- Забавяне на нормалния поток на урината
В случай, че метастазите на злокачествен тумор стискат уретерите и големите лимфни възли могат частично или напълно да затворят бъбреците, което води до хидронефроза. Поради тази патология, при отсъствие на спешна медицинска помощ, се развива много бързо общо отравяне на организма с отпадъчни продукти, които не се отстраняват от тялото на болна жена.
- Гнойни инфекции на пикочните пътища
Освен задържане на урина, гореописаните усложнения често водят до факта, че болна жена развива тежка бактериална инфекция на пикочните пътища. Пациентът се появява в кръвта с примес от кръв и гной. Имайки предвид факта, че на този етап от заболяването имунната система на жената е почти потисната, при липса на незабавна медицинска помощ, рискът от смърт на жената е много висок.
- Подуване на един крайник
В някои случаи има подуване на долните крайници от едната страна. Това се случва в последните стадии на заболяването, поради наличието на метастази в лимфните възли на таза, които притискат големите кръвоносни съдове.
Диагностика на рак на маточната шийка
Както беше споменато много пъти, ракът на маточната шийка най-често се диагностицира по време на рутинен преглед или ако жена се обръща за помощ към гинеколог с оплаквания от горните симптоми. За да диагностицират рака на маточната шийка, лекарите използват следните диагностични методи:
- Гинекологичен преглед с огледала
Като правило, за първи път лекарят обръща внимание на промяната в състоянието на маточната лигавица, която е типична за рака, по време на изследването на шийката на матката с помощта на огледала. В действителност, този метод на диагностика е най-прост и безболезнен, в допълнение, той е абсолютно достъпен за всеки лекар, дори ако офисът му не е оборудван с допълнително оборудване.
- Пап тест
Друго име, което този метод за диагностика има, е тестът на папа. Той се състои в изследване под микроскоп на петната, взети от две зони - от цервикалния канал и лигавицата на шийката на матката. Този тест е много популярен поради своята информативност - позволява ви да идентифицирате не само наличието или отсъствието на ракови клетки в шийката на матката, но дори и предраково състояние - интраепителна неоплазия на шийката на матката, която вече беше спомената по-горе.
Този тест принадлежи на скрининг групата и затова трябва да се прави на всички жени, без изключение, независимо от причината за посещението на гинеколога. Ето защо, в никакъв случай не трябва да отказват да я държат, ако лекарят ви предложи това. Една жена не усеща никакви болезнени или дори неприятни усещания по време на мазките.
- колпоскопия
В случай, че лекарят има някакви съмнения, той най-вероятно ще извърши допълнително изследване на лигавиците на шийката на матката и вагината с помощта на специално оптично устройство - колпоскоп. Този вид изследвания се нарича колпоскопия. По време на това проучване лекарят внимателно ще проучи състоянието на лигавицата на шийката на матката, като обърне особено внимание на онези области, които му се струват най-подозрителни.
- Биопсия на шийката на матката
Последният последен етап от диагностицирането на рака на маточната шийка е биопсия. Същността на това изследване е да се събере малко количество от маточната тъкан, която впоследствие внимателно да се изследва под микроскоп. Това изследване се провежда за всички жени, без изключение, при които лекарят подозира наличието на рак на маточната шийка.
- Интравенозна урография
Интравенозната урография се предписва на жени, страдащи от рак на маточната шийка, за да се определи полезността на отделителната система и особено на бъбреците. Злокачествен тумор на шийката на матката, тъй като той расте, често притиска уретерите до голяма степен. В резултат на тази компресия, бъбреците могат да бъдат нарушени.
- Ректоскопия и цистоскопия
Тези видове изследвания на ректума и пикочния мехур са необходими за по-нататъшно изследване на състоянието на ректума и пикочния мехур, които най-често са засегнати от метастази.
Етапи на рак на маточната шийка
Така, в хода на първичната диагноза, лекарят определи наличието на рак на шийката на матката при жената.След това, за да се намери оптималния режим на лечение, лекарят трябва точно да определи етапа на развитие на рак на маточната шийка. Това ще изисква редица допълнителни изследвания, като рентгеново изследване на гръдния кош, ултразвуково изследване на органи, разположени в коремната кухина и малка тазова кухина. В някои случаи може да се наложи компютърна томография.
Лекарите класифицират рака на шийката на матката според степента на развитие на заболяването на няколко етапа:
- Първият етап на заболяването. В първия етап на рака на маточната шийка злокачествено новообразувание се локализира единствено в рамките на шийката на матката на жената. Лечението, започнало на този етап от заболяването, е най-ефективно. Тя позволява петгодишен праг на оцеляване при около 90% от всички жени.
- Вторият етап на заболяването. При втория етап на рака на маточната шийка злокачественото новообразувание е по-голямо, отколкото в първия, но все още не достига стените на малкия таз. На този етап от лечението лечението също е доста ефективно, но, разбира се, шансовете за петгодишен праг на оцеляване са малко по-ниски - около 60% от всички жени, които се разболяват.
- Третият етап от заболяването. Този стадий на рак се характеризира с наличието на злокачествен тумор, който засяга не само самата шийка, но и долната третина на вагината. В този стадий на болестта петгодишната преживяемост се среща само при 35% от всички жени.
- Четвъртият етап на заболяването. Този стадий на рак на маточната шийка е последният и най-тежък. На този етап от развитието на болестта, злокачественият регион напуска таза, засягайки ректума или пикочния мехур. В допълнение, на този етап от заболяването често се появяват метастази, засягащи други органи на тялото, разположени на значително разстояние от непосредствения фокус - шийката на матката. За съжаление, ако лечението на заболяването започне само на този етап, петгодишният праг на оцеляване е минимален - не повече от 10% от всички жени.
По-горе се споменава понятието „петгодишно оцеляване“. Този термин се използва от онколозите. Той показва прогнозата за лечението на злокачествен тумор. Тази прогноза се основава на една достоверно установена констатация, че в случай, че за период от пет години след края на лечението болен човек няма рецидив, той има всички шансове никога да не се сблъсква с рецидив на този рак. След изтичането на този период болният ги счита за напълно възстановен.

Лечение на рак на маточната шийка
Методи и техники за лечение на рак на маточната шийка зависи от няколко основни фактора. Първо, много зависи от индивидуалното състояние на тялото и здравните характеристики на всяка отделна болна жена. Пациентът трябва да бъде подготвен за факта, че е малко вероятно да се разбира с посещението на лекар - онколог.
Наред с гинекологичен преглед, болна жена ще трябва да премине през цяла поредица от изследвания и изследвания, които ще дадат на лекарите пълна и най-точна картина на общото здравословно състояние, наличието и степента на увреждане на други вътрешни органи. Без пълна картина, изберете подходящо и ефективно лечение, което ще бъде и най-доброто за другите органи.
И, второ, много при определянето на метода на лечение зависи от етапа на развитие на злокачествен тумор. В първите два етапа на рака на маточната шийка, лекарите най-често се ограничават до пълно премахване както на тялото на матката, така и на нейните придатъци, и на шийката на матката. Често тази мярка е достатъчна, за да се елиминира напълно болестта. Искам обаче още веднъж да напомня, че това лечение е ефективно само в първите два етапа.
В същия случай, ако злокачественият тумор е по-голям, а болестта е в третия - четвъртия етап, в допълнение към пълното отстраняване на маточната шийка, тялото и придатъците на матката, онколозите провеждат химиотерапия, която е предназначена да потиска растежа и жизнената активност на раковите клетки.
Вероятно е безсмислено да се говори подробно за това как се извършва химиотерапия, както и за принципите на нейното въздействие върху тялото. Лекарите учат в института в продължение на шест години, така че е малко вероятно този проблем да бъде решен в рамките на тази статия. Главното нещо, което една жена трябва да помни е, че по-ранният рак на маточната шийка е открит, толкова по-големи са шансовете за оцеляване на жената и по-нататъшен пълен живот.
Профилактика на рак на маточната шийка
Разбира се, гинеколозите често чуват жена да пита дали е възможно да се предотврати развитието на рак на маточната шийка. И това е доста разумен въпрос, защото за да се предотврати заболяването или да се излекува в най-ранните етапи на развитие е много по-лесно, отколкото да се справим с пренебрегната форма на злокачествено заболяване.
Лекарите наричат три основни метода за превенция на рака на маточната шийка:
- Редовни посещения при гинеколог. Жена в репродуктивна възраст трябва да се подложи на профилактичен гинекологичен преглед два пъти годишно. И веднъж годишно трябва да се извърши тест за пап. Такива превантивни мерки ще помогнат да се идентифицират в ранните етапи на заболяването не само раков тумор на шийката на матката, но и достатъчно голям брой други заболявания на женската репродуктивна система, които, за съжаление, са доста големи.
- Защита срещу нежелана бременност. Според многобройни наблюдения на гинеколози и онколози, сред жените, които са имали рак на маточната шийка, две от три жени са имали история на два или повече изкуствени аборта на бременността. Ето защо е толкова важно да се защити надеждно, за да се предотврати непланирана и нежелана бременност. И не забравяйте, че всеки следващ аборт увеличава риска от развитие на злокачествен тумор на маточната шийка с около 8%.
- Ваксинация срещу папиломовирусна инфекция. Както вече споменахме, една от най-честите причини за рак на маточната шийка е папиломавирусът. Днес гинеколозите препоръчват всички момичета, момичета и млади жени да бъдат ваксинирани от него. Тази ваксинация ще намали риска от усложнения с около 8 пъти.
Надяваме се, че след като прочетете тази статия, имате основни познания за симптомите на рака на маточната шийка, какви са основните принципи при лечението на тази патология и как можете да намалите риска от развитие на тази патология. В края на краищата, грижата за здравето е преди всичко задача на самата жена. И лекарите - само помощници и съюзници в борбата за здравето и живота на жените.
15 публикации
Статистиката показва, че сред злокачествените тумори при жените ракът на маточната шийка се нарежда на четвърто място (след рак на стомаха, кожата и гърдата) и по отношение на смъртността е втори. Той се появява на възраст 40-60 години, но напоследък ракът на маточната шийка започва да се появява при жени под 40 години, които са претърпели бременност.
Основните методи за лечение на рак на маточната шийка са хирургични и комбинирани, а последният е най-ефективен. Зависимостта на резултатите от последователността на приложение (преди или след операцията) и режима на фракциониране на дозата не е изяснена. Обемът на илиачната лимфаденектомия, един от етапите на хистеректомия за Wertheim, не е клинично оправдан.
Използването на чисто хирургичен метод при лечението на това заболяване се ограничава само от ранните стадии на заболяването, което рядко се наблюдава в клиничната практика.Обикновено, ракът се появява в етапа на дълбока инвазия на тумора в стромата, което прави хирургичния метод неефективен.
Лъчева терапия помага да се избегне травматизацията, присъща на хирургичния метод, което е особено важно за лечението на заболяването при млади жени.
Въпреки това, ефективността на лечението на заболяването зависи не само от използвания метод, но и от навременната цялостна диагностика на това заболяване.
Диагностиката и лечението на рака на шийката на матката ще бъдат схематично обсъдени по-долу.
Етиология и патогенеза
В случаите на рак на маточната шийка отдава голямо значение на така наречените основни заболявания, които включват vsegiperplasticheskieprotsessy в шийката на матката: dyskeratosis (левкоплакия, akantopapillomatoz, erythroplakia), жлезите-мускулна хиперплазия (папиларен или follikulyarnayaeroziya, фоликуларен хипертрофия). Дисплазията се счита за предраково заболяване. Първоначалният етап е минимална дисплазия на епитела на шийката на матката, при която в долната трета на епитела се среща анормална пролиферация на епителни клетки. В повечето случаи такива промени са спонтанно обратими и епителът се връща към нормален, но по-тежка дисплазия с анормална пролиферация, покриваща 2/3 от дълбочината на епитела, най-често се развива в карцином in situ, където всички слоеве на клетките вече имат аномална структура. След като раковите клетки преминат през мембраната на основата и започнат да се размножават в стромата на органа, започва инвазивният стадий на рака.
Такива признаци като атипична пролиферация на тъканни елементи, хронично протичане, постоянство на симптомите, резистентност към консервативни методи на лечение, рецидив след хирургично изрязване са характерни за предракови заболявания.
Ракът на маточната шийка най-често се развива от епитела на вагиналната част на цервикалния канал. В тази връзка има две хистологични форми - плоскоклетъчен карцином (carcinoma planocellulare) и жлезист карцином (аденокарцином).
Предложената от А. И. Серебров (1962) класификация се основава на генетичния принцип, според който първата група включва епидермален рак, а вторият - рак от Мюлеров епител, а в третия - рак от ембрионални зачатъци (курс на Gartner). К. епидермален рак се отнася до кератинизиране, не-кератинизиращо и слабо диференцирано. От епитела на Мюлер възниква аденокарцином или жлезисто-твърда форма.
Страната ни е приела Международната клинико-анатомична класификация на рака на маточната шийка по етапи:
Етап I: туморът е ограничен до шийката на матката,
а) туморът инфилтрира параметри от едната или от двете страни, без да отиде до тазовата стена (параметричен вариант),
б) ракът се инфилтрира във влагалището, без да се стига до долната му трета (вагиналния вариант),
в) ендотелен рак, който се търкаля по тялото на матката (маточен вариант).
а) едностранна или двустранна туморна инфилтрация на тазовите стени, няма свободна пролука между тумора и тазовата стена (ректален вариант), при ректалното изследване,
б) туморна инфилтрация на долната третина на вагината (вагинален вариант),
в) изолирани метастази в близост до тазовата стена с относително малък първичен рак на шийката на матката са палпирани (етап III - изолирани тазови метастази).
а) туморът навлиза в пикочния мехур, което се потвърждава от цистоскопска или фистула (етап IV - пикочен мехур):
б) туморът расте в ректума (етап IV - ректум),
в) туморът излиза извън тазовата област, има отдалечени метастази.
През 1950 г. Международният конгрес на акушерите и гинеколозите включва „О” етап в класификацията на кръвоносната система - така наречения пред-инвазивен етап на рак (рак на място). Морфологично, това е злокачествен процес на сквамозен епител на шийката на матката без инвазия в съседни органи и тъкани.При рак in situ се наблюдават промени в клетките на всички слоеве на епитела (нарушаване на местоположението на клетките, загуба на полярност, хиперхроматоза на ядрото, анормална връзка между ядрото и цитоплазмата, увеличаване на броя на митозите с атипични клетки, промени във формата и размера на ядрото). Модифицираният епител може да нахлуе в жлезистия слой и дори да го замени, но никога не пробива през мембраната на основата. In situ карциномът може да не се прояви дълго време. Въпреки това, той може да навлезе в стадия на инфилтрация, да остане непроменен за дълго време и накрая може спонтанно да изчезне. Chaschevsegopreinvazinny рак се открива при жени с ерозии, ендоцериоцити, левкоплакия. Особено внимателно е необходимо да се постави диагноза по време на бременност, когато рак на епитела се дължи на хормонални влияния за рак. Последната класификация на Международната федерация на акушерите и гинеколозите (FIGO) от 1987 г. включва малко различни етапи (виж Таблица № 1)
Таблица № 1. Клинична класификация на цервикалния карцином за избор на прогноза и лечение.
Карцином in situ, интраепителен рак
Карцином строго ограничен до шийката на матката (разпространението в тялото на матката трябва да се пренебрегне)
Предклиничен карцином (диагностициран само микроскопски)
Минимална инвазия на стромата е видима в микроскоп
Микроскопски промени, които могат да бъдат измерени (дълбочината на инвазията не е повече от 5 mm от мембраната на основата, разпръскването в хоризонтална посока е не повече от 7 mm)
Промените са по-значими, отколкото при IA2, за да се избере метод на лечение, е необходимо да се регистрират промени в околните тъкани
Карциномът се простира отвъд шийката на матката, но не достига стените на тазовата кухина, стените на вагината са включени в процеса, но без да се разпространяват до долната й трета.
Рак без изрично участие на параметриума
Рак с изрично участие на параметриума
Рак, разпространяващ се до стените на таза, с ректално изследване няма свободно пространство между тумора и стената на таза, туморът засяга долната третина на влагалището, с включването на всички форми на хидронефроза или нефункциониращ бъбрек.
Разстелете се по стените на таза
Разпространение на тазовата стена, хидронефроза и / или нефункциониращ бъбрек
Карциномът се простира отвъд малкия таз или засяга лигавицата на пикочния мехур или ректума (сам по себе си булозен оток не служи като основа за класифициране на тумор на етап IV).
Разпространението на тумора в съседните органи
Разпространението на туморна тъкан в отдалечени органи
Ракът на маточната шийка често (40-50% от случаите) засяга вагината. Разпространението на тумора във вагината става през лимфните съдове и контактната имплантация. Тялото на матката рядко е засегнато от контактна имплантация. Често се наблюдава разпространението на процеса към параметричните влакна и регионалните лимфни възли. Пикочният мехур и ректумът са засегнати главно от непрекъснато. Тръбите и яйчниците също рядко участват в процеса, а уретерите са особено рядко засегнати.
Класификация на TNM
Основната задача на класификацията по системата TNM е обективно да се оцени спецификата на локалната, регионалната и далечната метастаза на рака на шийката на матката (както и на други видове рак) за избор на оптимален метод за лечението му и сравняване на резултатите от лечението в различни клиники.
Т (тумор) - първичен тумор
Т1 - карцином, ограничен само от шийката на матката.
Т - карцином на място.
T1a - предклиничен инвазивен карцином.
T1b - клинично инвазивен карцином.
Т2 - карцином, който се простира отвъд шийката на матката, но не достига стените на таза, или карцином, който включва вагиналните стени в туморния процес до долната трета, без да засяга последния.
Т2а е карцином, който се разпространява само във влагалището или тялото на матката.
T2b - карцином, който инфилтрира параметри с или без намеса на влагалището или тялото на матката в туморния процес.
Т3 - карцином, който се простира до долната част на вагината или достига стените на таза.
Т4 - карцином, който се простира отвъд таза или се простира до пикочния мехур и ректума.
N - регионални лимфни възли
При нормални условия е трудно да се оцени състоянието на лимфните възли, въпреки че рязко увеличените и фиксираните инфилтрати могат да бъдат палпирани в стените на таза със свободно пространство между тях и тумора. Следователно са възможни две категории: NX + или NX-.
N2 - фиксираните плътни инфилтрати се палпират върху тазовата стена в присъствието на свободно пространство между тях и тумора
М - дистални метастази
M0 - дисталните метастази липсват.
Налични са М1 - дистални метастази.
Таблица № 2. Сравнение на клиничните и TNM класификациите
T3NXM0, T1N2M0, T2aN2M0, T2bN2M0
T4 NX M0, T1b NX M1, T2a NX M1, T2b NX M1, T3 NX M1, T4 NX M1
Клиника и прояви
Клиничната проява на рак на маточната шийка се характеризира с класическа триада на симптомите: левкорея, болка и кървене. Вярно е, че те са късни признаци и нямат диагностична стойност. За съжаление, в ранните стадии на заболяването симптомите са много лоши. Според А. И. Серебров (1962), болките се появяват при 25-30% от пациентите, кървене: 55–60%, болка при 10–12% от пациентите. Кървенето при рака на шийката на матката може да бъде под формата на малки секрети или тежки: те могат да се появят от леко нараняване (спринцоване, твърди изпражнения, вътрешен преглед с пръст или огледала, коитус и др.). Така нареченото контактно кървене е следствие от разкъсването на крехките съдове на тумора. Когато некротичните зони бъдат отхвърлени, лимфните съдове и пукнатините се отварят, което ще доведе до изтичане на воднисти или кървави бели, които имат вид на месо, без миризма или обидно.
Болката при рака на шийката на матката е късен симптом и показва участието в туморния процес на лимфните възли и фибри на таза с образуването на инфилтрати, които компресират нервните стволове и тазовия сплит.
Локализацията и естеството на болката са различни. Най-често пациентите се оплакват от болка в долната част на гърба, долната част на корема, в сакрума и ректума. Когато туморът инфилтрира тазовите стени, може да се появи болка в долните крайници.
Болка, кървене и болка при рак на маточната шийка са устойчиви и трайни. Когато туморът поникне в пикочния мехур или ректума, се появява клинична картина, свързана с тези органи (дизурия, уринарни нарушения, чревна атония, запек, кръв в урината и изпражненията, фистули).
Независимо от факта, че злокачествените тумори на маточната шийка са на разположение за визуален контрол, приблизително 70% от пациентите са приети в болници с етап II и III етап на туморния процес. Причините за пренебрегване на болестта в някои случаи се дължат на липсата на подходяща онкологична подготовка на някои от тях.
Диагнозата на рак на маточната шийка в началните етапи е много трудна. Пациентите със съмнение за тумор трябва да бъдат под наблюдението на лекар и периодично да бъдат преглеждани от гинеколог. Комплексът от клинични изследвания на пациенти с рак на шийката на матката включва кръвен тест, бимануален вагинален преглед, изследване с огледала, ректално-абдоминален и ректо-вагинален преглед, диагностични тестове, колпоскопия, вагинални мази и биопсия.
За по-малко травматизиране на тумора, А. И. Серебров (1962) препоръчва извършването на вагинален преглед с един показалец. В началните етапи на рака е възможно да се изследва инфилтрацията (втвърдяване) без ясни граници, ригидност на шийката на матката. В късни стадии се определя формата на тумора (екзофитна, ендофитна, смесена, улцерозна), подвижност на матката, състоянието на придатъците, стените на вагината, кръвоносната тъкан и областта на съседните органи (ректум и пикочен мехур). 1962), дава 58,3% от неправилните диагнози.
В случаите, когато шийката на матката се чувства непроменена на допир, вагинален бимануален преглед трябва да се допълни с изследване с огледала. Това ви позволява да определите вида на тумора.Един екзофитен тумор има цвят на зеле, покрит е с тъмни кори (зони на разпад) и кърви дори и с лек допир. Шийката на тумора е гъста, подута, тъмно-пурпурна слизеста мембрана с мрежа от малки, лесно кървящи съдове. С разпадането на тумора се образуват.
Изследването на огледалата е от особено значение в ранните стадии на заболяването, като се наблюдават ерозионни, нодуларни и папиларни израстъци. Проверката с огледала, според А. И. Серебров, намалява процента на диагностичните грешки до 12.
Ректалното изследване позволява да се определи състоянието на сакро-маточните връзки, степента на участие в туморния процес на ректума (инфилтрация на стените, фиксация на червата и тумора).
За ранно откриване на рак и предракови състояния, много ценно проучване е много ценно изследване. Оптичната система, проектирана от Гинселман през 1925 г., ни позволява да разгледаме засегнатата област на женските полови органи с увеличение от 10-15 пъти. Бинокулярните колпоскопи се използват в нашата страна. Понастоящем колпоскопите са увеличени 200 пъти. По-целесъобразно е да се извърши колпоскопия чрез докинг и други изследвания, които причиняват кървене. Колпоскопия позволява разграничаване на нормалната лигавица и ектопия на лигавицата на цервикалния канал, зоната на трансформация, основата на левкоплакия, левкоплакия, образуването на полета. Колпоскопия ви позволява да установите правилната диагноза в 70-80% от случаите (Schmitt, 1959).
Сред голям брой диагностични тестове (Hrobak strobe, Shaba-Dasha, Syreday), тестът на Шилер (1928) получи най-голямо признание. Състои се в нанасяне на памучен тампон, натопен в насипно състояние, към шийката на матката. В същото време, нормалният епител на лигавицата е боядисан в тъмно кафяв цвят, а ерозията, левкоплакия, хиперкератозата, карциноматозният епител не възприемат оцветяване и се появяват бледи петна с ясни граници на тъмнокафяв фон. Пробата на Schiller е препоръчително да се извърши преди биопсия и биопсия, взета от отрицателни йодни места.
Биопсията във всички случаи е решаващ диагностичен метод. Тя позволява не само да се разкрие хистологичната структура на тумора, но и да се определи степента на злокачественост на процеса, инфекцията на тумора, реакцията на околните здрави тъкани. Повтарящите се биопсии по време на лъчева терапия могат да определят ефективността на метода. В случаи, които са подозрителни за рак, биопсия, взета от туморна част, трябва да съдържа здрава тъкан (за определяне на инфилтрацията). В клинично очевидни случаи изследването се провежда с цел да се определи хистологичната структура на тумора, поради което е достатъчно да се вземе с конхотом парче тумор без здрави тъкани.
За ранна диагностика на рак на маточната шийка широко се използва цитологичният метод - изследване на вагинални мази. Предложени са много различни методи за получаване на епителни клетки, отхвърлени от повърхността на тумора и тяхното оцветяване (К. А. Петровска и Ю. Г. Ковал, 1952, Е. Я. Ставская, 1952, Фридман 1950, Лайос, Пули, 1951 и др.) , Изследването на вагинални мази има голяма практическа стойност и според много автори (Е. Лернер, 1950, В. А. Манделщам, 1950, А. И. Серебров, 1962 и др.), Позволява да се установи правилната диагноза в 90 - 96% от случаите.
Лечението на ерозии, левкоплаки и еритроплактични, ендоцервицити, кондиломи и цикатрични деформации, които допринасят за появата на пролиферативни процеси в шийката на матката, трябва да бъдат радикални. Извършва се чрез диатермо ексцизия или диатермокоагулация, както и хирургично (ампутация на шийката на матката) и лъчева терапия.
Препоръчително е да се използва диатермокоагулация при повърхностни левкоплакии и еритроплакии, десквамативна ерозия, устойчива на лекарства.
По време на бременност и остри възпалителни процеси в женските полови органи не трябва да се извършва диатермокоагулация и диатермиония.Диатермокоагулацията обикновено протича безкръвно. Образуваната на мястото на коагулацията краста изчезва след 2 седмици и пълното възстановяване настъпва след 5-6 седмици.
При следродилни деформации на шийката на матката, наличието на ектотропна лигавица, язви, белези, ако не е показана диатермокоагулация, може да се приложи хирургично лечение. От многото пластични операции най-често се извършва операцията на Щурмдорф.
От радиационни методи се предписва интракавитарна терапия. Апликатор с източник на радиация (радий или кобалт) се подава в засегнатата област и се фиксира с вагинална тампонада. В зависимост от мощността на източника експозицията се настройва така, че дозата на лигавицата да е 1500-2000 рад. По-често тази доза е достатъчна, за да унищожи излишната тъкан, изчезването на малка клетъчна инфилтрация без изразени радиационни реакции от здрави близки органи и тъкани.
Високата ефективност на лечението на предраковите заболявания доведе до широкото използване на тези методи по целия свят (М. М. Абрамова, 1953, М. Г. Арсеньева, 1953, А. И. Серебров, 1962, Качман, 1945 и др.).
Преди интракавитарно облъчване, пациентите 2-3 пъти на ден произвеждат спринцовка дезинфекциращ разтвор (риванол или калиев перманганат). Туморът се третира с разтвор на антибиотици. Чревното се почиства с клизма, пикочният мехур се изпразва, за подтискане на болката се предписват супозитории с беладона или морфин. Тампонадата на вагината, която е необходима за фиксиране на източника на излъчване, се прави така, че да се осигури изхвърлянето на маточната кухина. В противен случай може да има усложнения (пиометрит).
Експозицията по време на вътрешно-лъчева лъчетерапия е 24–48 часа, през което време пациентът получава строг режим на легло в специален т.нар. Вътрешнокавитарните приложения се повтарят след 3–7 дни, средно 4–5 пъти, в зависимост от стадия на заболяването и необходимата фокална доза.
През 1938 г. Тод и Мередит предлагат изчисляване на дозите от лъчева терапия за рак на маточната шийка в две условно приети области - точките А и В, разположени на нивото на вътрешната ос. Точката А е разположена на 2 cm над страничния нок на вагината и е 2 cm странично спрямо средната ос на маточния канал, т.е. приблизително при пресичане на маточната артерия с уретера. Точката е разположена на същото ниво и на 5 см от оста на матката, т.е. в зоната на страничните деления на параметричната клетка и лимфните възли на тазовата странична стена.
Знаейки дозата в тези точки, може да имате представа за разпределението на енергията на лъчението в таза. Общата фокална доза при интракагинално облъчване около 7000 рад, в третия етап - 7500–8000 рад.
В този случай дозата в областта на точките Б е равна: в етап 1 - 1200–1300 се радвам, че на етап II - 1500–1600 се радвам, че на етап III - 1700–1800 се радвам.
Изчисляването на дозите при интракагинално облъчване се извършва по математически таблици, съставени от В. А. Петров (1955), В. П. Тобилевич и А. А. Габелова (1952), А. И. Шраменко (1965). Въпреки това, тези таблици ви позволяват да определите дозата в точки А и Vlish приблизително.
Установено е, че комбинираният метод за лечение на рак на маточната шийка е най-ефективен. Според повечето клиницисти, в етап 1 на заболяването хирургичното лечение с последваща лъчетерапия трябва да включва:
1. Пациенти под 30-35 години, при които туморният процес е най-злокачествен. Използването на единична лъчева терапия в тези случаи е нецелесъобразно, тъй като стенози и стриктури възникват с последващо образуване на екскориации, язви, колпити.
2. Пациенти с радиорезистентност, тни форми на рак.
3. Пациенти с рецидиви след лъчева терапия (в етап 1 на заболяването).
4. Пациенти с деформации, атрофия, вагинална стеноза, атрезия.
5. Пациенти с рак на шийката на матката в комбинация с придатъчни тумори и хроничен салпингоофорит.Във втория етап на заболяването (гранична в смисъл на оперативност), трябва да се извърши благоприятна терапия.
В етап III и IV е показана само лъчетерапия. Така, както пише А. И. Серебров (1962), “. Може да се приеме, че използването на лъчиста енергия на рака на маточната шийка не може да се лекува, т.е. за повечето пациенти този метод на лечение е единственият радикален. "
Лъчева терапия може да се извърши по отношение на предоперативно или постоперативно лечение. Основният принцип на хирургичното лечение трябва да бъде радикалният характер на операцията.
"Малкият рак изисква големи и големи - най-често без или само малки палиативни операции"
Удължена екстирпация на матката С отстраняване на целулоза и лимфни възли (панхистеректомия) може да се извърши чрез коремни и вагинални методи. Коремният път е по-удобен, тъй като създава свободен достъп до тумора и лимфните възли, разположени по дължината на главните съдове на таза. Тъй като регионалните лимфни възли често са засегнати дори в етап 1 на заболяването, те трябва да бъдат отстранени заедно с фибрите на таза.
Лъчева терапия за рак на шийката на матката е комбинация от интракагинална и далечна радиация. Интракавитарна техника позволява директно въвеждане на радиоактивни лекарства в първичния тумор и създаване на доза, необходима за пълното й разрушаване.
Дистанционното облъчване се използва за повлияване на областта на регионалните метастази до инфилтрати в параметричните влакна.
Противопоказания за лъчева терапия са малформации на външните генитални органи, атрезия, вагинална стеноза, натрупване на гнойно-възпалителни процеси в придатъците, бременност, белези на облъчваната кожа, левкопения (по-малко от 3000 левкоцити на 1 mm), сърдечно-съдово заболяване в състояние на декомпенсация , остър хепатит, нефрозонефрит, генерализация на туморния процес, кахексия.
Преди радиационната терапия, всеки пациент трябва да се подложи на подробен клиничен преглед. Необходимо е да се изясни степента на туморния процес, състоянието на параметричните тъкани и тазовите лимфни възли, да се определи положението на матката по отношение на тазовите органи и средната ос, да се определи дълбочината на тумора, да се изведе на него кожата, да се направи напречен разрез на тумора с изодозна карта, според приет план за лечение.
В случаите, когато средната ос на матката съвпада с средната ос на таза. В светлината на това, трябва да се помни, че стадий II и III заболяване на матката се измества в страната, в която се намира инфилтрацията. Опции. Поради това разпределението на дозата в таза варира. Според А. А. Стайкевич, когато матката е изместена на 2 см вляво, дозата в дясната точка намалява до 50%, а в точка В до 58%. В същото време, дозата в лявата точка се увеличава с 295%, а в точка Б - до 176%. Отместването на матката отпред или отзад води до увеличаване на дозата на задната стена на пикочния мехур или на предната стена на линията съответно на 168-450 и 215-240%. Следователно, когато се определя дозата, точка А трябва да се счита за мобилна.
Ако определите позицията на точки А на разстояние 2 см от радиоактивни лекарства, въведени в матката (която се контролира от рентгенография), в зависимост от изместването на матката, те заемат различно положение в таза, а позицията на точките Б остава постоянна - 5 см от средна стомна.
В отсъствието на радиоактивни лекарства, интравагинално облъчване може да се извърши върху рентгенови терапевтични устройства с почти фокус. Този метод обаче е ефективен само при екзофитни форми на рак на шийката на матката 1. При рак на цервикалния канал и ендофитна форма не е показана трансвагинална лъчетерапия.
Тъй като при интракагинално облъчване мощността на дозата на най-близките до източника разстояния намалява рязко, областта на точките се облъчва в недостатъчни дози. Следователно, за да се повлияе зоната на регионалните метастази и инфилтратите в параметричната целулоза, се използва дистанционно облъчване, което може да се извърши върху бетатрони, линейни ускорители и гама-базирани статични или ротационни методи.
Отдалеченото облъчване се осъществява в дни, които не са интракагинални. Разпределението на радиационната енергия в малкия таз зависи от броя и местоположението на полетата на облъчване по отношение на средната линия на тялото. Най-често облъчването се извършва от четири полета (две илеални и две сакрални) с перпендикулярна посока на радиационния лъч към хоризонталната равнина, а полетата на облъчване трябва да са разположени на разстояние 2-3 пъти от средната линия на тялото. В същото време радиационният лъч преминава в зоните на точки Б, с изключение на средната част на тялото и главата на бедрото. Лечението се извършва по такъв начин, че десният илиачен и десният сакрален участък се облъчват един ден, а лявата или лявата сакрална сфера са облъчени. Дозата на експозиция върху кожата на всяко поле трябва да се изчисли така, че в точката на контактната доза да бъде 200-250 ppm Седмичната фокална доза с комбинация от вътрекорално и дистанционно облъчване трябва да бъде между 2000-230 Urad в точки A и 1000-11100 щастливи в точки B.
В етап 1 на рака на маточната шийка благоприятното разпределение на радиационната енергия в областта на тумора се постига чрез облъчване на четири полета с размери 5 х 12 см. Височина на полето 12 см (долна граница в горния край на канюла) позволява включването на регионалните лимфни възли от първи ред в зоната на облъчване. Широчината на полето от 5 cm е достатъчна за облъчване на областта от точки Б, с изключение на средната част на тялото и главата на бедрата.
При рак на етап 1, фокалната доза в точките трябва да бъде 3500-3700 щастливи, а в точки А - 900–1000 щастлива. Това се постига с доза на кожата на всяко от четирите полета 4000.
При рак на шийката на матката II и III е препоръчително да се облъчат полетата 6х16 см. Вътрешната граница на полето трябва да бъде не по-близо от 2,5-3 см от средната линия на тялото. Такава широчина на полето дава възможност да се донесе дозата от 48% в зоната на точки А и точките Б до 100%. Органите, разположени в средната линия на тялото, представляват 20-30% от дозата. , Височина на полето 16 см (долна граница на горния ръб на наклоните) позволява да се включи в облъчването цялата зона на регионалните метастази с лимфни възли от втори ред. Следователно, когато има съмнение за метастази в пара-аортните лимфни възли, полетата на облъчване трябва да бъдат разположени под ъгъл един към друг, така че горният ръб на полето да е на разстояние 1 см, а долният край е на 3 см от средната линия. При рак на III стадий фокалната доза в точки В трябва да бъде равна на 4,500–5,000, а Ib точки А - 2000-2300 са доволни. Това се постига с доза от 4,800 - 5,000 rad на кожата на всяко поле на облъчване.
При комбинирана лъчетерапия за рак на маточната шийка трябва да се сумират абсорбираните дози в точки А и В от интракагинално и дистанционно облъчване.
Клиничните наблюдения (А. В. Козлова, 1970, К. Н. Костромина, 1964 и др.) Показват, че тези дози са достатъчни за унищожаване на първичния тумор, инфилтрати в параметъра тъкан и метастази в лимфните възли.
Комбинираната лъчетерапия не трябва да надвишава 8-9 седмици. Причините за неправилен ритъм могат да бъдат радиационен ректит, цистит, хипертония, сърдечни дефекти, тромбофлебит, обща радиационна реакция, левкопения (под 3000 в 1 мм).
По отношение на самолечението, дистанционното облъчване се извършва в случаите, когато поради разпространението на този процес не е възможно вътрекоравно облъчване. При такива пациенти дистанционното облъчване трябва да осигури необходимата доза както за първичния тумор, така и за параметричните или лимфогенните зони на метастазите.
Облъчването се извършва с 4-5 полета, размерите на които се задават в зависимост от степента на разпространение на процеса (6x16 и 8x16 cm). При доза на експозиция 4000–4500 P върху кожата на всяко поле се създава доза от 7 000–7 500 rad в центъра на таза и 4,500–5,000 rad в латералните части на таза.Когато туморът се разпространи в паравесично и параметрично влакно, радиация от четири полета, разположени на разстояние 4 —5 изгледа на средната линия на тялото с ъгли на наклона на лъчевия лъч 35-40 ° към хоризонталната равнина В този случай изодозните криви са разположени в предната-задна посока под формата на елипса.
В случай на поява на инфилтрати в параметричното влакно се постига благоприятно разпределение на дозата чрез облъчване. Ъглите на наклона на лъча са 60 ". В този случай дозовите полета се разширяват в странични посоки и цялата параметрична целулоза се облъчва равномерно.
Използването на оформени блокове с разделяне на оловни екрани значително повишава ефективността на дистанционната гама терапия. Облъчването се извършва с две противоположни полета с размери 15x15 и 17x18 cm, разделени с оловни блокове. Размерите и формата на разделящата част се определят на базата на дозовото поле, създадено от вътрекораичния източник на излъчване. Дебелината на оловния блок трябва да бъде такава, че дозата в точка А да е 3-4 пъти по-малка от тази на количката Б. За тази цел е достатъчно да се използва блок от 6 cm като пресечен конус, който има геометрично трансформирана форма в основата на 50% изодоза, получена от интракагинално облъчване.
При лечение на рецидиви и метастази на рак на шийката на матката трябва да се има предвид, че най-често се случват рецидиви в параметричната, параректалната и паравезисната целулоза на таза, както и в култа към вагината. Метастази на рак на шийката на матката се откриват в областта на илиачните лимфни възли.
Дистанционната лъчева терапия може да се приложи само след уточняване на локализацията на туморния процес (лимфография, рентгенография, бимануално изследване). Тъй като пациентите с рецидиви и метастази вече имат радиационни промени в органите и тъканите на таза след първия курс на лъчетерапия, облъчването трябва да се извърши, като се вземе предвид максималното съхраняване на околните здрави тъкани. Местоположението на полетата на облъчване не трябва да повтаря първия курс на облъчване. Най-често се използват илеално-ингвинални и странични полета. Дневната фокална доза е 200-250 г. Като се има предвид радиорезистентността на рецидивиращите метастази по време на повторен курс на лъчева терапия, фокалната доза се повишава до 6000–6500 рад. Успехът на лъчелечението зависи както от метода на облъчване, така и от общото състояние на пациента, размера и локализацията на рецидивите, метастазите и състоянието на околните тъкани и органи.
Опитът от противораковата борба в целия свят показва, че забележителният успех в лечението на злокачествени новообразувания е постигнат само във връзка с подобряването на терапевтичните методи, но и в резултат на откриването на болести в ранните стадии на развитие. Диагностицирането на начални форми на рак на маточната шийка спомага за намаляване на смъртността. Намаляването на честотата се постига чрез лечение на фона и предраковите процеси (това ясно се вижда в примера на факта, че честотата на рака се е преместила от 2-ро място на 4-то място сред злокачествените тумори на жените).
Системата за масови изследвания (в СССР и Русия - медицински преглед), позволява да се идентифицират само 8 - 10% от всички пациенти. В момента се използва цитологичен скрининг и двустепенна система за идентификация на патологията на шийката на матката.
Основната задача на цитологичния скрининг е да се идентифицира на етапа на първоначално изследване на пациенти, за които се подозира, че имат рак на маточната шийка, за да се подложат впоследствие на задълбочено изследване, като се използват високо ефективни диагностични методи, включително всички методи, изброени по-горе в раздел Диагностика.
Какво е рак на маточната шийка?
Ракът на маточната шийка е прогресиращ тумор, който засяга зоната, която директно свързва матката и влагалището.
Това заболяване се диагностицира при жени от цялата репродуктивна възраст, но жените на възраст 35-60 години са по-податливи на появата на злокачествен тумор.
Случаи на рак на маточната шийка както в по-ранна, така и в по-късна възраст са доста редки.
Процесът на началото на заболяването е доста дълъг, обикновено се предшества от предракови състояния, които, ако бъдат открити, изискват постоянно наблюдение на състоянието на пациента, за да се предотврати развитието на злокачествен тумор.
На първо място, това е дисплазия - анормална промяна на клетките на повърхността на цервикалния епител.
Това заболяване може да бъде напълно безсимптомно, поради което се диагностицира с навременно тестване. Пълният преход на предраково състояние към злокачествен тумор отнема от 2 до 15 години.
Дисплазията е напълно изложена на лечение, което помага да се намали рискът от развитие на рак на етапа почти до минимум.
Злокачествените тумори на шийката на матката са два вида:
Плоскоклетъчен карцином, Този тип тумор е най-често срещан (85-90% от случаите). По време на хода на заболяването обикновено се разграничават следните етапи:
Незряла форма (нискодиференциран плоскоклетъчен карцином). Новите израстъци само започват да се проявяват. Този етап е предимно асимптоматичен, поради което се открива в редки случаи.
Междинна форма , На този етап има активна промяна във формата и размера на епителните клетки на шийката на матката. Най-често заболяването се диагностицира през този период.
Зряла форма , Раковите клетки започват разделяне с ускорена скорост, което води до пълно кератинизиране на епитела.
Аденокарцином или рак на жлезите, Заболяването възниква от епитела на жлезистите клетки и е много по-рядко срещано от плоскоклетъчния карцином (10-15% от случаите). Най-често се среща в постклиматичния период.
Причини за възникване на рак на маточната шийка
В абсолютното мнозинство от случаите основната причина за причиняване на рак е поглъщането на човешки папиломен вирус (HPV).
Има много видове вируса на HPV, но те са 16 и 18, които засягат вида на проявения тумор. Последствията от инфекция с тип 16 е плоскоклетъчен карцином, а тип 18 предизвиква развитието на аденокарцином.
Преходът към етапа на рак се появява, когато карциногенният вирус присъства в тялото дълго време, а HPV тестът дава положителен резултат няколко години след първото откриване.
Вероятността вирусът да се развие в рак е висок, но не и съвършен: често първичният вирус се неутрализира от защитните сили на тялото и предраковите състояния, които се появяват, се третират ефективно с навременното откриване.
Инфекцията възниква само в случаите, когато лигавицата на здрав човек е в пряк контакт с мукозата, инфектирана с HPV. На първо място, това се случва по време на незащитен секс.
Папиломата може да бъде в мъжкото тяло, без да причинява големи промени, докато човекът е потенциален носител на вируса.
Вирусът може лесно да бъде в човешкото тяло, но рискът от развитие на заболяване значително се увеличава при взаимодействие със следните фактори:
1 Фонови болести, Това са псевдоерозия и истинска ерозия, левкоплакия, полипи на шийката на матката и други заболявания. Стартирани и прехвърлени на хронична форма на заболяването, които не са податливи на лечение, създават благоприятни условия за развитието на рак.
2 Намален имунитет, Намалената имунна функция кара тялото да спре да се бори с вируса, което позволява на инфекциите да се развиват.
3 пушене, Пушенето, както и приемането на алкохол в нередовни дози, се отразява неблагоприятно върху имунната система. Рискът от възникване на заболявания, свързани с рак при жени, които пушат, се удвоява.
4 наследственост, Доказано е, че наличието на болестта в близкото семейство наистина формира тенденция към поява на тумори.Разбира се, този факт не дава абсолютна гаранция, че ракът определено ще се развие. Жените с генетична предразположеност са по-податливи на канцерогенни вируси.
5 Твърде честа смяна на сексуални партньори, както и ранен сексуален живот, Спазването на културата на сексуалния живот прави възможно намаляването на вероятността от заразяване с HPV. Ако жената няма постоянен сексуален партньор, използването на бариерни контрацептиви е от съществено значение.
6 Чести стрес, Ненормалните промени в клетките, включително тези, водещи до развитие на рак, причиняват постоянни нервни надценки.
7 недохранване, Когато голямо количество мазнини и холестерол попадне в тялото, има недостиг на витамини, в резултат на което защитите отслабват.
Основни симптоми на рак на маточната шийка
Трудността при откриването на ранни онкологични заболявания се крие във факта, че за повечето пациенти първичните симптоми просто не са забележими, тъй като те имат относителна и доста неясна природа. Освен това, по време на гинекологични прегледи, туморът в незряла форма може да бъде сбъркан с псевдоерозия.
Необходимо е да се прибегне до диагнозата, ако забележите следните симптоми:
Промяна в хода на менструацията : има увеличаване на предменструалната болка, освобождаването се превръща в обилно, а менструацията продължава по-дълго от обикновено.
опетняване , Обикновено се проявява по време на или след полов акт. Това се дължи на факта, че площта на епитела с увредени клетки е много уязвима и следователно кърви след механично увреждане.
Болезненост по време на полов акт .
Многобройни воднисти води , Появата на ясни секрети, понякога с жълтеникав оттенък, се дължи на разпадането на лимфните клетки в шийката на матката. В по-късните етапи на екскреция може да се получи остра гнилостна миризма. 
На втория етап на гинекологичния тумор започват да се появяват по-видими признаци:
Наболяваща болка , Когато размерът на тумора нараства, той може да окаже натиск върху близките нервни окончания, както и върху вътрешните органи (ректум, пикочен мехур). Следователно болезнените усещания се проявяват в лумбалните и сакралните области и в долната част на корема. Сама по себе си шийката на матката има минимално количество нервни окончания, така че няма болка в нея.
Проблеми с изпразването и уринирането , Възникват отново поради натиска на тумора. Жените, страдащи от рак на шийката на матката, често забелязват появата на запек и сложното отделяне на урина. Между другото, уринирането също може да бъде ускорено. Това е знак, че възпаления на пикочния мехур и бъбреците се случват едновременно. Кървави примеси могат също да бъдат видими в урината.
Общо влошаване , На втория етап слабостта, сънливостта, липсата на апетит, внезапната загуба на тегло са по-осезаеми.
Подути и възпалени лимфни възли .
Диагностика и лечение на рак на маточната шийка
Първичната диагноза започва с гинекологичен преглед с огледало. След това от пациента се взема скрап за цитологично изследване, по време на което се търсят ракови клетки, използвайки техника за увеличаване.
Също така се използва в медицинската практика колпоскопия - Това е едновременно просто изследване на цервикалната лигавица и инспекция с помощта на идентификатора на разтвора, който позволява да се открие наличието на променен епител. Към изследването могат да се добавят ултразвук и томография.
Какъв тип лечение на тумора ще зависи от неговия стадий, вид и местоположение на шийката на матката.
Често се използва комбинирано лечение, включително хирургия, радиация и химиотерапия.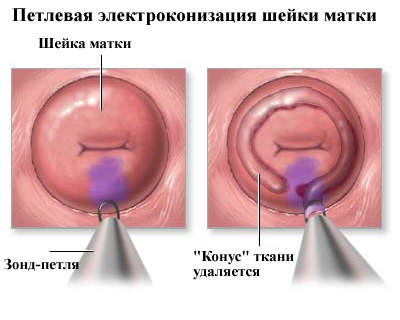
Целта на лечението е да се премахне напълно злокачественият тумор и засегнатите от него области, така че в някои тежки случаи матката, шийката на матката и близките тъкани (включително яйчниците) могат да бъдат напълно отстранени, ако раковите клетки са се преместили към тях.
В ранните стадии на заболяването се използва електроспекция на контура.
Тази операция се извършва под местна анестезия. Цикълът премахва патологичния фокус, без да засяга другите тъкани.
Следоперативният период трае около месец, като по това време се изключват душене, секс и прекомерно физическо натоварване.
Рак на маточната шийка и бременност
За съжаление много често жените намират време да посетят гинекологичната клиника само когато научат за появата на бременността. По време на инспекцията може да се идентифицира развиващ се онкологичен процес.
Ако туморът беше открит през втория или третия триместър, лекарят предписва запазване на бременността с насочване към цезарово сечение. По време на операцията е възможно пълно отстраняване на матката.
Решението на специалист с тумор, диагностициран през първия триместър, не винаги е в полза на детето. Рискът от гестация с открито онкологично заболяване е и фактът, че бременността сама по себе си може да предизвика криза на имунната система, която може да доведе до сериозни усложнения.
Що се отнася до жените, лекувани за рак на маточната шийка, възможността за раждане на дете зависи от това колко силно са били засегнати вътрешните органи.
Затова е желателно да се идентифицира заболяването в първата форма, което прави възможно извършването на по-леки хирургични интервенции, които са съвместими с последващата бременност и успешното раждане.
""


